Введение
Неинсерционная тендинопатия ахиллова сухожилия - дегенеративное заболевание средней трети ахиллова сухожилия, локализующееся на 2-6 см проксимальнее зоны прикрепления к пяточной кости. Это наиболее частая форма тендинопатии ахиллова сухожилия, составляющая 55-65% всех случаев.
Ахиллово сухожилие - самое крупное и прочное сухожилие человеческого тела, способное выдерживать нагрузки до 12.5 массы тела при беге. Зона поражения совпадает с так называемой зона минимального кровоснабжения - зоной относительной гиповаскулярности на 2-6 см проксимальнее инсерции. Именно в этой зоне кровоснабжение сухожилия минимально, что создаёт предпосылки для дегенеративных изменений при повторных нагрузках.
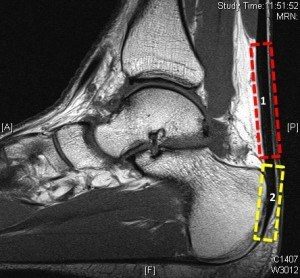
Рис. 1. МРТ: разделение инсерционной (жёлтый) и неинсерционной (красный) тендинопатии ахиллова сухожилия
Наиболее авторитетный источник по ведению неинсерционная тендинопатии - Клинические практические рекомендации Академии ортопедической физиотерапии (AOPT) 2024 года (3-я ревизия CPG, JOSPT), которые используются как базовый каркас данной статьи.
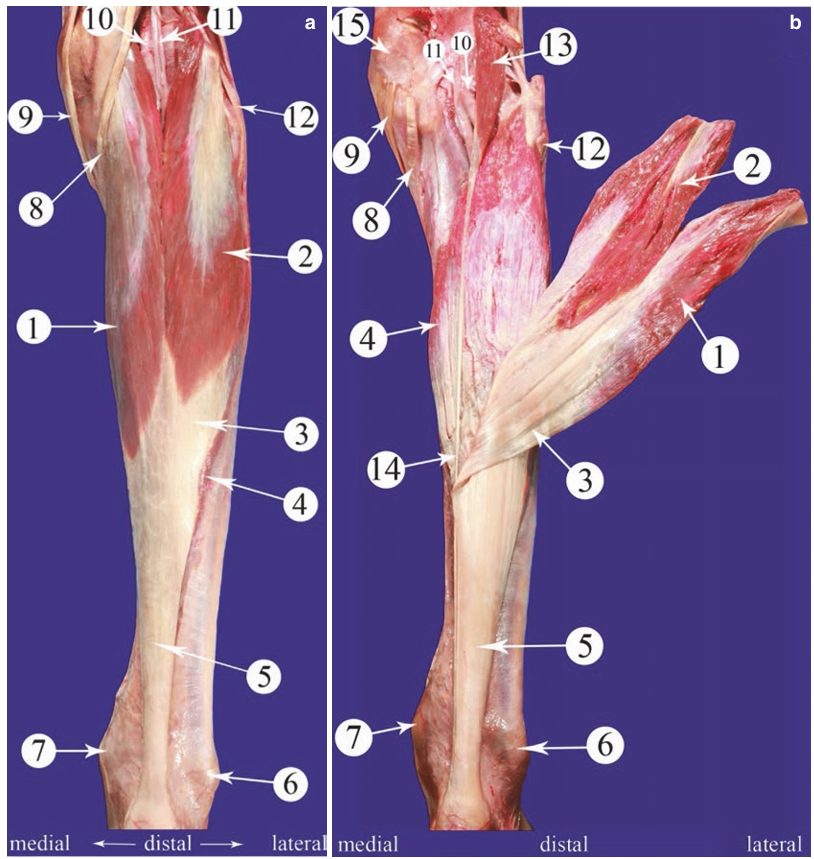
Рис. 2. Анатомия ахиллова сухожилия
Эпидемиология
Распространённость
Распространённость неинсерционной тендинопатии ахиллова сухожилия составляет 2.01 на 1 000 пациентов в общей популяции и 4-7% среди физически активных лиц. [AOPT CPG, 2024]
По данным проспективного когортного исследования (Chen et al., 2024), заболеваемость среди рекреационных бегунов за 20 недель составила 4.2%, из них неинсерционная форма - 63.8% (наиболее частая локализация).
В спортивных популяциях частота значительно выше:
- Элитные бегуны-мужчины - кумулятивная пожизненная заболеваемость > 50%
- Профессиональные баскетболисты - 7.7%
- Профессиональные футболисты - 11.6% (11-летнее проспективное наблюдение)
Половые различия при тендинопатии ахиллова сухожилия изучены недостаточно. По данным систематического обзора Schuppisser et al. (2024, KSSA), большинство исследований не предоставляют результаты лечения с разбивкой по полу, что создаёт значительный разрыв в гендерных данных. Имеющиеся данные указывают, что мужчины значительно чаще страдают разрывами ахиллова сухожилия (соотношение мужчины:женщины ≈ 2:1–5:1), однако при хронической тендинопатии половых различий в распространённости не выявлено. Женщины хуже реагируют на ряд инъекционных методов лечения, хотя данные специфически по неинсерционной форме ограничены.
Факторы риска
По данным CPG AOPT 2024 и систематических обзоров:
Установленные факторы риска:
- Предшествующая тендинопатия в последние 12 месяцев - наиболее значимый предиктор
- Предшествующая тендинопатия нижней конечности (не только ахиллова)
- Избыточная масса тела / ожирение (ИМТ > 25)
- Определённые генетические варианты (полиморфизмы генов COL5A1, TNC)
- Приём фторхинолонов (офлоксацин)
- Почечная дисфункция, трансплантация сердца
- Частое употребление алкоголя
- Зимний период тренировок
Потенциальные факторы риска:
- Сниженная сила подошвенных сгибателей
- Определённые параметры походки (повышенная пронация стопы)
- Ограниченное тыльное сгибание голеностопного сустава
Не подтверждённые факторы:
- Объём тренировочной нагрузки - связь с возникновением тендинопатии не установлена (Chen et al., 2024)
Патогенез
Анатомия ахиллова сухожилия
Ахиллово сухожилие формируется слиянием апоневрозов трёх мышц трёхглавой мышцы голени: медиальной и латеральной головок икроножной мышцы (m. gastrocnemius) и камбаловидной мышцы (m. soleus). Волокна сухожилия претерпевают спиральную ротацию на 60-90 градусов: волокна икроножной мышцы, начинаясь постеролатерально, заканчиваются антеромедиально в зоне инсерции. Такая спиральная архитектура создаёт неравномерное распределение механических напряжений по поперечнику сухожилия.
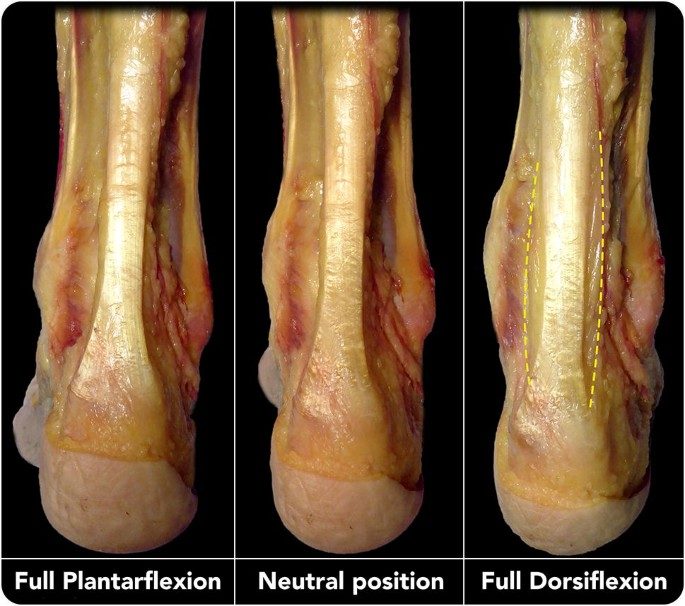
Рис. 3. Ахиллово сухожилие в зависимости от положения стопы
Кровоснабжение средней порции ахиллова сухожилия осуществляется из трёх источников: проксимально - из мышечно-сухожильного перехода, дистально - из периостальных сосудов зоны инсерции, а в средней трети - из микрососудистой сети паратенона (мезотенона). Паратенон (в отличие от синовиальных влагалищ других сухожилий) обеспечивает до 35% кровоснабжения средней порции. Watershed zone (2-6 см проксимальнее инсерции) - зона минимальной перфузии, где все три источника кровоснабжения наиболее слабо перекрываются.
Патоанатомия
Неинсерционная тендинопатия поражает зону ахиллова сухожилия на 2-6 см проксимальнее инсерции - область с минимальным кровоснабжением (зона минимального кровоснабжения). Гистологически характеризуется:
- Дезорганизация коллагеновых волокон - утрата параллельной ориентации, разволокнение
- Увеличение объёма основного вещества - накопление протеогликанов и гликозаминогликанов
- Неоваскуляризация - врастание сосудов из паратенона в ткань сухожилия, сопровождаемое нервными волокнами (ноцицепторами) - этим объясняется связь боли и неоваскуляризации
- Отсутствие классического воспаления - в отличие от термина “тендинит”, гистологическая картина характеризуется дегенерацией без выраженного нейтрофильного инфильтрата (тендиноз). Поэтому современный термин - “тендинопатия”, а не “тендинит”
- Утолщение паратенона - воспаление и фиброз паратенона (паратендинит) может сосуществовать с тендинозом или быть изолированным
Наличие структурных изменений на УЗИ/МРТ не обязательно коррелирует с симптомами. У значительной части бессимптомных спортсменов выявляются УЗ-признаки тендинопатии. Клинически значимо именно сочетание структурных изменений с болевым синдромом и функциональным дефицитом.
Роль сухожилия подошвенной мышцы (plantaris)
Сухожилие подошвенной мышцы присутствует у 80-90% индивидуумов и может занимать одну из трёх позиций относительно ахиллова сухожилия: медиально, внутри сухожилия (интратендинозно) или в инвагинированном положении (классификация van Sterkenburg и van Dijk). Механическая компрессия и трение между plantaris и ахилловым сухожилием может являться причиной локализованной патологии медиальной порции.
По данным Alfredson et al. (2023), удаление plantaris в сочетании с дебридментом неоваскуляризации обеспечивает значимое улучшение VISA-A (34 - 93, p < 0.001) и высокую удовлетворённость пациентов (94%).
Субгруппы пациентов (AOPT CPG, 2024)
CPG 2024 выделяет 4 клинических профиля неинсерционной тендинопатии с различными траекториями восстановления (Hanlon et al.):
- Activity-dominant («нагрузочный») — симптомы преимущественно при нагрузке
- Function-dominant («функциональный») — значимый функциональный дефицит (слабость, ограничение)
- Psychosocial-dominant («психосоциальный») — преобладание кинезиофобии, катастрофизации боли
- Structure-dominant («структурный») — выраженные структурные изменения сухожилия
Идентификация субгруппы позволяет персонализировать лечение: в «нагрузочном» профиле приоритет — управление нагрузкой, в «психосоциальном» — обучение и когнитивно-поведенческие стратегии.
Клиническая картина
Жалобы
- Боль в средней трети ахиллова сухожилия (2-6 см выше пятки) - усиливается при нагрузке (бег, прыжки, подъём на носки)
- Стартовая боль (утренняя скованность, боль при первых шагах)
- Утолщение сухожилия - пальпируемое веретенообразное увеличение
- Прогрессирующее нарастание боли при продолжении нагрузок
- Типичный паттерн “разогрева”: боль в начале нагрузки - уменьшение при продолжении - возврат после прекращения
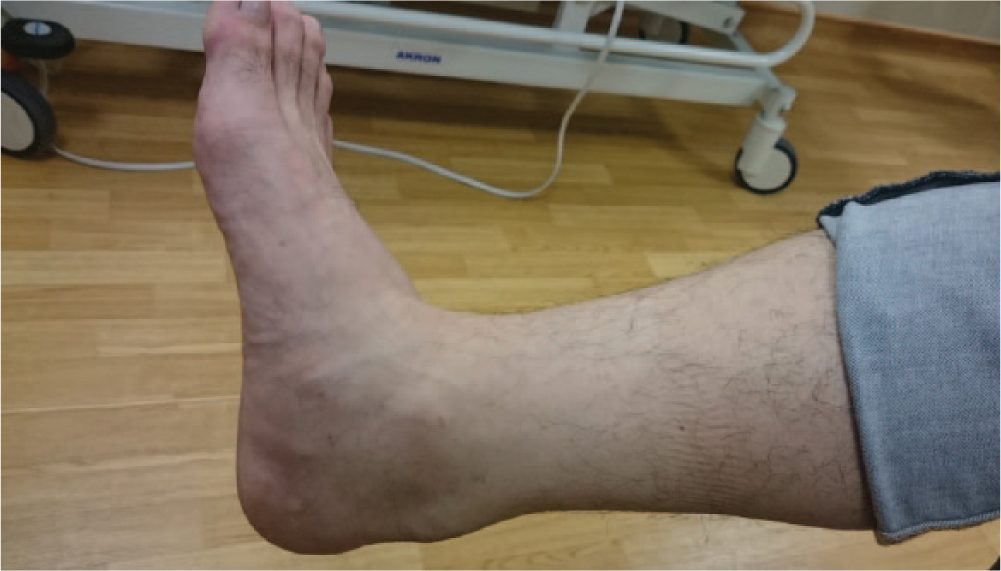
Рис. 4. Внешний вид неинсерционной тендинопатии ахиллова сухожилия: веретенообразное утолщение средней трети сухожилия
Осмотр
Диагностические тесты (AOPT CPG, 2024):
- Пальпация - болезненность при пальпации на 2-6 см проксимальнее инсерции. Боль должна начинаться постепенно (не остро) и соответствовать описанной локализации
- Arc sign (симптом дуги) - утолщение сухожилия перемещается при тыльном/подошвенном сгибании (положительный) vs остаётся неподвижным (паратендинит)
- Royal London Hospital test - боль при пальпации в нейтральном положении, уменьшающаяся при тыльном сгибании (натяжение сухожилия “рассеивает” точку болезненности)
- Тест Silfverskiold - дифференциация укорочения икроножной мышцы от камбаловидной мышцы
- Тест Thompson - для исключения разрыва
Функциональная оценка:
- Подъём на одной ноге - количество повторений до появления боли / утомления
- Hopping test - прыжки на одной ноге (спортсмены)
- Изокинетическое тестирование силы подошвенных сгибателей
Функциональные шкалы
- VISA-A (Victorian Institute of Sports Assessment - Achilles) - наиболее специфичная и рекомендуемая шкала для мониторинга (0-100 баллов; < 80 = значимая тендинопатия)
- FAAM (Foot and Ankle Ability Measure) - субшкалы повседневной активности (ADL) и спортивной активности
- PROMIS - Physical Function, Pain Interference
- VAS - визуальная аналоговая шкала боли
Диагностика
УЗИ (метод первого выбора)
- Утолщение сухожилия (> 6 мм в переднезаднем размере)
- Гипоэхогенные зоны в толще сухожилия (дегенерация, разволокнение)
- Неоваскуляризация - коррелирует с болевым синдромом, но не с прогнозом
- Утолщение паратенона (при паратендините)
- Сопутствующее утолщение/прилежание сухожилия plantaris
- Частичные разрывы (гипоэхогенные щели)
Динамическая оценка: исследование при тыльном/подошвенном сгибании - оценка скольжения паратенона.
МРТ
Показания: при несоответствии клиники и УЗИ, предоперационное планирование, подозрение на частичный/полный разрыв.
Характерные находки:
- T1: утолщение сухожилия, нормальный (низкий) или промежуточный сигнал
- T2/STIR (режим подавления сигнала жира): высокий сигнал в зоне дегенерации (отёк, разволокнение); жидкость в паратеноне при паратендините
- Веретенообразная форма - типична для неинсерционной тендинопатии
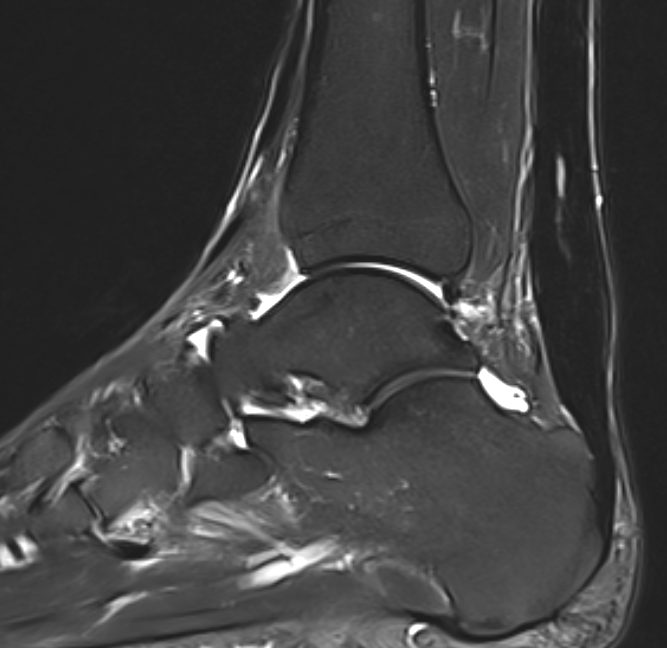
Рис. 5. МРТ неинсерционной тендинопатии ахиллова сухожилия: повышение сигнала в средней порции
Дифференциальная диагностика
- Частичный разрыв ахиллова сухожилия - острая боль, пальпируемый дефект, положительный тест Thompson при полном разрыве
- Паратендинит (изолированный) - болезненность по всей длине, arc sign отрицательный
- Тендинопатия plantaris - боль локализована медиальнее ахиллова сухожилия
- Ретрокальканеальный бурсит - боль дистальнее, на уровне инсерции
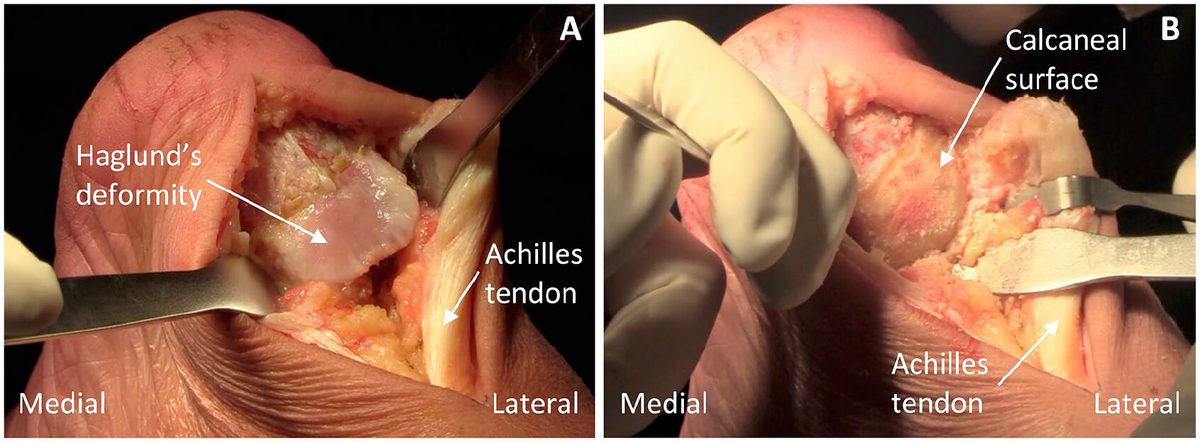
Рис. 6. Деформация Хаглунда: клинический вид
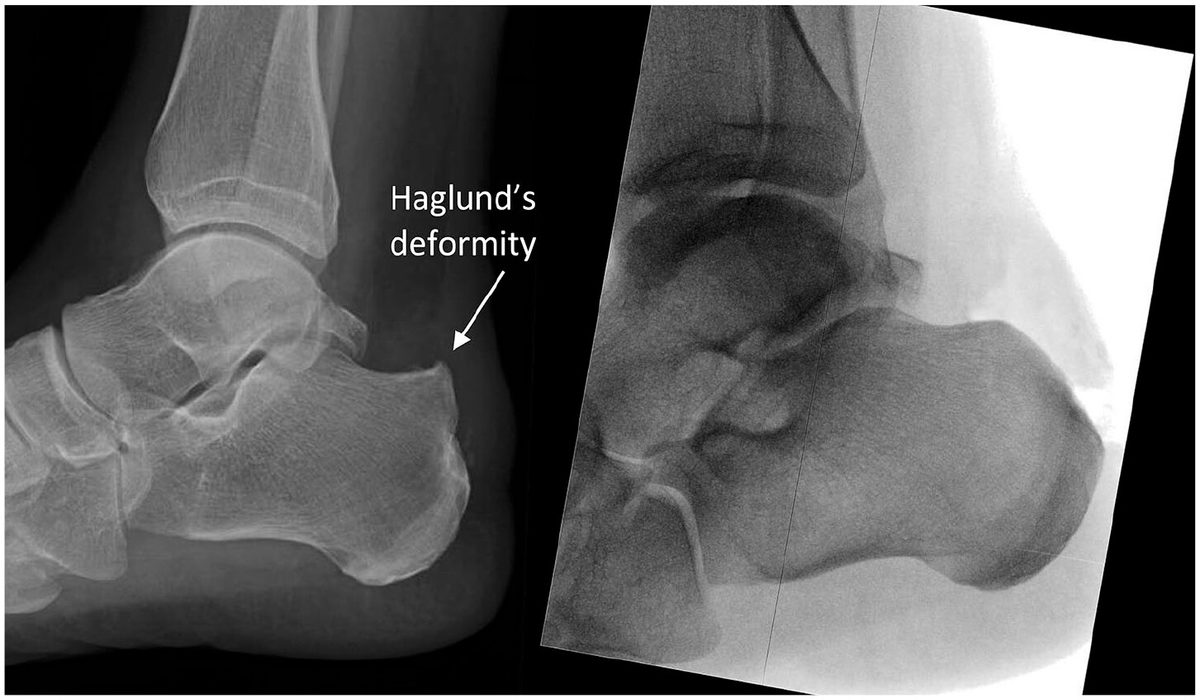
Рис. 7. Деформация Хаглунда: рентгенограмма
- Синдром заднего импиджмента голеностопного сустава - боль при подошвенном сгибании
- Стресс-перелом пяточной кости - клиника может имитировать тендинопатию
Лечение
Консервативное лечение (CPG AOPT 2024)
Консервативное лечение - основа терапии неинсерционной тендинопатии. В отличие от инсерционной формы, эффективность доказана на высоком уровне доказательности.
Первая линия: нагрузочные упражнения + обучение
Нагрузочные упражнения - настоятельно рекомендуются как первая линия терапии для улучшения функции и уменьшения боли. [CPG AOPT 2024 - сильная рекомендация]
Типы протоколов:
- Эксцентрические упражнения (протокол Alfredson): 3 x 15 повторений, 2 раза/день, 12 недель. Выполнение на ступеньке: подъём на двух ногах - медленное опускание на поражённой ноге ниже горизонтали. Прогрессия через добавление отягощения (рюкзак).
- Heavy Slow Resistance (HSR): подъём на носки на тренажёре, 3 сессии/неделю, 12 недель. Прогрессия: 3x15 - 4x12 - 5x10 - 4x8 - 4x6.
- Изометрические упражнения: подъём на носки с удержанием 45 секунд, 5 повторений - для начального обезболивания и при высокой реактивности сухожилия.
По данным систематического обзора (Maetz et al., 2023), эксцентрические упражнения более эффективны, чем другие типы нагрузки, для неинсерционной тендинопатии. Однако CPG 2024 подчёркивает: вариации типа нагрузки (эксцентрические, HSR, прогрессивные) показывают сопоставимые результаты - ключевой фактор не тип контракции, а достаточная интенсивность.
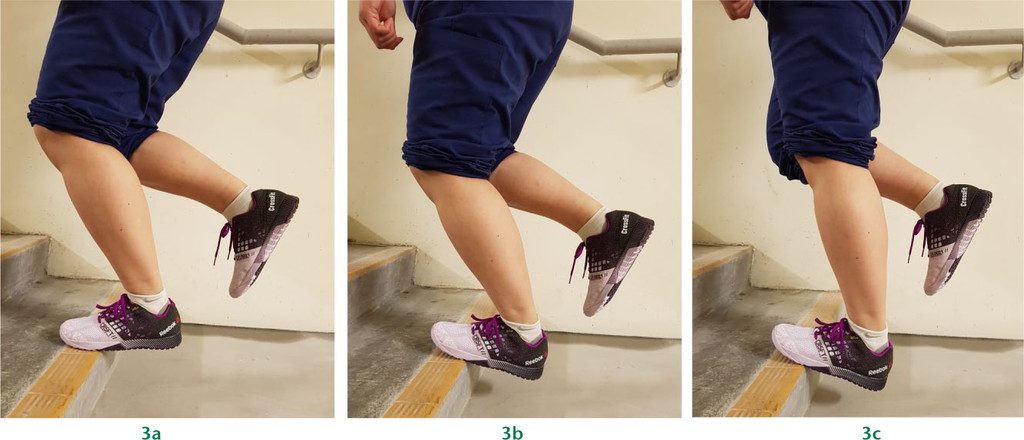
Рис. 8. Упражнения при неинсерционной тендинопатии ахиллова сухожилия
Delphi-консенсус 2025 (BJSM): из 16 параметров нагрузки 4 достигли консенсуса как имеющие наибольшее влияние:
- Интенсивность сокращения (наиболее важный параметр)
- Общее время под нагрузкой
- Количество повторений и подходов
- Тип сокращения
Обучение пациента - рекомендуется как первая линия наряду с упражнениями. [CPG AOPT 2024] Ключевые элементы:
- Теория нагрузки: почему упражнения работают, роль механической нагрузки в ремоделировании сухожилия
- Модифицируемые факторы риска: ИМТ, обувь
- Типичные сроки восстановления (3-6 месяцев - нормальная длительность)
- Биопсихосоциальная модель: роль кинезиофобии, катастрофизации в хронизации боли
Форма доставки: очное, телемедицинское или гибридное обучение одинаково эффективны. [CPG AOPT 2024]
Вторая линия: адъювантные методы
УВТ (ударно-волновая терапия): Для неинсерционной тендинопатии - доказана эффективность, особенно в комбинации с эксцентрическими упражнениями. Систематический обзор (Feeney, 2022) подтвердил безопасность и эффективность при неинсерционной форме. Однако CPG AOPT 2024 не включает УВТ в рекомендации (вне зоны компетенции физиотерапии).
HVIGI (High-Volume Image-Guided Injection): Инъекция большого объёма жидкости (30-50 мл физраствора +/- анестетик +/- кортикостероид) под УЗИ-контролем в пространство между ахилловым сухожилием и паратеноном. Механизм действия - локальное механическое растяжение и разрыв неососудов вместе с сопровождающими ноцицептивными нервными волокнами. HVIGI с кортикостероидом показала лучшее краткосрочное улучшение, чем HVIGI без кортикостероида, но долгосрочной разницы не выявлено.
Пролотерапия (инъекция гипертонической глюкозы): Стимулирует острый воспалительный ответ с последующим отложением коллагена. Показано потенциальное улучшение боли и функции, однако долгосрочного преимущества перед физической терапией не установлено.
PRP (обогащённая тромбоцитами плазма): По данным мета-анализа Ling et al. (2024, 6 РКИ, n=422 пациента с хронической неинсерционной тендинопатией), инъекции PRP не продемонстрировали значимого преимущества перед контролем по шкале VISA-A ни в одной из временных точек наблюдения. Высокая гетерогенность исследований (I²=97%) существенно ограничивает интерпретацию: результаты варьируют в зависимости от способа приготовления PRP, концентрации тромбоцитов и протокола введения. В настоящее время PRP не рекомендуется как рутинный метод; возможно рассмотрение в индивидуальных случаях при неэффективности нагрузочных упражнений и УВТ.
Методы с ограниченной доказательной базой:
- Подпяточники - кратковременное облегчение за счёт уменьшения тыльного сгибания
- Растяжение икроножных мышц - дополнение к нагрузочным упражнениям
- Мануальная терапия, тейпирование, сухая игольчатая терапия - низкий уровень доказательности как монотерапия
Не рекомендуется:
- Терапевтическое ультразвуковое воздействие - не рекомендуется в качестве изолированного метода. [CPG AOPT 2024 - рекомендация против]
- Инъекции ГКС - противопоказаны (риск разрыва)
- Полный покой - хуже, чем контролируемая нагрузка; приводит к декондиционированию сухожилия
- Системные НПВП - не превосходят плацебо при хронической тендинопатии и не дают дополнительного эффекта в сочетании с физической терапией (Silbernagel et al., 2021). Краткосрочный приём допустим для купирования острой боли в дебюте заболевания; при хронической форме (> 3 месяцев) польза не доказана, риски системных побочных эффектов сохраняются
Хирургическое лечение
Показания
Неэффективность консервативного лечения не менее 6 месяцев. По данным серии из 432 последовательных пациентов, общая частота осложнений открытых вмешательств составляет 11% (некроз краёв раны, инфекция, серома, гематома, фиброзные реакции, раздражение икроножного нерва (n. suralis), разрыв сухожилия, тромбоэмболия). Успешность открытых вмешательств колеблется от 50 до 100%, при этом позднее обращение значительно ухудшает результаты.
Методы
- Малоинвазивный дебридмент паратенона: Наиболее успешный метод по данным мета-анализа (успешность 91.3%, осложнения 2.0%). Показан при изолированном паратендините или начальных изменениях сухожилия.
Малоинвазивная техника стриппинга (Maffulli): через 4 мини-разреза кожи (2 проксимальных, 2 дистальных по сторонам от сухожилия) проводится нить Ethibond No1 в Х-образной конфигурации. Пилящими движениями нить отделяет паратенон от поверхности сухожилия, пересекая неоваскуляризацию.
- Открытый дебридмент сухожилия: При выраженном тендинозе (> 50% поперечника). Продольный разрез вдоль волокон сухожилия, идентификация и иссечение дегенеративной ткани, продольные тенотомии для стимуляции регенерации. Успешность - 78.9%.
При вовлечении > 50% поперечника сухожилия - аугментация (пересадка сухожилия длинного сгибателя большого пальца, FHL-трансфер).
Тендоскопический дебридмент: Через 2 портала. Удаление паратенона, обработка поверхности сухожилия. Безопасная методика с низкой частотой осложнений. Результаты сопоставимы с открытым дебридментом. Добавление PRP не улучшило результатов по сравнению с изолированным дебридментом (Thermann et al., 2023).
Дебридмент + удаление подошвенной мышцы (техника Alfredson): Локальная анестезия без жгута (WALANT — Wide Awake Local Anesthesia No Tourniquet). Под УЗИ-контролем: удаление сухожилия подошвенной мышцы + скарификация зоны неоваскуляризации на вентральной поверхности ахиллова сухожилия.
Результаты (Alfredson et al., 2023; 45 сухожилий): VISA-A 34 - 93 (p < 0.001), удовлетворённость 94%, два осложнения (расхождение раны, поверхностная инфекция).
- Проксимальная удлинение икроножной мышцы: Показания: укорочение икроножной мышцы (положительный тест Silfverskiold), коморбидные пациенты.
По данным систематического обзора (Amin et al., 2022, KSSTA): клинически значимое улучшение по шкалам VISA-A, FFI (индекс функции стопы), FAAM, VAS с успешностью до 85%. Ранее сообщалась более низкая успешность (~62%), однако данные 2022 года демонстрируют лучшие результаты — по всей видимости, за счёт более строгого отбора пациентов (документированная эквинусная контрактура по тесту Silfverskiold).
Может выполняться изолированно или в комбинации с дебридментом сухожилия.
| Метод | Успешность | Осложнения | Показания |
|---|---|---|---|
| МИ дебридмент паратенона | 91.3% | 2.0% | Паратендинит, начальный тендиноз |
| Открытый дебридмент | 78.9% | 5-10% | Выраженный тендиноз |
| Тендоскопический дебридмент | ~85% | < 7.4% | Тендиноз, без выраженных структурных изменений |
| Дебридмент + подошвенная мышца | 94% удовл. | < 6% | Тендинопатия + сухожилие подошвенной мышцы |
| Удлинение икроножной мышцы | до 85% (ранее ~62%) | Низкие | Эквинусная контрактура (+ тест Silfverskiold) |
| FHL-трансфер | > 80% | Выше | Массивная дегенерация (> 50%) |
Послеоперационное ведение
Малоинвазивные методы (дебридмент, МИ дебридмент):
- 0-2 недели: частичная нагрузка, ортез
- 2-6 недель: полная нагрузка, начало реабилитации
- 6-12 недель: нагрузочные упражнения, бег
- 3-4 месяца: возврат к спорту
Открытый дебридмент / FHL-трансфер:
- 0-2 недели: без нагрузки, шина
- 2-6 недель: частичная нагрузка, ортез
- 6-12 недель: полная нагрузка, реабилитация
- 4-6 месяцев: возврат к спорту
Примечание: Стандартизированные функциональные критерии возврата к спорту после хирургического лечения тендинопатии ахиллова сухожилия в литературе отсутствуют (Scoping Review, 2026). В клинической практике ориентируются на те же принципы, что и при консервативном лечении: VISA-A ≥ 80 баллов, безболезненное выполнение hop-тестов, восстановление силы подошвенных сгибателей ≥ 90% от контралатеральной стороны.
Осложнения
Консервативного лечения
- Переход в хроническую форму при неадекватной нагрузке
- Разрыв ахиллова сухожилия - при инъекциях ГКС или продолжении интенсивных нагрузок на фоне выраженной дегенерации
Хирургического лечения
- Раневые осложнения (инфекция, расхождение) - 2-10%
- Повреждение икроножного нерва (n. suralis)
- Адгезии паратенона (тугоподвижность)
- Слабость подошвенного сгибания (после FHL-трансфера - минимальная)
- Рецидив тендинопатии
- Разрыв ахиллова сухожилия (при обширном дебридменте без аугментации)
Реабилитация (AOPT CPG 2024)
Принципы
- Нагрузочные упражнения - основа реабилитации на всех этапах
- Обучение пациента - управление нагрузкой, понимание сроков
- Биопсихосоциальный подход - адресация кинезиофобии и катастрофизации
- Индивидуализация - по субгруппе (Activity / Function / Psychosocial / Structure)
- Мониторинг - VISA-A каждые 4-6 недель
Этапы (консервативное лечение)
Этап 1 (0-4 недели): управление нагрузкой и обезболивание
- Изометрические упражнения (удержание на носках 45 сек x 5 повторений) - для анальгезии
- Модификация нагрузки: уменьшение объёма бега на 30-50%, исключение прыжков и скоростных работ
- Обучение: биомеханика нагрузки, планирование нагрузки, отказ от полного покоя
Этап 2 (4-12 недель): прогрессивная нагрузка
- Эксцентрические упражнения (протокол Alfredson) или HSR
- Прогрессия: увеличение отягощения каждые 1-2 недели при допустимом уровне боли (не более 5/10 VAS)
- Укрепление кинетической цепи: мышцы бедра, кора, стопы
Этап 3 (3–6 месяцев, начиная с 12-й недели): функциональное восстановление
- Плиометрия: прыжки на месте - прыжки в длину - спортивно-специфические
- Возвращение к бегу: программа постепенного перехода к бегу (например, 1 мин бег / 1 мин ходьба — с последующей прогрессией)
- Мониторинг: VISA-A, 24-часовая реакция на нагрузку (боль через 24 часа не должна быть выше исходной)
Этап 4 (6-12 месяцев): возврат к спорту
- Спортивно-специфическая тренировка
- Критерии: VISA-A > 80, безболезненные прыжки и бег, восстановление силы > 90%
Критерии перехода между этапами (правило 24 часов)
Нагрузка допустима, если:
- Боль во время упражнения не более 5/10 VAS
- Боль через 24 часа после нагрузки не выше исходного уровня
- Утренняя скованность не нарастает
Прогноз
Неинсерционная тендинопатия имеет значительно лучший прогноз, чем инсерционная форма:
- Консервативное лечение (нагрузочные упражнения) эффективно у 60-80% пациентов
- Хирургическое лечение - успешность 78-91% в зависимости от метода
- Типичный срок восстановления: 3-6 месяцев при консервативном лечении
Факторы, влияющие на траекторию восстановления (AOPT CPG 2024):
- Биологические: структура сухожилия, ИМТ
- Моторные: сила нижней конечности, выносливость
- Психосоциальные: кинезиофобия, катастрофизация
- Тяжесть: VISA-A на момент начала лечения
Прогноз ухудшается при:
- Длительности симптомов > 12 месяцев до начала лечения
- VISA-A < 40 на момент обращения
- Выраженных структурных изменениях (Structure-dominant субгруппа)
- Высокой кинезиофобии (Psychosocial-dominant)
- Двусторонней тендинопатии
Ключевые рекомендации
Нагрузочные упражнения (эксцентрические, HSR или прогрессивные) - первая линия терапии. Интенсивность сокращения - ключевой параметр. [Grade A, Level I - CPG AOPT 2024, сильная рекомендация]
Обучение пациента - обязательный компонент лечения наряду с упражнениями. Биопсихосоциальный подход столь же эффективен, как биомедицинский. [Grade B, Level II - CPG AOPT 2024]
Терапевтический ультразвук - не рекомендуется как изолированный метод. [Grade B, Level II - CPG AOPT 2024, рекомендация против]
Полный покой - вреден. Контролируемая нагрузка предпочтительнее иммобилизации. [Grade B, Level II]
Инъекции ГКС в ахиллово сухожилие - противопоказаны (риск разрыва). [Grade B, Level III]
УВТ при неинсерционной тендинопатии - безопасна и эффективна как дополнение к упражнениям [Feeney, 2022; Butler et al., 2024]. CPG AOPT 2024 не включает УВТ в рекомендации, поскольку этот метод выходит за рамки компетенции физиотерапии; доказательная база представлена независимыми систематическими обзорами.
Хирургическое лечение - при неэффективности не менее 6 месяцев консервативной терапии. Малоинвазивный дебридмент паратенона - метод выбора (успешность 91%, осложнения 2%). [Grade B, Level III]
Дебридмент + удаление подошвенной мышцы (техника Alfredson/WALANT) - перспективный метод с высокой удовлетворённостью и быстрым восстановлением. [Grade C, Level IV]
Удлинение икроножной мышцы - при документированной эквинусной контрактуре (положительный Silfverskiold). [Grade C, Level IV]
Мониторинг через VISA-A каждые 4-6 недель; правило 24 часов для управления нагрузкой. [Grade B, Level II - CPG AOPT 2024]
Источники
- Chimenti RL et al. Achilles Pain, Stiffness, and Muscle Power Deficits: Midportion Achilles Tendinopathy Revision - 2024. J Orthop Sports Phys Ther. 2024;54(12):CPG1-CPG32. DOI: 10.2519/jospt.2024.0302
- Chen T et al. Epidemiology of insertional and midportion Achilles tendinopathy in runners: A prospective cohort study. J Sport Health Sci. 2024;13(1):95-101. PMID: 36963760
- Maetz R et al. Systematic Review and Meta-analyses of RCTs Comparing Exercise Loading Protocols for Midportion AT. Orthop J Sports Med. 2023;11(6). DOI: 10.1177/23259671231171178
- Delphi Consensus: Exercise parameters for Achilles tendinopathy rehabilitation. Br J Sports Med. 2025. PMC12573378
- Alfredson H et al. Combined Midportion Achilles and Plantaris Tendinopathy: 1-Year Follow-Up After WALANT Surgery. Medicina. 2023;59(3):438
- Baltes TPA et al. Surgical treatment for midportion Achilles tendinopathy: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2017;25(6):1817-1838. PMC5487601
- Lohrer H et al. Surgical treatment for Achilles tendinopathy - a systematic review. BMC Musculoskelet Disord. 2016;17:207. PMC4862213
- Amin NH et al. Gastrocnemius release is an effective management option for Achilles tendinopathy: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2023;31:586-594. PMC9668924
- Thermann H et al. Endoscopic debridement for non-insertional Achilles tendinopathy with and without PRP. Knee Surg Sports Traumatol Arthrosc. 2023;31:3095-3103. PMC10105028
- Rhim HC et al. Comparative Efficacy of Nonsurgical Therapies for Midportion AT: Network Meta-analysis. Orthop J Sports Med. 2020;8(7). PMC7366412
- Feeney DF. The Effectiveness of ESWT for Midportion AT: A Systematic Review. Cureus. 2022;14(8). PMC9382436
- Wang Y et al. Prevalence of Achilles tendinopathy in physical exercise: A systematic review and meta-analysis. J Sport Health Sci. 2022. PMC9453689
- Adams WR. The Achilles Tendon. Springer, 2023. ISBN: 978-3-031-13264-7
- Wagner E. Foot and Ankle Surgery: Tricks of the Trade. Thieme, 2022. ISBN: 978-1-68420-178-9