Введение
Увеличение верхне-задней поверхности пяточной кости впервые описано Patrick Haglund в 1928 году. Эта костная деформация может протекать бессимптомно или вызывать импинджмент мягких тканей и боль в задней части пятки.
В литературе существует путаница терминов. Принципиально разграничивать три понятия.
Деформация Хаглунда (Haglund’s deformity) — увеличение верхне-заднелатерального отростка пяточной кости. Может быть случайной рентгенологической находкой и не вызывать жалоб.
Болезнь Хаглунда (Haglund’s disease) — симптоматическая деформация Хаглунда, проявляющаяся болью и болезненностью в области заднелатерального выступа пяточной кости.
Синдром Хаглунда (Haglund’s syndrome) — сочетание деформации Хаглунда, инсерционной тендинопатии ахиллова сухожилия, ретрокальканеального бурсита и ретрокальканеального экзостоза. Боль в задней части пятки может быть обусловлена любым из этих компонентов по отдельности или их комбинацией.
Понимание этих различий критично для корректной диагностики и выбора тактики лечения.
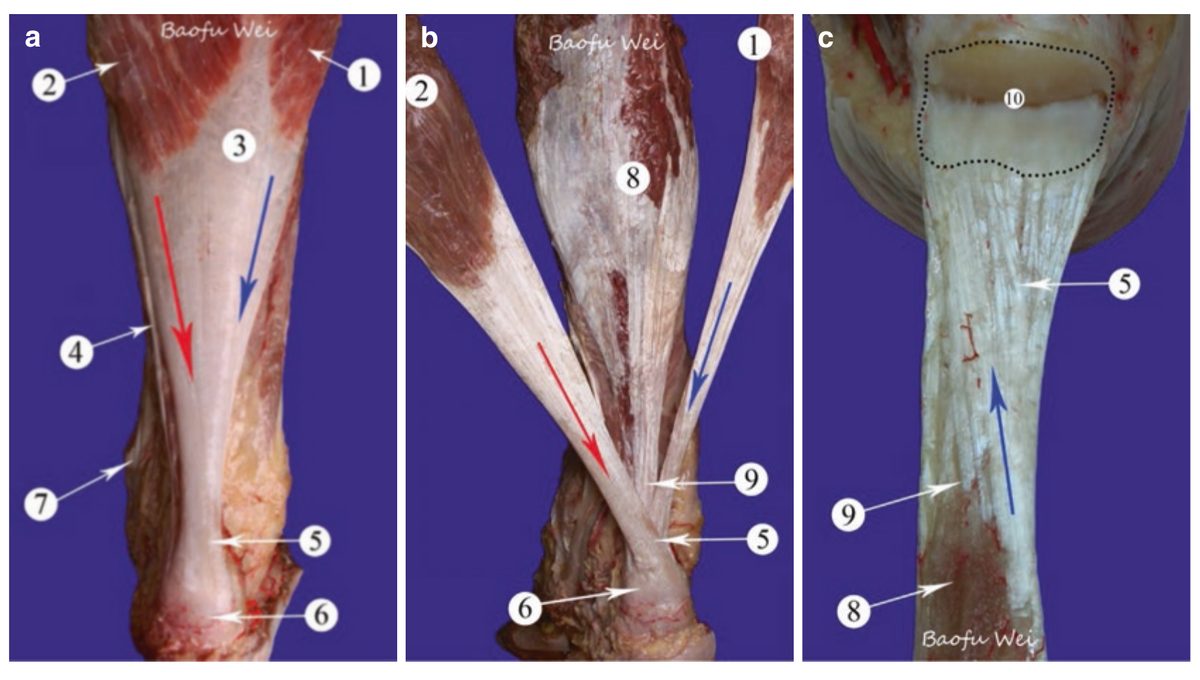
Рис. 1. Торсия волокон ахиллова сухожилия. (a) Латеральная головка икроножной мышцы. (b) Медиальная головка. (c) Инсерция на пяточной кости. Центральные пучки сухожилия ротируются по спирали на 90°, обеспечивая накопление и отдачу эластической энергии при ходьбе. Адаптировано из Adams, 2023.
Эпидемиология
Частота инсерционной тендинопатии ахиллова сухожилия (которая тесно ассоциирована с деформацией Хаглунда) составляет около 4% в общей популяции и 14% среди спортсменов. Наибольшая распространённость зарегистрирована у бегунов — до 21%.
Выделяют две клинические группы пациентов. Первая — молодые, физически активные люди, у которых преобладает воспалительный компонент на фоне перегрузки; они, как правило, хорошо отвечают на консервативное лечение. Вторая — пациенты старше 45 лет, чаще женщины, нередко с сопутствующими заболеваниями (артериальная гипертензия, сахарный диабет); у них ведущую роль играют дегенеративные изменения, и консервативное лечение менее эффективно.
Продемонстрирована ассоциация между системными заболеваниями (артериальная гипертензия, сахарный диабет) и тендинопатией ахиллова сухожилия.
Патофизиология
Инсерционная тендинопатия ахиллова сухожилия — комбинированный процесс воспаления и дегенерации в зоне прикрепления сухожилия к пяточной кости.
Lyman et al. изучили деформационное поведение дистальной части ахиллова сухожилия и установили, что инсерционная тендинопатия преимущественно затрагивает переднюю (глубокую) часть сухожилия, хотя максимальная деформация при биомеханическом тестировании регистрируется в задней (поверхностной) части. Это наблюдение породило теорию о том, что выступающий верхне-задний отросток пяточной кости вызывает фрикционное повреждение передней поверхности сухожилия в зоне инсерции, приводя к продольным разрывам.
Однако последующие исследования поставили эту теорию под сомнение. Kang et al. не обнаружили различий рентгенологических параметров деформации Хаглунда между пациентами с инсерционной тендинопатией и контрольной группой. Lu et al. не выявили корреляции между размером отростка Хаглунда и развитием симптомов или результатами лечения.
Альтернативная теория — повторная микротравматизация, вызывающая микроразрывы в толще сухожилия. Последующий воспалительный ответ приводит к аттрициональным изменениям: дегенерация коллагена с утратой параллельной структуры волокон, жировая инфильтрация, фиброз и капиллярная пролиферация. Дегенерация сухожилия проявляется его утолщением, а в конечном итоге — кальцификацией и оссификацией. Костная метаплазия приводит к формированию энтезофитов в зоне прикрепления и интратендинозной кальцификации. Кальцинаты могут продолжать увеличиваться, усугубляя дегенерацию и некроз сухожилия. Кистозные изменения вдоль задней бугристости пяточной кости также могут присутствовать.
Предрасполагающие факторы: контрактура икроножной мышцы, кавусная стопа (с более вертикальным положением пяточной кости), выраженный верхне-задний угол пяточной кости, избыточная длина пяточной кости. Эти особенности создают импинджмент ахиллова сухожилия и ретрокальканеальной бурсы о задний отдел пяточной кости, приводя к бурситу, тендосиновиту и хронической тендинопатии.
Инсерционная тендинопатия, как правило, начинается как острый процесс (тендинит), но часто не получает лечения до хронической стадии (тендиноз или кальцифицирующий тендиноз). Термин «тендинопатия» следует использовать для клинического диагноза, а термины «тендинит» и «тендиноз» — только при гистологическом подтверждении.
Клиническая картина
Основная жалоба — боль в задней части пятки, усиливающаяся при нагрузке или давлении задником обуви. Пациенты могут также отмечать отёк, скованность и слабость. Как и при большинстве тендинопатий, боль вначале возникает периодически, а по мере прогрессирования становится постоянной.
Осмотр начинают с оценки походки и общей оси стопы. Особое внимание — положению заднего отдела стопы: кавоварусная деформация может быть предрасполагающим фактором. При осмотре можно обнаружить эритему, отёк и уплотнение в области задней поверхности пятки вследствие утолщения поражённого сухожилия или сопутствующего бурсита. Деформация Хаглунда может проявляться выступом латерального гребня пяточной кости — так называемый pump bump, названный по механизму раздражения задником жёсткой обуви.
Пальпация выявляет болезненность вдоль дистальной части сухожилия и задней поверхности пяточной кости, нередко с латерализацией. Оценивают объём движений и силу подошвенного сгибания. В зависимости от тяжести и длительности процесса могут определяться слабость толчка, эквинусная контрактура или гипотрофия икроножных мышц.
Специальные тесты:
- тест Сильфвершельда (Silfverskiöld test) — оценка изолированной контрактуры икроножной мышцы (сравнение тыльного сгибания при разогнутом и согнутом колене);
- тест Томпсона — исключение разрыва ахиллова сухожилия (сдавление икроножной мышцы должно вызывать подошвенное сгибание стопы);
- подъём на носки на двух и одной ноге — оценка степени слабости толчка.
Дифференциальная диагностика
При боли в задней части пятки необходимо исключить следующие состояния:
- инсерционная тендинопатия ахиллова сухожилия без костной деформации (может сосуществовать с деформацией Хаглунда);
- ретрокальканеальный бурсит без костной деформации;
- кальцифицирующая энтезопатия ахиллова сухожилия;
- задний импинджмент-синдром голеностопного сустава (os trigonum);
- стресс-перелом пяточной кости;
- системные энтезопатии (серонегативные спондилоартропатии, подагра).
Диагностика
Инсерционная тендинопатия ахиллова сухожилия — прежде всего клинический диагноз. Визуализация помогает подтвердить диагноз, исключить другие состояния, определить степень поражения сухожилия и спланировать оперативное вмешательство.
Рентгенография
Стандартный набор: рентгенограммы голеностопного сустава в прямой, боковой, mortise проекциях, а также аксиальная проекция заднего отдела стопы (Harris heel view или Saltzman view) — с нагрузкой. Позволяют оценить ось заднего отдела стопы, деформацию Хаглунда, энтезофиты и интратендинозную кальцификацию.
Стандартизированных рентгенологических критериев диагностики симптоматической деформации Хаглунда пока не существует. Среди предложенных параметров:
- параллельный угол наклона пятки (parallel pitch angle);
- соотношение X/Y (порог 2.5, чувствительность до 100%);
- угол BRINK — недавно описанный параметр, показывающий обнадёживающие результаты.
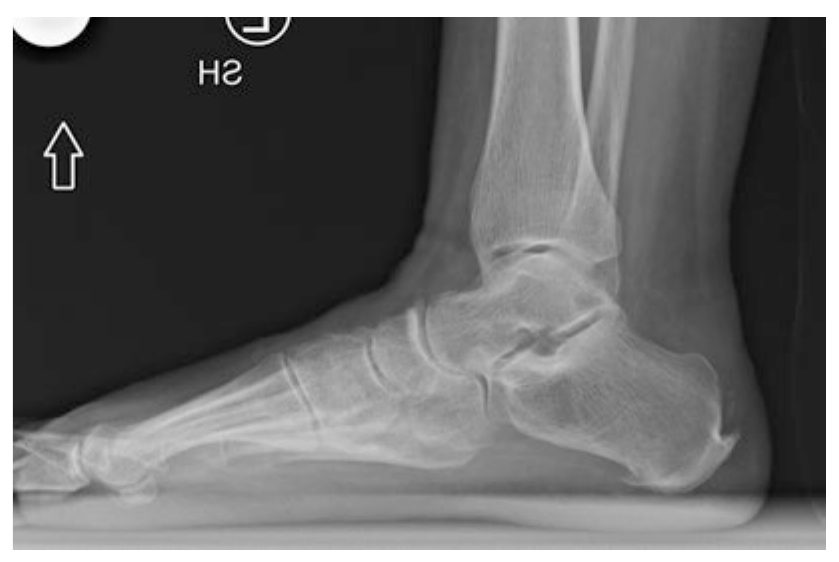
Рис. 2. Боковая рентгенограмма стопы с нагрузкой. Визуализируются энтезофит в зоне дистальной инсерции ахиллова сухожилия, оссификация в толще сухожилия и выступающий верхне-задний отросток пяточной кости (деформация Хаглунда). Адаптировано из Adams, 2023.
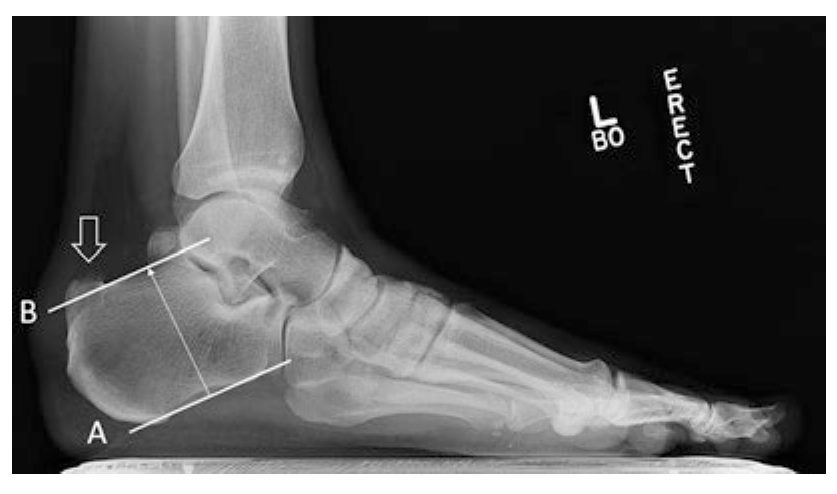
Рис. 3. Рентгенометрическая оценка деформации Хаглунда. А — длина пяточной кости, В — высота верхне-заднего отростка. Стрелка указывает на выступающий заднелатеральный бугор. Адаптировано из Adams, 2023.
МРТ
МРТ — наиболее информативный метод оценки мягкотканных изменений: дегенерация сухожилия, неоваскуляризация, бурсит, паратендинит, а также костные изменения (отёк костного мозга, кистозные изменения в зоне инсерции).
Оценку проводят на аксиальных и сагиттальных срезах T1 и T2 fat-suppressed. В норме переднезадний диаметр сухожилия в зоне инсерции составляет менее 6 мм.
Nicholson et al. предложили МРТ-классификацию по аксиальным T1-взвешенным изображениям, позволяющую прогнозировать эффективность консервативного лечения:
- тип I — переднезадний диаметр 6-8 мм, неоднородные интрамуральные расщепления без слияния, дегенерация менее 50% площади поперечного сечения. Вероятность успеха консервативного лечения 87.5%;
- тип II — переднезадний диаметр более 8 мм, участки слияния интрамуральных сигнальных изменений, дегенерация менее 50%. Высокая частота неудачи консервативного лечения;
- тип III — переднезадний диаметр более 8 мм, выраженная интрамуральная дегенерация более 50% площади поперечного сечения. Частота неудачи консервативного лечения до 90%.
Эта классификация имеет прямое клиническое значение: при типах II и III следует раньше обсуждать с пациентом вероятность хирургического лечения, а при наличии дополнительных факторов риска по Stenson рассмотреть хирургическое вмешательство, не дожидаясь полного курса консервативной терапии.
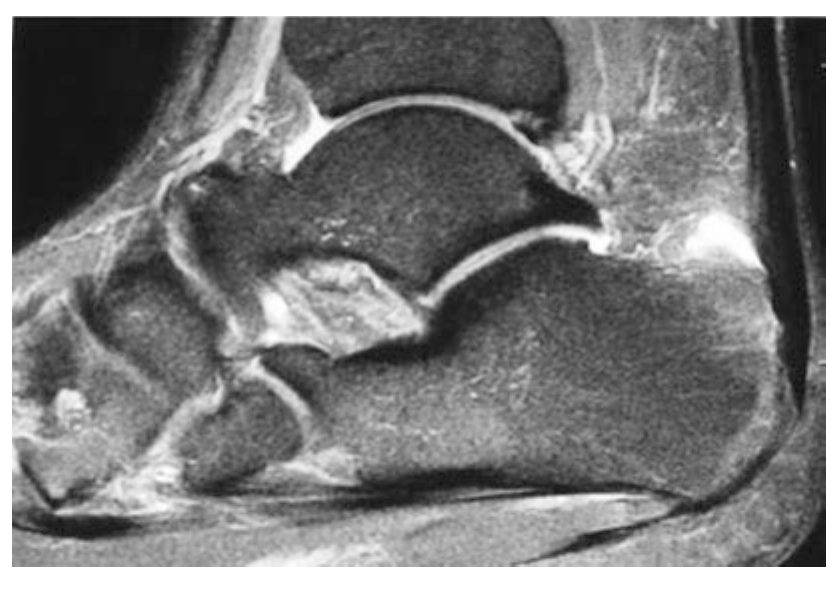
Рис. 4. Сагиттальная МРТ: инсерционная тендинопатия ахиллова сухожилия с ретрокальканеальным бурситом и деформацией Хаглунда. Адаптировано из Adams, 2023.
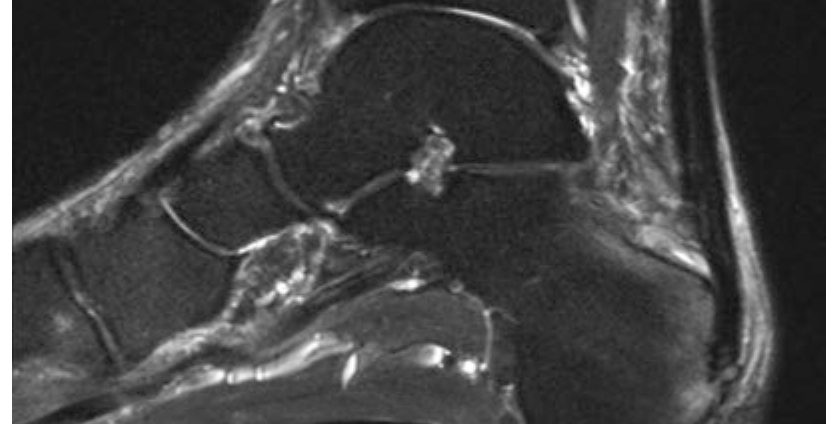
Рис. 5. Сагиттальная МРТ (T2 fat-suppressed): тендиноз и перитендинит дистального отдела ахиллова сухожилия. Утолщение сухожилия и паратенона, жидкость в ретрокальканеальной бурсе, реактивные костные изменения верхне-заднего отростка пяточной кости. Адаптировано из Adams, 2023.
УЗИ
Ультразвуковое исследование — доступный и недорогой метод, обладающий преимуществом динамической оценки сухожилия в реальном времени. Позволяет выявить утолщение сухожилия, гипоэхогенные участки, неоваскуляризацию при допплерографии. Однако при планировании хирургического вмешательства МРТ остаётся предпочтительной.
Консервативное лечение
Независимо от характера патологии, первая линия — консервативное лечение продолжительностью не менее 3-6 месяцев.
Основные методы:
- покой (относительный) и модификация активности; при выраженном болевом синдроме — иммобилизация в ортезе на 6 недель;
- криотерапия;
- модификация обуви — исключение обуви с жёстким задником; двусторонние подпяточники высотой 1.5 см для снижения натяжения ахиллова сухожилия;
- ортопедические стельки — при гиперпронации;
- НПВС — при сопутствующем бурсите; для изолированной тендинопатии их эффективность не доказана;
- физиотерапия с акцентом на растяжение ахиллова сухожилия и эксцентрические нагрузки.
Эксцентрические упражнения (протокол Альфредсона) — опускание пятки ниже уровня ступеньки под нагрузкой на протяжении 12 недель — хорошо доказали эффективность при неинсерционной тендинопатии. При инсерционной тендинопатии их эффективность ниже; на ранних этапах они могут усиливать боль, поэтому целесообразно начинать с устранения механической ирритации и воспаления.
Дополнительные методы:
- экстракорпоральная ударно-волновая терапия (ЭУВТ) — показала эффективность при рефрактерной инсерционной тендинопатии;
- ионтофорез с дексаметазоном;
- сухая пункция (dry needling);
- PRP (тромбоцитарно обогащённая плазма).
Инъекции кортикостероидов следует применять с осторожностью: при бурсите — допустимы, при собственно тендинопатии — риск разрыва сухожилия.
Stenson et al. выделили четыре фактора, коррелирующих с неэффективностью консервативного лечения: высокий балл по визуальной аналоговой шкале боли, ограничение амплитуды движений в голеностопном суставе, предшествующая инъекция кортикостероидов и наличие энтезофита ахиллова сухожилия. С увеличением числа этих факторов вероятность неуспеха консервативного лечения возрастает. Ранняя идентификация таких пациентов и своевременное обсуждение хирургических вариантов могут улучшить удовлетворённость и функциональные результаты.
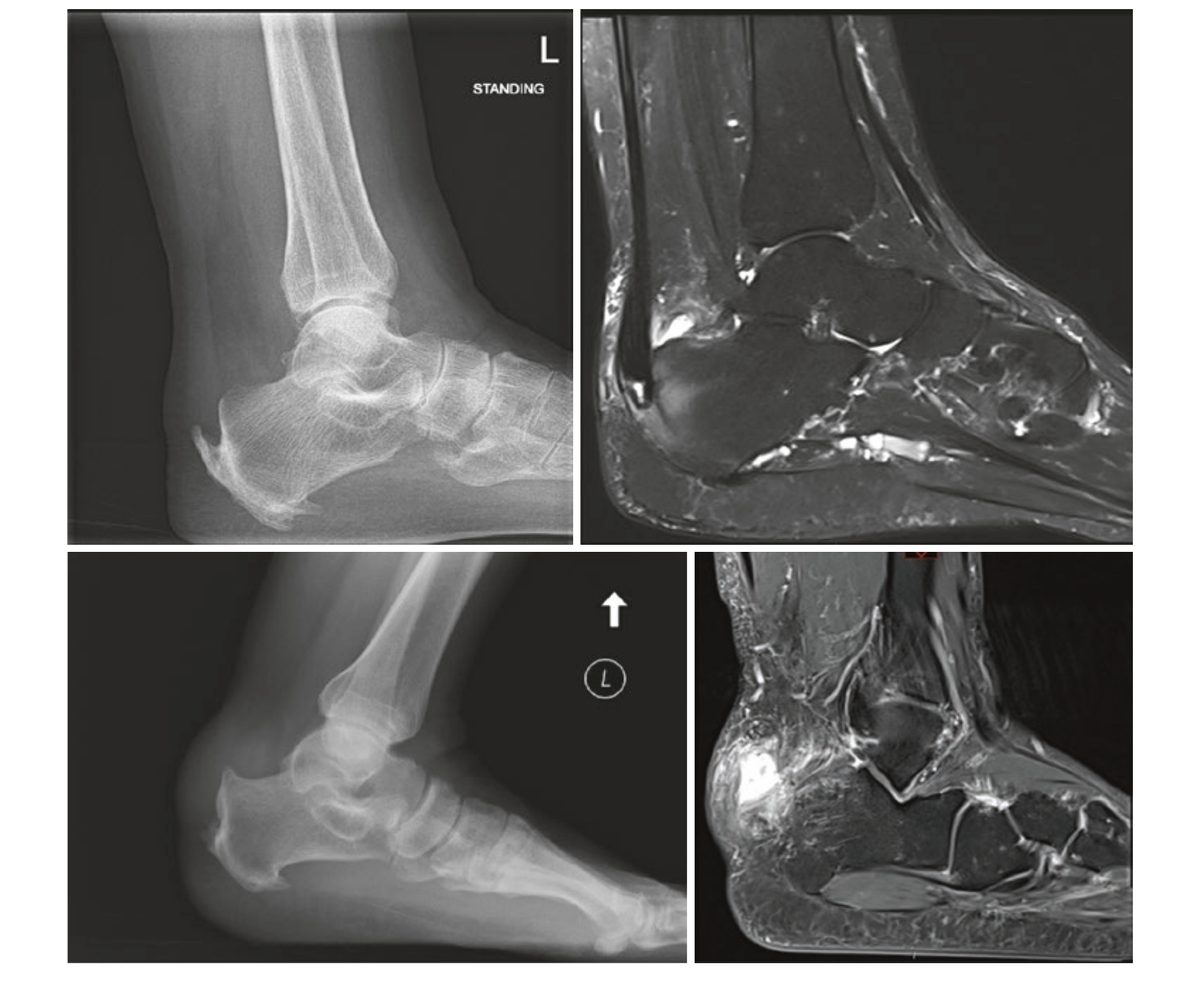
Рис. 6. Хроническая инсерционная тендинопатия ахиллова сухожилия. Вверху слева — боковая рентгенограмма с нагрузкой: крупные костные шпоры в зоне инсерции. Вверху справа и внизу — МРТ (сагиттальные срезы): выраженная дегенерация сухожилия, интратендинозная кальцификация, ретрокальканеальный бурсит. Адаптировано из Adams, 2023.
Рис. 7. Эксцентрические упражнения для ахиллова сухожилия (протокол Альфредсона). Опускание пятки ниже уровня ступеньки под нагрузкой — удлинение сухожилия при нагрузке стимулирует репаративный процесс. Концентрический компонент (подъём) выполняется здоровой ногой. Адаптировано из Adams, 2023.
Хирургическое лечение
Показания
Сохраняющаяся боль и ограничение повседневной активности и/или спортивной нагрузки после исчерпания консервативных мер в течение 3-6 месяцев. У пожилых пациентов с хроническими симптомами, при значительном поражении сухожилия (типы II-III по Nicholson), при наличии факторов риска Stenson и при частичных разрывах хирургическое вмешательство может быть рассмотрено раньше.
Противопоказания: артериальная недостаточность, плохое состояние кожи и мягких тканей (активная рана пятки — абсолютное противопоказание), декомпенсированные сопутствующие заболевания (особенно сахарный диабет), неспособность соблюдать послеоперационный протокол. Предоперационная оптимизация включает контроль гликемии и отказ от курения.
Хирургическая тактика должна адресовать все источники боли: степень поражения сухожилия, наличие и объём кальцификации, выступающий верхне-задний отросток пяточной кости, ретрокальканеальный бурсит, эквинусную деформацию.
Задний срединный транстендинозный доступ
Наиболее распространённый и хорошо изученный метод. Включает:
- задний срединный продольный разрез кожи длиной 5-10 см по средней линии ахиллова сухожилия и пяточной кости;
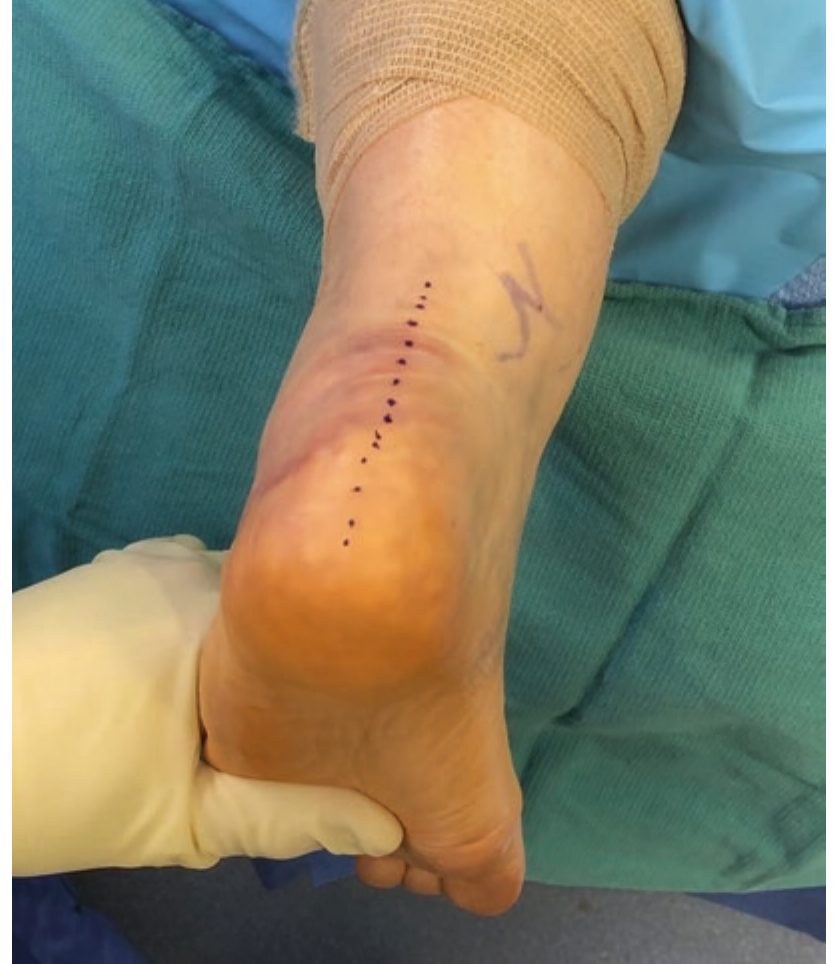
Рис. 8. Позиционирование пациента на животе. Разметка заднего срединного продольного разреза по средней линии ахиллова сухожилия. Разрез должен продолжаться дистально до границы с подошвенной кожей для обеспечения доступа к пяточной кости. Адаптировано из Adams, 2023.
- рассечение паратенона по средней линии с формированием полнослойных медиального и латерального лоскутов;
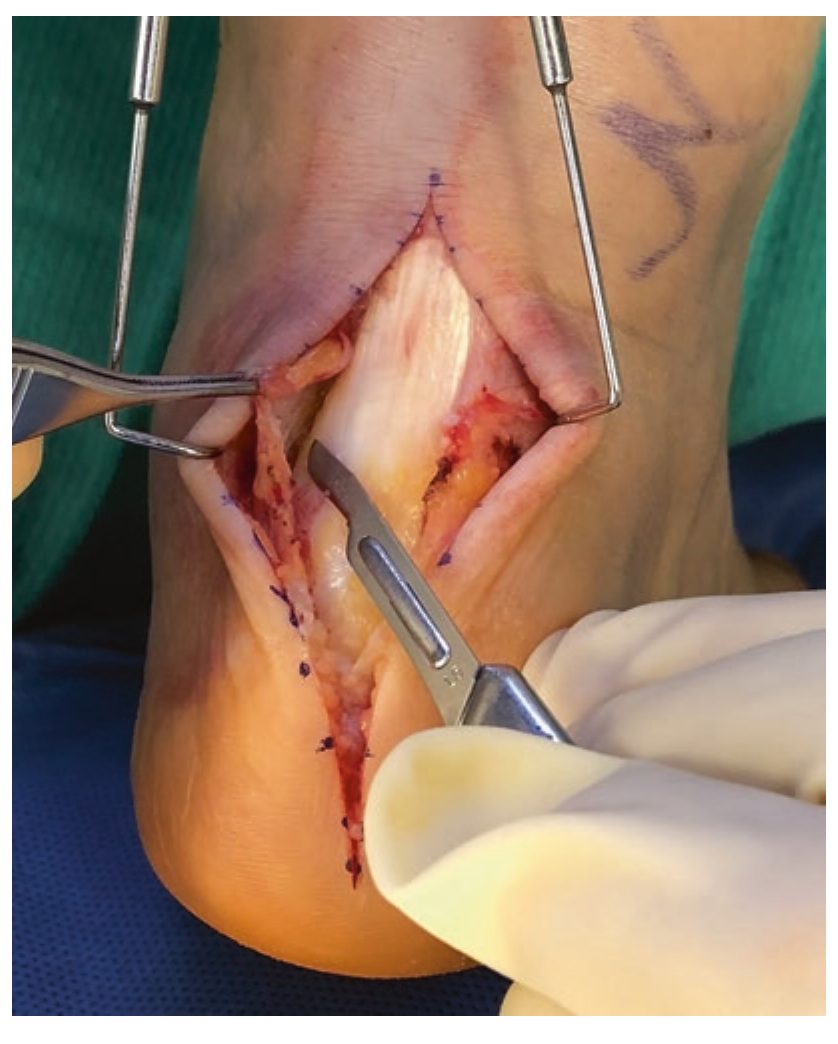
Рис. 9. Паратенон рассечён продольно и отсепарован от ахиллова сухожилия с формированием полнослойных медиального и латерального лоскутов для последующего ушивания. Адаптировано из Adams, 2023.
- продольное расщепление сухожилия по средней линии с формированием дистального Т-образного разреза;
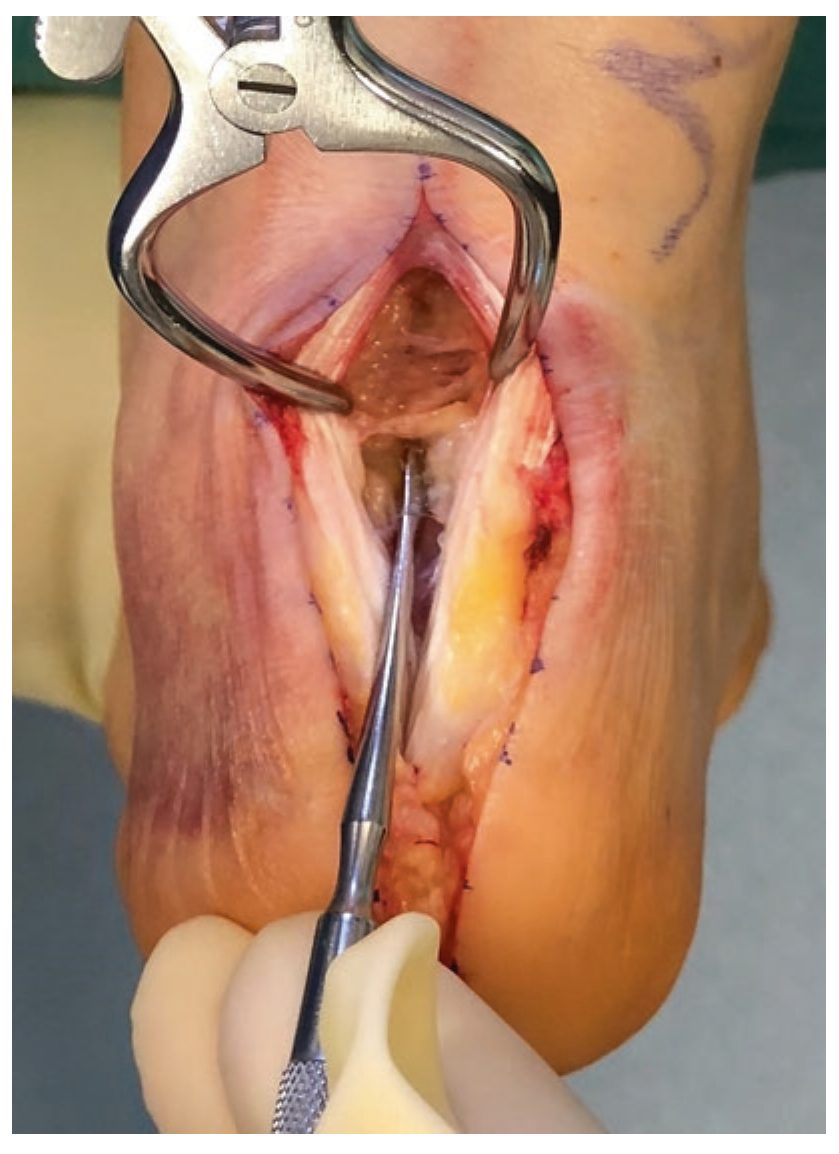
Рис. 10. Продольное полнослойное расщепление ахиллова сухожилия по средней линии с формированием дистального Т-образного разреза. Адаптировано из Adams, 2023.
иссечение воспалённой ретрокальканеальной бурсы;
частичное отсечение сухожилия от инсерции (обычно 50-75%) для обеспечения доступа;
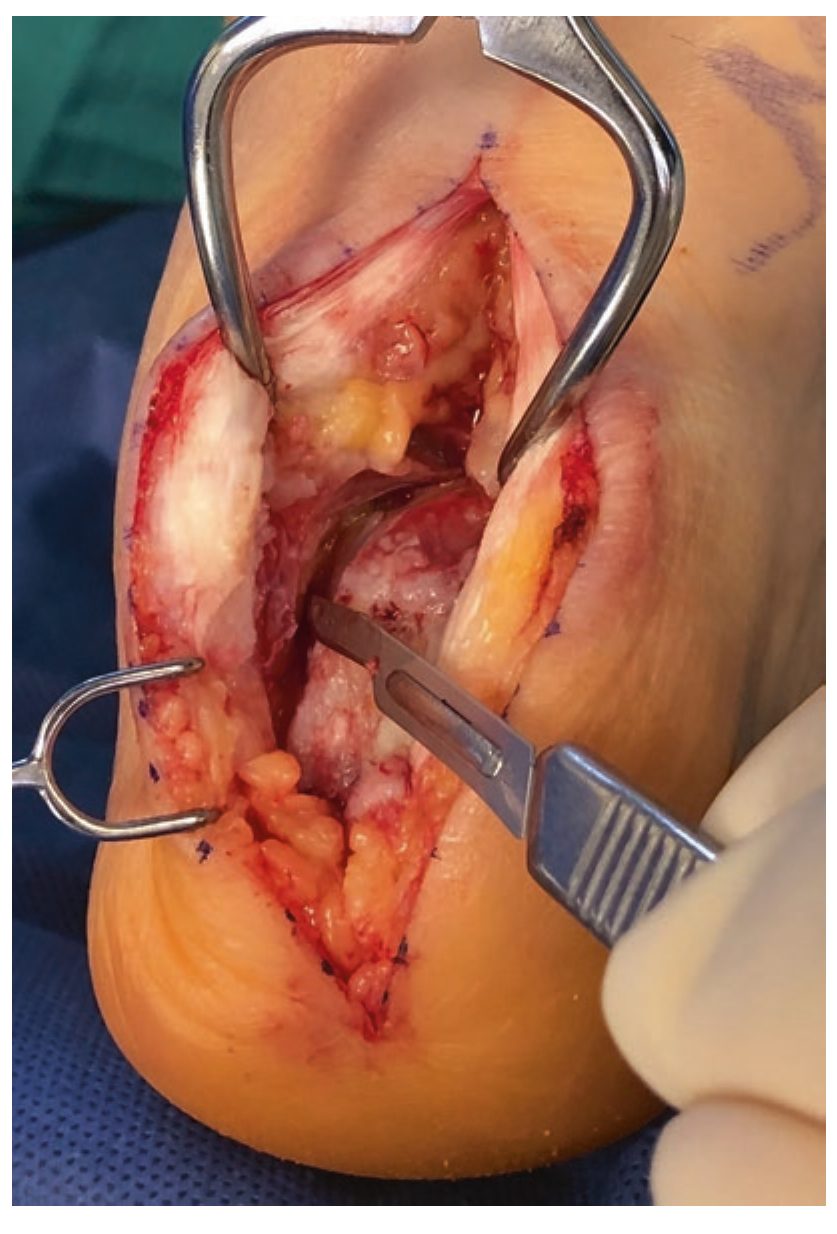
Рис. 11. Частичное отсечение инсерции ахиллова сухожилия от пяточной кости острым субпериостальным путём с формированием медиального и латерального лоскутов. Адаптировано из Adams, 2023.
- резекция энтезофита (если присутствует) ронжером, рашпилем или осцилляторной пилой;
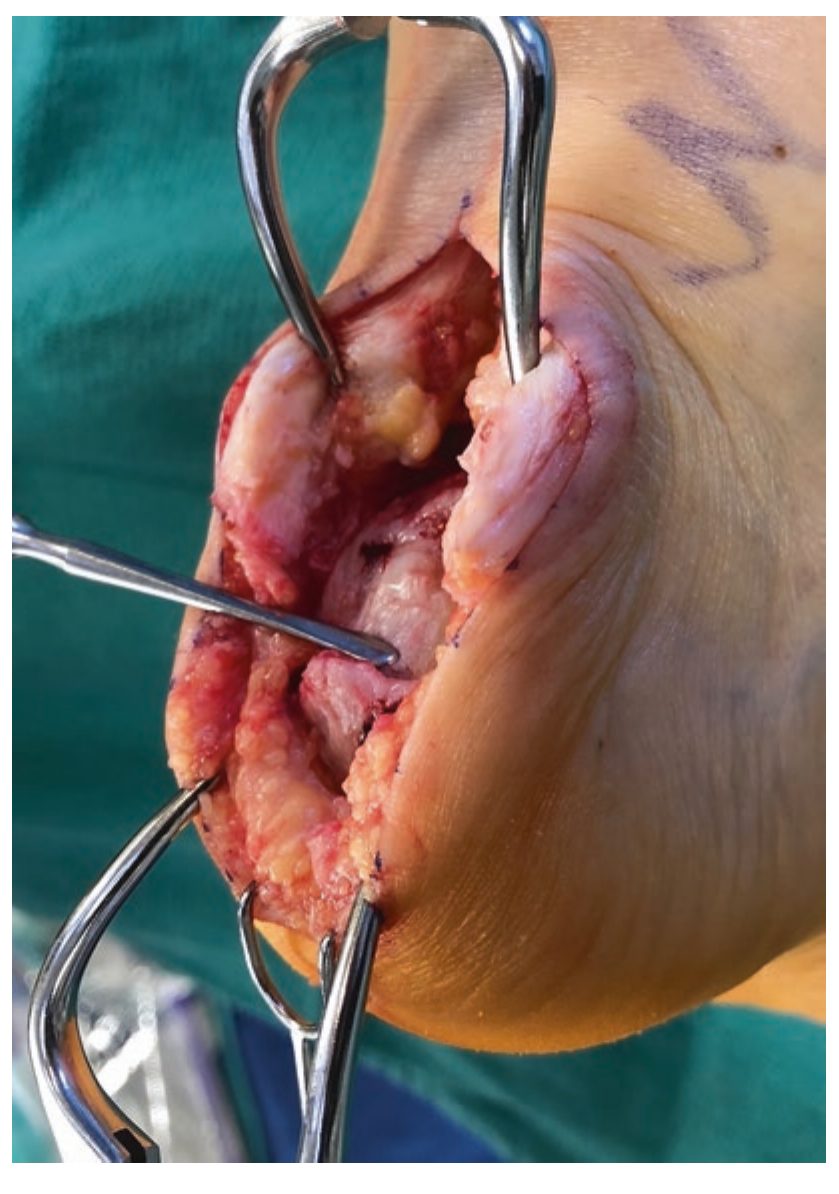
Рис. 12. Локализация энтезофита в зоне дистальной инсерции ахиллова сухожилия элеватором перед резекцией ронжером. Адаптировано из Adams, 2023.
- экзостэктомия деформации Хаглунда — резекция от задне-нижнего к передне-верхнему направлению с выходом на верхнюю поверхность пяточной кости; медиальный и латеральный края сглаживают (chamfer); адекватность резекции подтверждают визуально и флуороскопически;
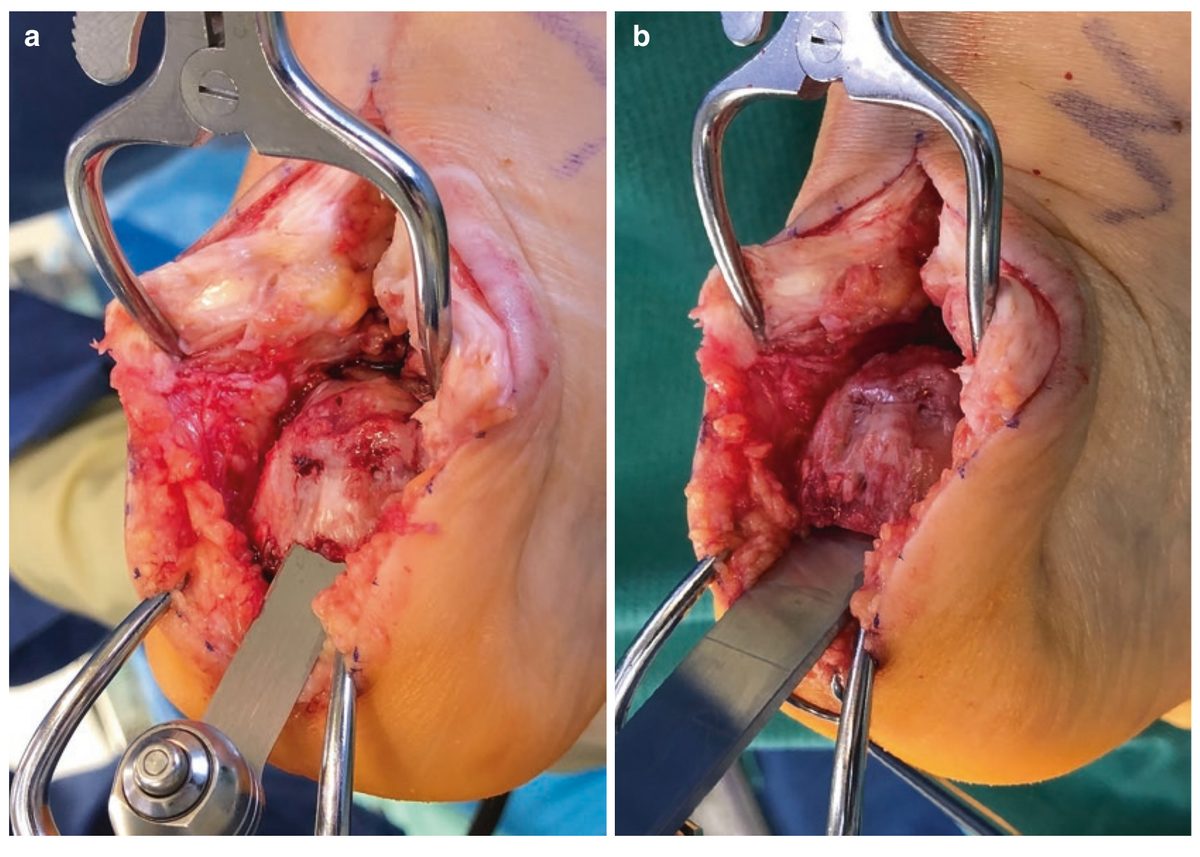
Рис. 13. Экзостэктомия деформации Хаглунда. (a) Резекция осцилляторной пилой от задне-нижнего к передне-верхнему направлению. (b) Завершение остеотомом. Адаптировано из Adams, 2023.
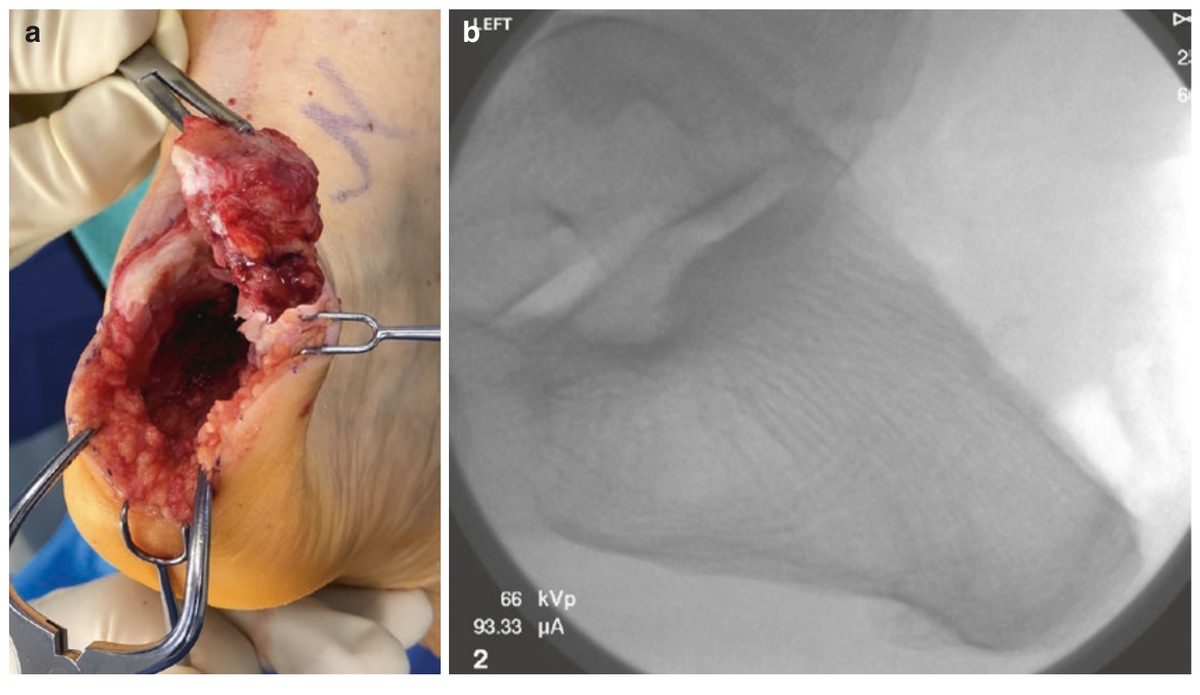
Рис. 14. (a) Резецированный фрагмент верхне-заднего отростка пяточной кости. (b) Интраоперационная флуороскопия — контроль адекватности резекции. Адаптировано из Adams, 2023.
- острое иссечение всех участков интратендинозной дегенерации и кальцификации;
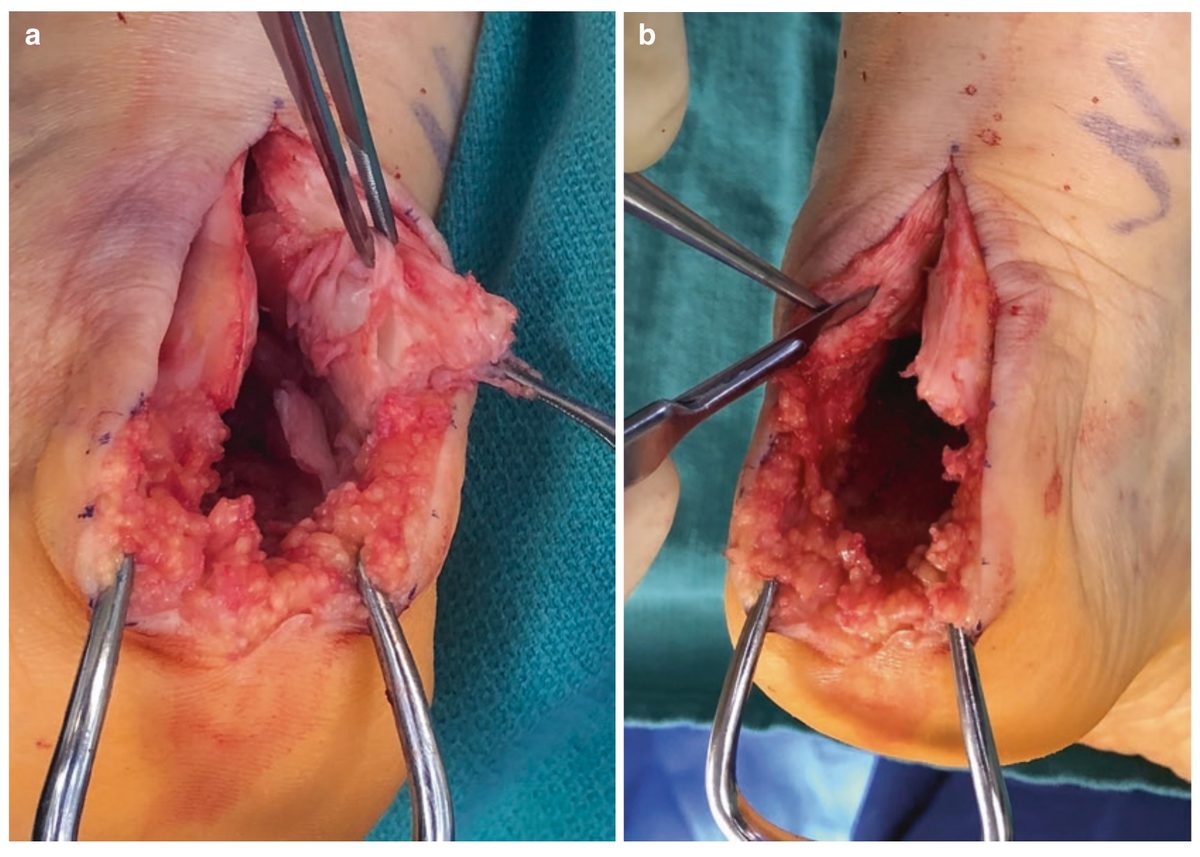
Рис. 15. (a) Дегенеративные изменения передней поверхности ахиллова сухожилия: разволокнение, утрата параллельной структуры, интратендинозная кальцификация. (b) Острое иссечение всех дегенеративных тканей до здорового сухожилия. Адаптировано из Adams, 2023.
- реинсерция сухожилия якорными фиксаторами.
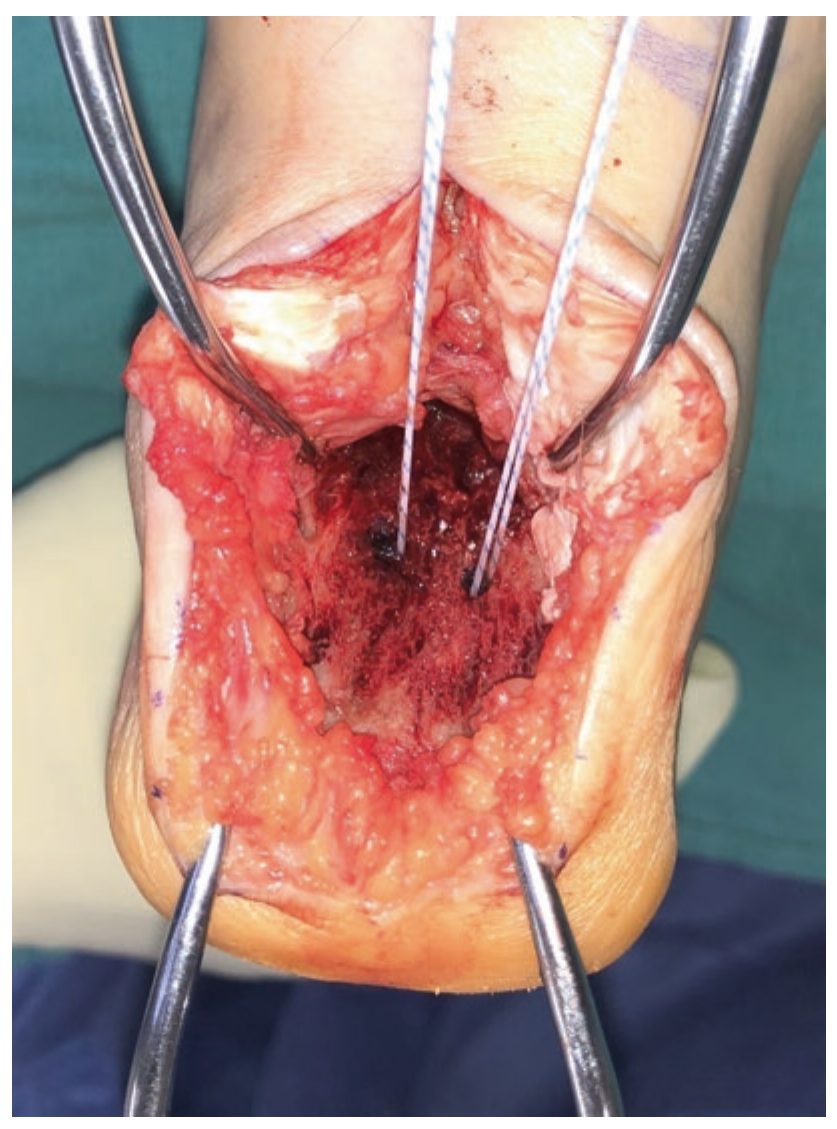
Рис. 16. Установка двух якорных фиксаторов для однорядной реинсерции в ложе из губчатой кости, образованное после резекции деформации Хаглунда. Адаптировано из Adams, 2023.
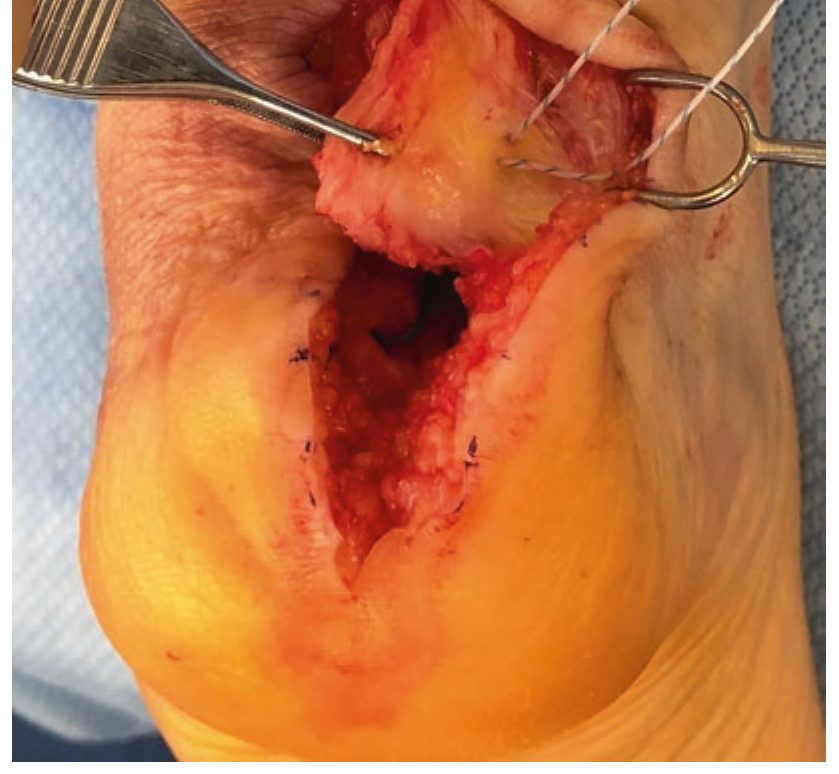
Рис. 17. Стопа в нейтральном положении. Нити проведены через медиальный и латеральный лоскуты отсечённого сухожилия и фиксированы к якорям, обеспечивая восстановление инсерции без натяжения. Адаптировано из Adams, 2023.
Ключевые данные по безопасности отсечения: Kolodziej et al. в биомеханическом исследовании показали, что после отсечения 75% инсерции 89% (8 из 9) образцов выдерживали циклическую нагрузку в три веса тела. Wagner et al. продемонстрировали, что полное отсечение и реконструкция с V-Y пластикой и фиксацией якорями не снижают рабочую способность гастро-солеусного комплекса.
Для реинсерции при отсечении более 50% сухожилия рекомендуется фиксация якорными фиксаторами. Биомеханические данные поддерживают преимущества двухрядной фиксации: Beitzel et al. показали значительно большую площадь контакта и более высокую пиковую нагрузку до разрушения по сравнению с однорядной фиксацией. Ettinger et al. в ретроспективном обзоре 40 пациентов установили, что двухрядная фиксация обеспечивает значимо лучшие результаты по AOFAS и FAOS.
Carcuro и Pellegrini сообщают об успешности открытого доступа с двухрядной фиксацией (4 якоря) в 87% случаев, при этом ранняя нагрузка (10% веса тела с первой недели, прибавка 20% еженедельно) не требует иммобилизации ортезом.

Рис. 18. Установка двух якорных фиксаторов проксимального ряда системы двухрядной реинсерции ахиллова сухожилия (4 якоря, double row). Адаптировано из Carcuro, Wagner, 2022.

Рис. 19. Финальный вид реинсерции ахиллова сухожилия с фиксацией четырьмя якорями в двойном ряду. Адаптировано из Carcuro, Wagner, 2022.
Безопасность срединного доступа в отношении кровоснабжения обоснована данными об ангиосомах заднего отдела стопы: разрез проходит по границе между перонеальным и задним большеберцовым ангиосомами, не повреждая дистальные ангиосомные границы (Attinger et al.).
Эндоскопическая кальканеопластика
Эндоскопическое вмешательство показано преимущественно молодым пациентам без кальцификации и без выраженных интратендинозных изменений на МРТ. При костных включениях в толще сухожилия (интратендинозная кальцификация) предпочтителен открытый доступ.
В систематическом обзоре 35 исследований (1260 голеностопных суставов) Alessio-Mazzola et al. показали, что эндоскопические процедуры обеспечивают лучшие итоговые баллы по AOFAS, более низкую частоту осложнений и неудач, а также более короткие сроки восстановления по сравнению с открытыми методиками.
Leitze et al. в проспективном исследовании (уровень II) сравнили эндоскопическую и открытую декомпрессию ретрокальканеального пространства: эндоскопическая декомпрессия дала результаты не хуже или лучше открытой, при аналогичных сроках восстановления, меньшем числе осложнений и лучшем косметическом результате.
Ограничения метода: при полнослойной интратендинозной кальцификации эндоскопически может быть невозможно полностью удалить энтезофит, деформацию Хаглунда или все поражённые ткани. Для менее опытных хирургов эндоскопический доступ оптимален при заболевании, проявляющемся преимущественно увеличением верхне-заднего бугра пяточной кости.
Остеотомия Задека
Дорсальная клиновидная остеотомия заднего отдела пяточной кости, впервые описана Задеком (Zadek) в 1939 году.
Механизм действия (Tourne et al.): остеотомия укорачивает общую длину пяточной кости, приподнимает инсерцию ахиллова сухожилия, наклоняет задний выступ кпереди и уменьшает вертикальное положение пяточной кости. В результате укорачивается плечо рычага ахиллова сухожилия и снижается натяжение в зоне инсерции.
Результаты:
- Maffulli et al.: модифицированная остеотомия Задека без иссечения интратендинозной кальцификации — консолидация у всех 25 пациентов в среднем через 5 недель, возврат к обычной активности через 23 недели, значимое улучшение ВАШ и VISA-A до 2 лет, минимальные осложнения;
- Georgiannos et al.: 52 спортсмена — значимое улучшение AOFAS и VISA-A, возврат к прежнему уровню спорта через 21 неделю;
- Tourne et al.: наблюдение 50 пациентов 7 лет — отличные клинические и функциональные результаты после остеотомии Задека в сочетании с экзостэктомией.
Критики метода указывают, что остеотомия не адресует непосредственно патологию сухожилия.
V-Y пластика ахиллова сухожилия
Описана Abraham и Pankovich в 1975 году для восстановления застарелых разрывов ахиллова сухожилия. V-образный разрез апоневроза позволяет удлинить сухожилие дистально и реинсертировать его к пяточной кости.
Показания — обширная инсерционная дегенерация, требующая полного иссечения дистального участка ахиллова сухожилия. Wagner et al. продемонстрировали, что этот подход обеспечивает высокую удовлетворённость и не снижает рабочую способность гастро-солеусного комплекса. Staggers et al. в сравнительном исследовании V-Y пластики и транспозиции FHL отметили одинаково высокую удовлетворённость, хорошие функциональные результаты и низкую частоту осложнений.
V-Y пластика и транспозиция FHL могут сочетаться при выраженных стадиях заболевания.
Транспозиция сухожилия длинного сгибателя большого пальца (FHL)
Впервые описана Wapner et al. в 1993 году для восстановления хронических разрывов ахиллова сухожилия. Традиционно рекомендовалась при дебридменте более 50-75% сухожилия — как при инсерционной, так и при неинсерционной тендинопатии.
Обоснование: FHL расположено в непосредственной близости к ахиллову сухожилию, обладает крупным размером, хорошей васкуляризацией, функционирует как вторичный подошвенный сгибатель и работает в фазе с гастро-солеусным комплексом. Мышечное брюшко FHL оптимизирует репаративный ответ за счёт перфузии заживающего ахиллова сухожилия.
Однако проспективное рандомизированное контролируемое исследование Hunt et al. изменило эту парадигму. Исследование сравнило дебридмент с FHL-аугментацией и изолированный дебридмент. Результат: FHL-группа имела большую силу подошвенного сгибания на сроках 6 и 12 месяцев, однако боль, функциональные результаты (AOFAS), удовлетворённость и частота осложнений не отличались. Вывод: прирост силы не транслируется в клинически значимое преимущество, и транспозиция FHL не показана как первичная процедура, но должна рассматриваться при ревизионных вмешательствах.
Рецессия икроножной мышцы
При наличии контрактуры икроножной мышцы рецессия может быть выполнена в сочетании с открытым дебридментом. Доказательная база ограничена ретроспективными сериями невысокого уровня.
Сторонники изолированной рецессии сообщают о высокой удовлетворённости, облегчении боли и более быстром восстановлении. Однако Gurdezi et al. показали, что изолированная рецессия может быть менее эффективна у пациентов с пяточными шпорами. Кроме того, рецессия нецелесообразна у спортсменов ввиду дефицита силы подошвенного сгибания и выносливости.
Послеоперационное ведение
После транстендинозного доступа:
- иммобилизация в короткой шине или ортезе (CAM boot) с подошвенным сгибанием 10 градусов для минимизации натяжения на шов;
- через 2 недели — осмотр раны, снятие швов;
- повторная иммобилизация ещё на 2-4 недели;
- нагрузка: варьирует — некоторые хирурги допускают частичную нагрузку в ортезе с 3-4 недель, другие сохраняют безопорность до 6 недель;
- с 4-6 недель — осторожная разработка объёма движений;
- с 4-6 недель — нагрузка по переносимости в съёмном ортезе с подпяточником (высоту постепенно уменьшают каждые 1-2 недели);
- полная нагрузка без ограничений — не ранее 6-8 недель;
- укрепление подошвенных сгибателей — с 10-12 недель;
- возврат к спорту — не ранее 4-6 месяцев;
- пациента следует предупредить о продолжительном периоде восстановления — 6-12 месяцев.
Осложнения
По данным систематического обзора Wiegerinck et al., общая частота серьёзных осложнений составляет 3.1%, малых осложнений — 20% (данные включают различные хирургические доступы).
Horterer et al. оценили осложнения конкретно заднего транстендинозного доступа у 118 пациентов с минимальным наблюдением 12 месяцев: 14% — малые осложнения (из них 75% — раневая инфекция), удовлетворённость — 78%. Конфликт с обувью, отмеченный у 32% пациентов, был ведущим фактором, негативно влиявшим на удовлетворённость.
Наиболее частые осложнения:
- замедленное заживление раны;
- поверхностная инфекция;
- гипертрофия или гиперчувствительность рубца;
- повреждение или неврит сурального нерва;
- персистирующая или рецидивирующая боль в зоне инсерции;
- тромбоз глубоких вен.
Раневые осложнения — одна из наиболее частых проблем; бережное обращение с кожей и мягкими тканями является фундаментальным принципом любой хирургической техники в этой области.
Результаты и прогноз
Стабильно хорошие послеоперационные результаты отмечаются при различных техниках и уровнях доказательности (от I до IV), что подтверждает обоснованность хирургического лечения при неэффективности консервативных мер.
Баллы по AOFAS hindfoot score после операции составляют 81-96 (в зависимости от серии). Средняя удовлетворённость пациентов — 89% (Wiegerinck et al.).
Наиболее длительное наблюдение — Nunley et al.: 29 голеностопных суставов, средний срок наблюдения 7 лет после заднего транстендинозного доступа. Среднее время восстановления — 5.7 месяца, средний балл AOFAS — 96, удовлетворённость — 96%, значимой разницы в силе подошвенного сгибания по сравнению с противоположной стороной не обнаружено.
Факторы, ухудшающие прогноз:
- ИМТ > 30 (раневые осложнения);
- выраженная интратендинозная дегенерация (типы II-III по Nicholson);
- декомпенсированные соматические заболевания (сахарный диабет, периферическая ангиопатия);
- курение.
Источники
- Haglund P. Beitrag zur Klinik der Achillessehne. Z Orthop Chir. 1928;49:49-58.
- Lyman J, Weinhold PS, Almekinders LC. Strain behavior of the distal Achilles tendon: implications for insertional Achilles tendinopathy. Am J Sports Med. 2004;32(2):457-461.
- Kang S, Thordarson DB, Charlton TP. Insertional Achilles tendinitis and Haglund’s deformity. Foot Ankle Int. 2012;33(6):487-491.
- Lu CC, Cheng YM, Fu YC, et al. Angle analysis of Haglund syndrome and its relationship with osseous variations and Achilles tendon calcification. Foot Ankle Int. 2007;28(2):181-185.
- Kolodziej P, Glisson RR, Nunley JA. Risk of avulsion of the Achilles tendon after partial excision for treatment of insertional tendonitis and Haglund’s deformity: a biomechanical study. Foot Ankle Int. 1999;20(7):433-437.
- Wagner E, Gould J, Bilen E, et al. Change in plantarflexion strength after complete detachment and reconstruction of the Achilles tendon. Foot Ankle Int. 2004;25(11):800-804.
- Beitzel K, Mazzocca AD, Obopilwe E, et al. Biomechanical properties of double- and single-row suture anchor repair for surgical treatment of insertional Achilles tendinopathy. Am J Sports Med. 2013;41(7):1642-1648.
- Ettinger S, Razzaq R, Waizy H, et al. Operative treatment of the insertional Achilles tendinopathy through a transtendinous approach. Foot Ankle Int. 2016;37(3):288-293.
- Attinger C, Cooper P, Blume P, Bulan E. The safest surgical incisions and amputations applying the angiosome principles. Foot Ankle Clin. 2001;6(4):745-799.
- Alessio-Mazzola M, Russo A, Capello AG, et al. Endoscopic calcaneoplasty for Haglund’s deformity: systematic review. Knee Surg Sports Traumatol Arthrosc. 2020;29:2462.
- Leitze Z, Sella EJ, Aversa JM. Endoscopic decompression of the retrocalcaneal space. J Bone Joint Surg Am. 2003;85(8):1488-1496.
- Tourne Y, Baray AL, Barthelemy R, et al. The Zadek calcaneal osteotomy in Haglund’s syndrome: clinical results and a radiographic analysis. Foot Ankle Surg. 2021;28:79.
- Maffulli N, Gougoulias N, D’Addona A, et al. Modified Zadek osteotomy for calcific insertional Achilles tendinopathy. Surgeon. 2020;19:e344.
- Georgiannos D, Lampridis V, Vasiliadis A, Bisbinas I. Treatment of insertional Achilles pathology with dorsal wedge calcaneal osteotomy in athletes. Foot Ankle Int. 2017;38(4):381-387.
- Hunt KJ, Cohen BE, Davis WH, et al. Surgical treatment of insertional Achilles tendinopathy with or without FHL transfer: a prospective, randomized study. Foot Ankle Int. 2015;36(9):998-1005.
- Staggers JR, Smith K, de Netto CC, et al. Reconstruction for chronic Achilles tendinopathy: FHL transfer versus V-Y advancement. Int Orthop. 2018;42(4):829-834.
- Nicholson CW, Berlet GC, Lee TH. Prediction of the success of nonoperative treatment of insertional Achilles tendinosis based on MRI. Foot Ankle Int. 2007;28(4):472-477.
- Stenson JF, Reb CW, Daniel JN, et al. Predicting failure of nonoperative treatment for insertional Achilles tendinosis. Foot Ankle Spec. 2018;11(3):252-255.
- Wiegerinck JI, Kerkhoffs GM, van Sterkenburg MN, et al. Treatment for insertional Achilles tendinopathy: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2013;21(6):1345-1355.
- Hörterer H, Baumbach SF, Oppelt S, et al. Complications associated with midline incision for insertional Achilles tendinopathy. Foot Ankle Int. 2020;41(12):1502-1509.
- Nunley JA, Ruskin G, Horst F. Long-term clinical outcomes following the central incision technique for insertional Achilles tendinopathy. Foot Ankle Int. 2011;32(9):850-855.
- Wapner KL, Pavlock GS, Hecht PJ, et al. Repair of chronic Achilles tendon rupture with FHL tendon transfer. Foot Ankle. 1993;14(8):443-449.
- Paoloni J, Murrell GAC. Nonoperative management of insertional and noninsertional Achilles tendinopathy. In: Adams SB, ed. The Achilles Tendon. Springer; 2023:127-133.
- Fletcher AN, et al. Operative management of insertional Achilles tendinopathy. In: Adams SB, ed. The Achilles Tendon. Springer; 2023:155-171.
- Yuen TYR, Tan CH, Kon KKE. Surgical Treatment of Haglund’s Deformity: A Systematic Review and Meta-Analysis. Cureus. 2022;14(8):e28508. PMC9424834
- Hall S et al. Minimally Invasive Approaches to Haglund’s Deformity and Insertional Achilles Tendinopathy: A Contemporary Review. Foot Ankle Int. 2024;45(6):640-654. PMC11165941
- Angle of BRINK — a new way to measure Haglund’s deformity. Skeletal Radiol. 2023;52:287-293. PMID: 36044055
- Carcuro G, Pellegrini MJ. Insertional Achilles tendinopathy: diagnosis and treatment. In: Wagner Hitschfeld E, Wagner Hitschfeld P, eds. Foot and Ankle Disorders. Springer; 2022:841-854.