Введение
Задний импиджмент-синдром голеностопного сустава (posterior ankle impingement, PAI) - хроническое болезненное состояние, вызванное механическим ущемлением мягкотканных или костных структур в заднем отделе большеберцово-таранного сустава. Компрессия происходит между задним краем большеберцовой кости и верхней поверхностью пяточной кости при подошвенном сгибании стопы. Термин «задний импиджмент» был предложен Hamilton (1982) для описания болевого синдрома у артистов балета, хотя отдельные элементы патологии (os trigonum, синдром тригонального отростка) были описаны значительно раньше. Современная классификация van Dijk (2006) разделяет задний импиджмент на костную и мягкотканную формы.
Синдром наиболее часто встречается у артистов балета и футболистов - в любых видах активности, требующих повторяющегося или длительного подошвенного сгибания. Изолированная патология тригонального отростка составляет лишь 15,3% случаев PAI - у большинства пациентов выявляются сопутствующие повреждения (тендинопатия FHL, остеохондральные дефекты, синовит).
Основные причины PAI можно разделить на костные (os trigonum, процесс Штиды, переломы заднего отростка таранной кости) и мягкотканные (гипертрофия задней капсулы, теносиновит FHL, аномальные мышцы). В большинстве случаев костная и мягкотканная патология сочетаются, что определяет необходимость комплексного подхода к диагностике и лечению.
Эндоскопическое лечение является золотым стандартом и позволяет добиться возвращения к спорту в среднем через 11 недель при частоте осложнений 3,8-8,5%, что существенно превосходит результаты открытых вмешательств.
Этиология и патогенез
При подошвенном сгибании задний край большеберцовой кости сближается с пяточной костью. Между ними ущемляются задняя капсула большеберцово-таранного сустава, задняя таранно-малоберцовая связка (PTFL), межлодыжковая и большеберцово-малоберцовая связки, а также сухожилие длинного сгибателя большого пальца (FHL).
В норме задний отдел голеностопного сустава адаптирован к широкому диапазону подошвенного сгибания (40-55 градусов). PAI развивается при наличии структурных предпосылок - избыточного костного выступа, рубцовых или гипертрофических мягкотканных изменений, которые сужают заднее пространство и создают условия для механического конфликта. У лиц с повышенными требованиями к амплитуде подошвенного сгибания (танцоры, гимнасты) даже умеренные анатомические отклонения становятся клинически значимыми.
Костные причины (os trigonum, процесс Штиды)
Латеральный отросток задней поверхности таранной кости формируется как вторичный центр оссификации в возрасте 7-13 лет и в норме сливается с телом таранной кости в течение одного года. При нарушении слияния формируется добавочная косточка - os trigonum, соединённая с таранной костью хрящевым синхондрозом.
Частота os trigonum в общей популяции составляет 7-25% по данным КТ-исследований (Zwiers et al., 2018), достигая 30% у артистов балета. Двусторонний os trigonum встречается примерно в 50% случаев. При выявлении os trigonum на одной стороне целесообразна оценка контралатерального сустава, особенно у артистов балета с симметричными нагрузками.
Если задний отросток таранной кости крупный, но слитый с телом кости, его обозначают как процесс Штиды (processus Stieda). И os trigonum, и процесс Штиды увеличивают объём задних структур, что предрасполагает к ущемлению при подошвенном сгибании.
Os trigonum может стать симптоматическим при повторяющейся микротравматизации синхондроза. Хроническая перегрузка приводит к отёку и воспалению хрящевого соединения, формированию фиброзной ткани вокруг os trigonum и раздражению прилежащих структур - прежде всего сухожилия FHL, проходящего в непосредственной близости.
Костные причины PAI могут развиваться остро - при переломе os trigonum, отрывном переломе задней таранно-малоберцовой связки или переломе заднего отростка таранной кости. Острый перелом заднего отростка (перелом Шепарда) клинически неотличим от растяжения связок голеностопного сустава и часто пропускается при первичном обращении.
Мягкотканные причины
Мягкотканные причины PAI включают:
- Гипертрофия задней капсулы сустава и синовиальная пролиферация
- Теносиновит FHL или низкое расположение мышечного брюшка FHL
- Ганглионарные кисты заднего отдела
- Утолщение межлодыжковой связки
- Аномальные мышцы: peroneus quartus, flexor accessorius digitorum longus, добавочная камбаловидная мышца (accessory soleus), peroneus calcaneus internus, tibiocalcaneus internus
- Рубцовые изменения после повторных травм
Особое значение имеет патология FHL. Сухожилие длинного сгибателя большого пальца проходит в фиброзно-костном канале между медиальным и латеральным бугорками заднего отростка таранной кости. При наличии os trigonum или процесса Штиды канал FHL сужается, что создаёт условия для хронического теносиновита и стенозирующего тендовагинита.
Теносиновит FHL сопутствует PAI в значительной доле случаев и требует одномоментной коррекции при хирургическом лечении. Стенозирующий тендовагинит FHL может проявляться триггерным феноменом первого пальца (hallux saltans) - щёлканьем при движениях.
Группы риска
Артисты балета подвержены PAI в наибольшей степени: голеностопный сустав длительно находится в предельном подошвенном сгибании при работе на пуантах и деми-пуантах. При полном пуанте амплитуда подошвенного сгибания достигает 90-100 градусов, что максимально компрессирует задние структуры. По данным литературы, PAI составляет до 4,6% всех травм у профессиональных танцоров.
Футболисты испытывают повторяющуюся форсированную плантарную флексию при ударе по мячу. Kudas et al. (2016) описали серию из 26 профессиональных футболистов с PAI. Синдром также встречается у бегунов на длинные дистанции, прыгунов и у лиц, регулярно носящих обувь на высоком каблуке.
Чаще всего PAI развивается постепенно, но может манифестировать через 4-6 недель после острой травмы (растяжение связок, подвывих). Компенсаторная инверсия стопы при попытке избежать болезненного подошвенного сгибания предрасполагает к повторным растяжениям латеральных связок, перегрузке трицепса голени и плантарной боли.
Клиническая картина
Жалобы
Пациенты предъявляют жалобы на хроническую или рецидивирующую боль в задних отделах голеностопного сустава, усиливающуюся при подошвенном сгибании и отталкивании стопы. Боль носит глубокий характер и может сопровождаться ощущением механического препятствия.
Типичные провоцирующие факторы: танцы, удары по мячу, бег и ходьба по наклонной поверхности вниз, подъём на носки. Боль локализуется глубоко в заднем отделе голеностопного сустава, пациенты часто затрудняются точно указать её источник.
У спортсменов симптомы нередко нарастают постепенно, ограничивая тренировочную активность. На ранних стадиях боль появляется только при интенсивных нагрузках, затем начинает возникать при повседневной активности - ходьбе по лестнице, ношении обуви на каблуке. Возможны эпизоды заклинивания или блокирования сустава при наличии свободных тел.
В анамнезе часто выявляются повторные растяжения голеностопного сустава. У балерин симптомы могут впервые появиться при переходе к работе на пуантах в подростковом возрасте - именно в этот период формируется и потенциально не сливается os trigonum.
Осмотр и провокационные тесты
При пальпации определяется болезненность в заднемедиальном или заднелатеральном отделах голеностопного сустава, часто с обеих сторон ахиллова сухожилия. Отёк заднего отдела встречается редко и при его наличии следует исключать другие причины (теносиновит задней большеберцовой мышцы, ретрокальканеальный бурсит). Ограничение подошвенного сгибания при сравнении со здоровой стороной - частая находка.
Тест заднего импиджмента (posterior impingement test): быстрое пассивное гиперподошвенное сгибание стопы воспроизводит боль в заднем отделе. Положительный результат указывает на ущемление задних структур. Тест выполняется в положении пациента на животе или сидя с опущенными ногами. Исследующий одной рукой фиксирует голень, другой быстро форсирует подошвенное сгибание стопы.
Тест FHL: повторное сгибание и разгибание первого пальца при удержании голеностопного сустава в 20 градусах подошвенного сгибания с одновременной пальпацией позади медиальной лодыжки. Появление боли или крепитации свидетельствует о теносиновите или стенозе FHL.
Если пассивные движения первого пальца воспроизводят боль в заднем отделе голеностопного сустава, это указывает на вовлечение FHL в патологический процесс. Триггерный палец (hallux saltans) - щёлканье при движениях первого пальца - патогномоничный признак стенозирующего тендовагинита FHL.
Следует оценить также амплитуду подошвенного сгибания голеностопного сустава в сравнении с контралатеральной стороной. Ограничение амплитуды в сочетании с болью при конечном разгибании подтверждает механический компонент импиджмента.
Дополнительно оценивается стабильность латеральных связок (передний выдвижной тест, тест наклона таранной кости) и ахиллова сухожилия, поскольку латеральная нестабильность и тендинопатия ахиллова сухожилия нередко сопутствуют PAI и влияют на выбор тактики лечения.
Диагностическая инъекция местного анестетика в задний заворот под контролем УЗИ - важный дополнительный тест. Полное или значительное (более 75%) облегчение боли после инъекции подтверждает внутрисуставной источник симптомов и является показанием к продолжению обследования и лечения.
Диагностика
Рентгенография
На прямой рентгенограмме голеностопного сустава патологические изменения, как правило, не определяются. Боковая проекция позволяет визуализировать увеличенный задний отросток таранной кости (процесс Штиды) или os trigonum в заднелатеральном отделе.
Следует учитывать, что os trigonum - частая бессимптомная находка, и его наличие само по себе не подтверждает диагноз PAI. Рентгенография может также выявить свободные тела, кальцификаты в области задней капсулы и признаки артроза подтаранного сустава.
Для улучшения визуализации заднего отдела используется боковая проекция с 25 градусами наружной ротации стопы - она позволяет избежать наложения латерального и медиального бугорков заднего отростка таранной кости друг на друга.
КТ
Компьютерная томография превосходит рентгенографию в детализации костной анатомии: позволяет оценить размеры и морфологию os trigonum, выявить переломы (в том числе стрессовые), свободные внутрисуставные тела и остеохондральные повреждения.
КТ помогает дифференцировать острый перелом заднего отростка таранной кости (неровные края, несоответствие фрагментов) от хронического os trigonum (гладкие кортикальные края), что принципиально для выбора тактики лечения.
ОФЭКТ-КТ (SPECT-CT) обеспечивает более точную анатомическую корреляцию метаболической активности по сравнению со стандартной остеосцинтиграфией и помогает дифференцировать симптоматический os trigonum от бессимптомного.
МРТ
МРТ - оптимальный метод визуализации при PAI. Стандартный протокол включает сагиттальные T1-взвешенные изображения и последовательности с подавлением жира (PDW с жироподавлением или STIR).
Костные изменения: отёк костного мозга в os trigonum или процессе Штиды и прилежащих отделах таранной кости, жидкость в зоне синхондроза (при os trigonum). Отёк костного мозга - наиболее надёжный МРТ-признак симптоматического os trigonum, в отличие от простого наличия добавочной косточки.
Мягкотканные изменения: выпот в заднем завороте сустава, ганглионарные кисты, утолщение синовиальной оболочки, теносиновит FHL (жидкость во влагалище сухожилия, утолщение синовиальной оболочки влагалища).
МРТ также позволяет оценить состояние задних связок голеностопного сустава, выявить остеохондральные повреждения блока таранной кости и исключить другие причины задней боли - в частности, инсерционную тендинопатию ахиллова сухожилия и ретрокальканеальный бурсит.
При подозрении на стенозирующий тендовагинит FHL информативны динамические МРТ-последовательности или кинематическая МРТ, позволяющие визуализировать ограничение скольжения сухожилия при движениях первого пальца. Однако в стандартной клинической практике диагноз теносиновита FHL устанавливается на основании статических МРТ-изображений и клинических тестов.
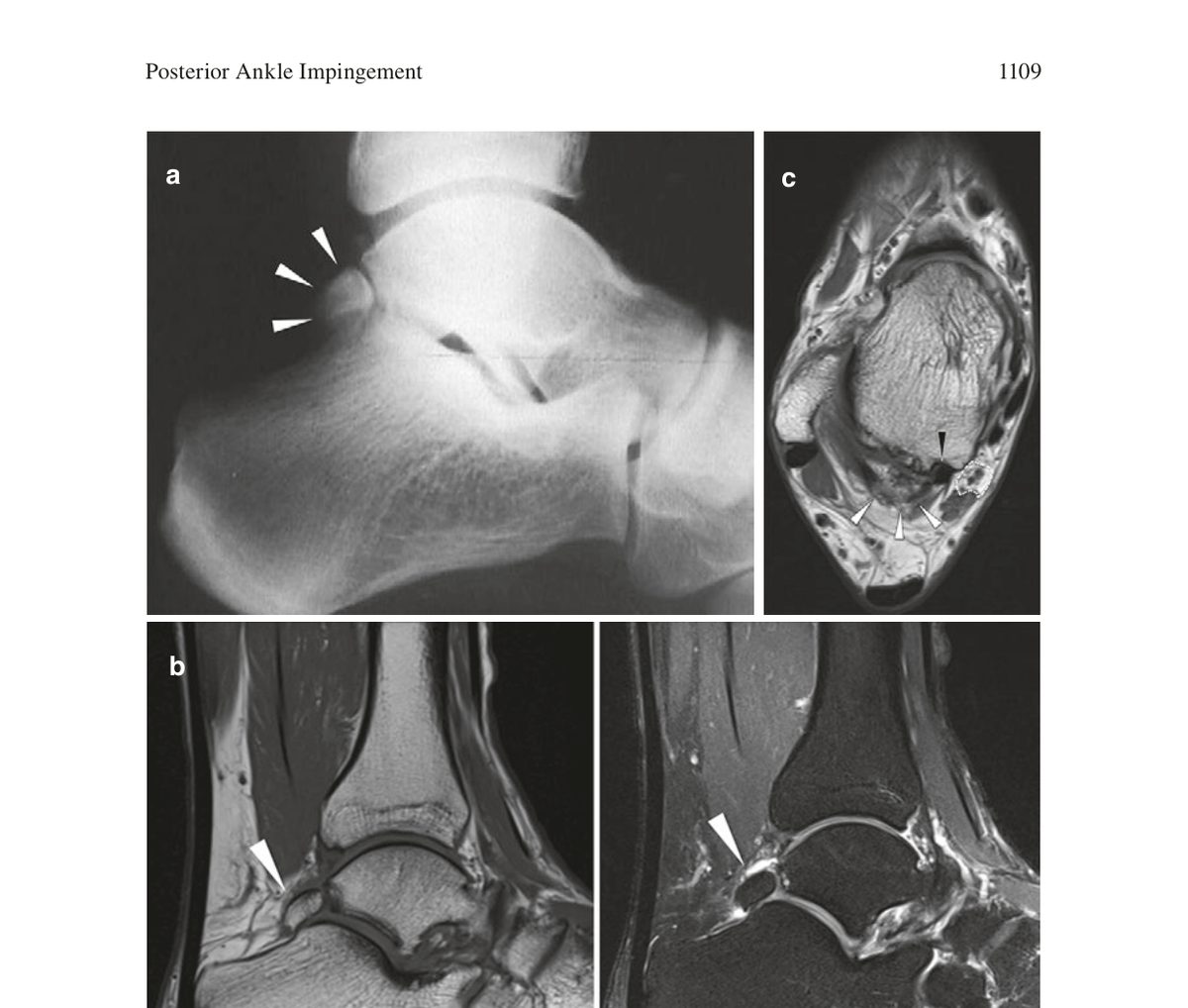
Рис. 1. МРТ заднего отдела голеностопного сустава при синдроме os trigonum: (a) сагиттальный срез - os trigonum (стрелки); (b) сагиттальные T1- и T2-взвешенные изображения; (c) аксиальный срез - os trigonum (белые стрелки), сухожилие FHL (чёрная стрелка), сосудисто-нервный пучок (пунктирная линия). Адаптировано из Wagner, 2022
УЗИ
Ультразвуковое исследование выявляет гипоэхогенное узловое утолщение задней капсулы и выпот в заднем завороте. Возможна визуализация os trigonum и динамическая оценка состояния сухожилия FHL при движениях первого пальца.
Основная ценность УЗИ - возможность выполнения диагностической и лечебной инъекции под контролем визуализации. Исчезновение боли после инъекции местного анестетика под УЗ-контролем в задний заворот подтверждает диагноз и одновременно служит лечебной процедурой при введении кортикостероида.
Дифференциальная диагностика
Дифференциальный ряд при задней боли в голеностопном суставе:
- Перелом заднего отростка таранной кости (острый или стрессовый)
- Теносиновит или частичный разрыв сухожилия FHL
- Тендинопатия ахиллова сухожилия (инсерционная)
- Ретрокальканеальный бурсит
- Остеохондральное повреждение заднего отдела блока таранной кости
- Подтаранный артроз
- Тарзальный туннельный синдром
- Задняя большеберцовая тендинопатия
- Стрессовый перелом пяточной кости
Дифференциация между переломом заднего отростка таранной кости и os trigonum может быть затруднена на рентгенограммах. КТ позволяет отличить острый перелом (неровные края, несоответствие фрагментов) от хронического os trigonum (гладкие кортикальные края).
Ключевой дифференциально-диагностический приём - инъекция местного анестетика в задний заворот под контролем УЗИ. Облегчение боли подтверждает внутрисуставной источник симптомов и помогает разграничить PAI и экстраартикулярную патологию (тендинопатия ахиллова сухожилия, ретрокальканеальный бурсит).
Особую сложность представляет дифференциация с изолированной тендинопатией FHL, которая может существовать как самостоятельная патология без костного компонента импиджмента. Тест FHL с воспроизведением боли при движениях первого пальца помогает выявить эту патологию. МРТ визуализирует теносиновит FHL как жидкость во влагалище сухожилия и утолщение синовиальной оболочки.
У молодых спортсменов необходимо исключать стрессовый перелом пяточной кости (тест сдавления пяточной кости, МРТ) и тарзальную коалицию, которые могут имитировать задний импиджмент.
Лечение
Консервативное лечение
Начальное лечение включает:
- Ограничение активности: избегание действий, провоцирующих подошвенное сгибание
- Физиотерапия: укрепление перонеальных мышц, растяжение трицепса голени, проприоцептивная тренировка
- Тейпирование или брейсирование для ограничения подошвенного сгибания
- Модификация обуви (избегание каблуков, использование обуви с жёсткой подошвой)
- Инъекция кортикостероидов в задний заворот под контролем УЗИ
- Иммобилизация в ортезе при остром переломе os trigonum (4-6 недель) Серия из трёх инъекций с интервалом 2-3 недели может обеспечить длительный эффект у пациентов с преимущественно воспалительным компонентом. Повторные инъекции нежелательны в связи с риском дегенеративных изменений сухожилия FHL и суставного хряща.
У артистов балета модификация активности представляет особую сложность, поскольку работа на пуантах является неотъемлемой частью профессии. В таких случаях акцент делается на оптимизации техники, укреплении мышц-стабилизаторов и адекватном интервале отдыха между нагрузками.
НПВС (нестероидные противовоспалительные средства) используются для купирования болевого синдрома, но не влияют на механический субстрат импиджмента. Физиотерапевтические методы (ультразвук, лазеротерапия, ударно-волновая терапия) имеют ограниченную доказательную базу при PAI.
Инъекция кортикостероида под контролем УЗИ обладает двойной ценностью: диагностической (подтверждение источника боли) и терапевтической. Эффект может сохраняться от нескольких недель до нескольких месяцев. Повторные инъекции нежелательны в связи с риском дегенеративных изменений сухожилия FHL и хряща.
Консервативное лечение эффективно у части пациентов с мягкотканной формой PAI. При костных причинах импиджмента (os trigonum, процесс Штиды) оно часто не приводит к стойкому результату, и пациенты направляются на хирургическое лечение. Средний срок попытки консервативного лечения перед принятием решения об операции составляет 3-6 месяцев.
Хирургическое лечение
Показания к операции: неэффективность консервативного лечения в течение 3-6 месяцев, значительное ограничение спортивной или повседневной активности, наличие костных причин импиджмента. У профессиональных спортсменов решение об операции может быть принято раньше, особенно при чётких костных причинах импиджмента на КТ/МРТ и положительном тесте с инъекцией анестетика.
Эндоскопическое вмешательство является золотым стандартом хирургического лечения PAI. Методика задней эндоскопии голеностопного сустава была разработана и стандартизирована van Dijk et al. (2000) и с тех пор претерпела значительное развитие.
Эндоскопическая анатомия заднего отдела
Детальное знание анатомии заднего отдела голеностопного сустава принципиально для безопасного выполнения эндоскопического вмешательства.
Сухожилие FHL - главный анатомический ориентир и зона безопасности. Большеберцовый сосудисто-нервный пучок (задняя большеберцовая артерия, большеберцовый нерв) располагается всего в 2 мм медиальнее FHL. Всё, что находится медиальнее сухожилия FHL, - опасная зона, работа в которой сопряжена с риском повреждения сосудисто-нервного пучка.
При эндоскопическом осмотре заднего отдела визуализируются: задняя поверхность таранной кости с суставной фасеткой, верхняя поверхность пяточной кости, центральная часть подтаранного сустава, медиальное и латеральное «плечи» пяточной кости.
Ориентация синхондроза os trigonum вариабельна: от фронтальной до косой сагиттальной плоскости, что влияет на стратегию его удаления. Это необходимо учитывать при планировании резекции.
Глубокая поперечная связка задней нижней межберцовой связки (deep transverse ligament) функционирует как истинная лабрум заднего отдела голеностопного сустава и визуализируется при эндоскопии как плотная фиброзная структура на границе с тибиальным плафоном.
Аномальные мышцы, вызывающие задний импиджмент, встречаются нечасто, но должны быть распознаны интраоперационно: peroneus quartus, flexor accessorius digitorum longus, добавочная камбаловидная мышца, низко расположенное брюшко FHL. Их наличие может объяснять симптоматику PAI при отсутствии костной патологии. Низко расположенное мышечное брюшко FHL - наиболее частый из аномальных мышечных вариантов - удаляется шейвером до уровня проксимального края канала FHL.
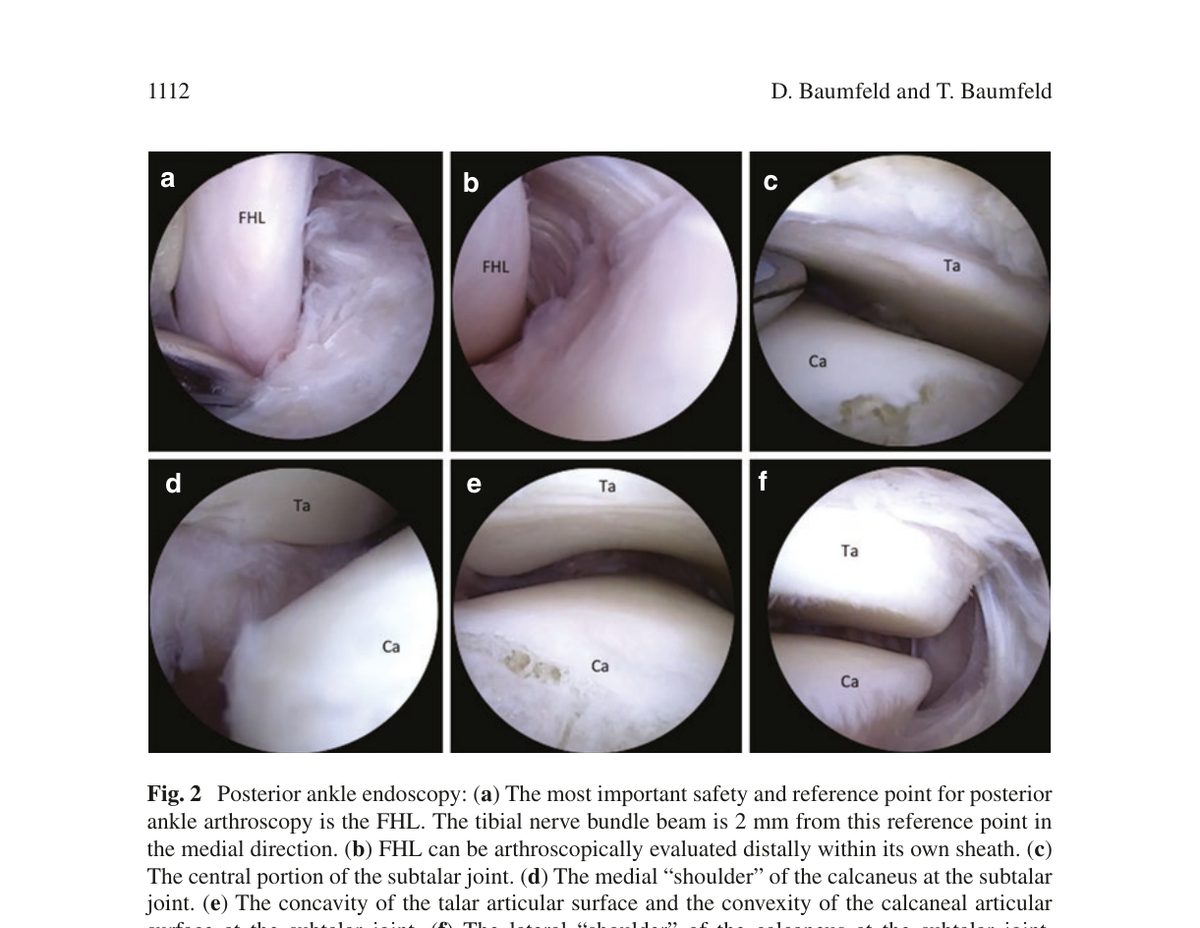
Рис. 2. Эндоскопическая анатомия заднего отдела голеностопного сустава: (a) сухожилие FHL - основной ориентир безопасности; (b) FHL в собственном влагалище; (c) центральная часть подтаранного сустава; (d) медиальное «плечо» пяточной кости; (e) вогнутость суставной поверхности таранной кости и выпуклость пяточной; (f) латеральное «плечо» пяточной кости. FHL - сухожилие длинного сгибателя большого пальца, Ta - таранная кость, Ca - пяточная кость. Адаптировано из Wagner, 2022
Техника эндоскопического вмешательства
Операция выполняется в положении пациента на животе с использованием жгута на бедре. Стопа свободно свисает за край операционного стола для обеспечения подвижности голеностопного сустава во время вмешательства.
Используются два задних портала: заднелатеральный и заднемедиальный, расположенные по обе стороны ахиллова сухожилия на уровне верхушки латеральной лодыжки. Заднелатеральный портал - обзорный (для камеры), заднемедиальный - рабочий (для инструментов). Порталы устанавливаются непосредственно у краёв ахиллова сухожилия - такое расположение минимизирует риск повреждения икроножного нерва (латерально) и сосудисто-нервного пучка (медиально).
Начальный этап дебридмента часто выполняется без прямой визуализации до идентификации FHL. Безопасная рабочая зона при начальной работе - от средней линии латерально (избегая FHL и сосудисто-нервный пучок), глубже к кости (избегая ахиллова сухожилия).
После создания рабочего пространства идентифицируется FHL - его можно подтвердить пассивным движением первого пальца ассистентом. Латеральнее и глубже FHL визуализируются задний отросток таранной кости, синхондроз и os trigonum.
Для мягкотканного дебридмента используется шейвер 4,0 мм, для резекции кости - цилиндрический бор 3,5-4,0 мм. После визуализации FHL и идентификации синхондроза выполняется удаление os trigonum или резекция процесса Штиды.
Граница между таранной костью и os trigonum может быть неочевидной при выраженных фиброзных изменениях - необходимо тщательное удаление фиброзной ткани до визуализации плоскости синхондроза. Os trigonum мобилизуется и удаляется единым фрагментом или по частям.
При теносиновите FHL рассекается удерживатель сгибателей от медиального края таранной кости и при необходимости резецируется дистальная порция мышечного брюшка, расположенная аномально низко. После удаления os trigonum сухожилие FHL должно свободно скользить в канале без ущемления - это верифицируется интраоперационно путём пассивных движений первого пальца.
Задний эндоскопический доступ также позволяет адресовать остеохондральные повреждения задней поверхности таранной кости, которые недоступны из стандартного переднего артроскопического доступа. Это дополнительное преимущество задней эндоскопии.
Радиочастотную абляцию вблизи FHL следует применять с осторожностью: термическое повреждение может распространиться на большеберцовый нерв, расположенный в непосредственной близости (2 мм медиальнее FHL).
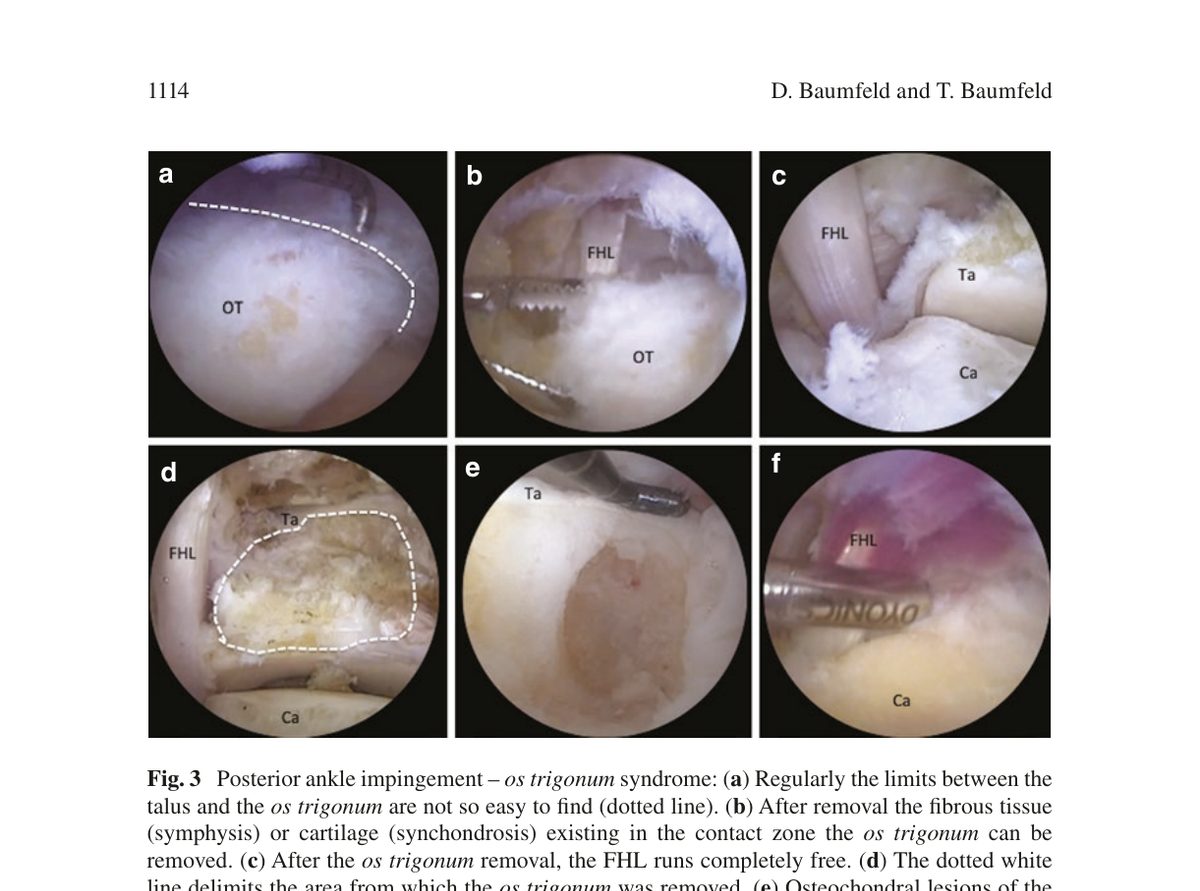
Рис. 3. Эндоскопическое удаление os trigonum: (a) граница между таранной костью и os trigonum (пунктирная линия); (b) удаление фиброзной ткани синхондроза; (c) свободное скольжение FHL после удаления os trigonum; (d) зона резекции; (e) остеохондральное повреждение задней поверхности таранной кости - доступно из заднего доступа; (f) низкое прикрепление брюшка FHL как причина импиджмента. OT - os trigonum, FHL - длинный сгибатель большого пальца, Ta - таранная кость, Ca - пяточная кость. Адаптировано из Wagner, 2022
Полнота резекции контролируется интраоперационно: после удаления os trigonum задняя поверхность таранной кости должна быть гладкой, без выступающих костных фрагментов. Неполная резекция - частая причина рецидива симптомов.
Открытый доступ
Открытое удаление os trigonum выполняется из заднемедиального или заднелатерального доступа. Заднемедиальный доступ обеспечивает прямую визуализацию FHL и сосудисто-нервного пучка, но сопряжён с более высоким риском повреждения большеберцового нерва при мобилизации тканей. Заднелатеральный доступ более безопасен в отношении сосудисто-нервных структур, но ограничивает визуализацию FHL.
Показания к открытому вмешательству сохраняются при крупных os trigonum с выраженной деформацией, необходимости одномоментной реконструкции связок или при отсутствии эндоскопического оборудования и опыта.
Эффективность открытого доступа составляет около 75%, однако частота осложнений (15-24%) и сроки возвращения к активности (3-5 месяцев) значительно уступают эндоскопической технике. Основные осложнения открытого доступа: повреждение икроножного нерва, повреждение большеберцового нерва, инфекция раны, формирование рубцовых сращений.
При заднелатеральном доступе икроножный нерв (sural nerve) располагается в непосредственной близости от линии разреза и повреждается наиболее часто. Нейропраксия обычно транзиторная и разрешается в течение 3-6 месяцев, но может быть постоянной при интраоперационной тракции или пересечении нерва.
Послеоперационное ведение
Раннее функциональное восстановление является стандартом после эндоскопического вмешательства. Протокол реабилитации:
- 1-3 день: полная нагрузка на стопу в обуви с жёсткой подошвой, активные движения в голеностопном суставе
- 1-2 неделя: начало физиотерапии - восстановление амплитуды движений, мобилизация мягких тканей
- 2-4 неделя: прогрессивное укрепление перонеальных мышц, проприоцептивная тренировка, велотренажёр
- 4-8 неделя: бег по прямой, специфические спортивные упражнения с нарастающей интенсивностью
- 8-12 неделя: возвращение к полной спортивной активности при отсутствии боли и восстановлении силы
Средний срок возвращения к полной спортивной активности после эндоскопического вмешательства составляет 9-11 недель. После открытого доступа реабилитация занимает 3-5 месяцев, что обусловлено большей травматизацией мягких тканей и необходимостью защиты послеоперационного рубца.
При сопутствующем теносиновите FHL с релизом удерживателя сгибателей реабилитация может быть несколько продлена: активное сгибание первого пальца ограничивается в первые 2 недели для профилактики подвывиха сухожилия FHL из канала.
Профессиональным спортсменам рекомендуется индивидуальная программа реабилитации с учётом специфики вида спорта: для футболистов - акцент на ударной технике и контактных ситуациях, для танцоров - постепенное возвращение к работе на пуантах.
Результаты и прогноз
Мета-анализ Zwiers et al. (2022, AJSM) включил 32 исследования, сравнивающих открытое и эндоскопическое лечение PAI. Результаты:
- Оценка по AOFAS: открытый доступ 88,0 (95% ДИ 82,1-94,4), эндоскопический 94,4 (95% ДИ 93,1-95,7) - статистически значимой разницы не выявлено
- Частота осложнений: открытый доступ 15,9%, эндоскопический 7,2% - в пользу эндоскопии
- Возвращение к полной активности: открытый доступ 16,0 недель, эндоскопический 11,3 недели - в пользу эндоскопии
- Основное осложнение эндоскопического вмешательства - транзиторная нейропраксия икроножного нерва (sural nerve)
- Общая частота осложнений задней эндоскопии заднего отдела стопы: 3,8-8,5%
Нейропраксия икроножного нерва - наиболее частое осложнение задней эндоскопии - в большинстве случаев носит транзиторный характер и разрешается в течение 3-6 месяцев. Постоянная нейропатия встречается менее чем в 1% случаев. Повреждение большеберцового нерва при соблюдении принципа работы латеральнее FHL практически исключено.
Критерии допуска к спортивной активности: отсутствие боли при полном подошвенном сгибании, восстановление силы перонеальных мышц до уровня не менее 90% от контралатеральной стороны, успешное выполнение функциональных тестов (прыжки на одной ноге, быстрая смена направления). Для артистов балета дополнительный критерий - безболезненная работа на деми-пуанте и полном пуанте.
Следует отметить, что оценка по AOFAS, хотя и широко используется, не валидирована для задней боли в голеностопном суставе. Более специфичные инструменты оценки (FAAM, FAOS) применяются в новых исследованиях.
Возвращение к спорту после хирургического лечения PAI превышает 80% во всех опубликованных сериях наблюдений. Calder et al. (2010) сообщили о возвращении к тренировкам через 7,8 недели и к соревнованиям через 11,3 недели у профессиональных футболистов после задней артроскопии.
Nikolopoulos et al. (2022) подтвердили стабильные результаты эндоскопического лечения PAI при os trigonum у рекреационных спортсменов с низкой частотой осложнений и высокой удовлетворённостью пациентов.
Carreira et al. (2016) в серии артроскопических вмешательств по поводу заднего импиджмента продемонстрировали достоверное улучшение функциональных показателей. Kudas et al. (2016) подтвердили эффективность задней артроскопии в когорте из 26 профессиональных футболистов.
Долгосрочные результаты эндоскопического лечения PAI остаются стабильными: повторные операции требуются менее чем в 5% случаев. Основные причины рецидива - неполная резекция os trigonum и нераспознанная сопутствующая патология.
Прогноз благоприятный при правильной идентификации источника боли и полноценной ревизии заднего отдела. Важно учитывать сопутствующую патологию: теносиновит FHL, остеохондральные повреждения и синовит требуют одномоментной коррекции для достижения оптимального результата. Неполная ревизия заднего отдела и оставление нераспознанной сопутствующей патологии - основная причина неудовлетворительных исходов.
Пациенты с сочетанной латеральной нестабильностью голеностопного сустава могут нуждаться в этапной или одномоментной стабилизации связочного аппарата для профилактики рецидивирующих растяжений и повторной травматизации заднего отдела.
Источники
- Baumfeld D, Baumfeld T. Posterior Ankle Impingement. In: Wagner Hitschfeld E, Wagner Hitschfeld P, eds. Foot and Ankle Disorders. Springer; 2022:1107-1118.
- Zwiers R et al. Open Versus Endoscopic Surgical Treatment of Posterior Ankle Impingement: A Meta-analysis. Am J Sports Med. 2022;50(2):563-575.
- Ribbans WJ et al. The management of posterior ankle impingement syndrome in sport: a review. Foot Ankle Surg. 2015;21(1):1-10.
- Hayashi D et al. Posterior ankle impingement in athletes: pathogenesis, imaging features and differential diagnoses. Eur J Radiol. 2015;84(11):2231-41.
- van Dijk CN. Anterior and posterior ankle impingement. Foot Ankle Clin. 2006;11(3):663-83.
- Carreira DS et al. Outcome of arthroscopic treatment of posterior impingement of the ankle. Foot Ankle Int. 2016;37(4):394-400.
- Calder JD et al. Return to training and playing after posterior ankle arthroscopy for posterior impingement in elite professional soccer. Am J Sports Med. 2010;38(1):120-4.
- Nikolopoulos D et al. Endoscopic Treatment of Posterior Ankle Impingement Secondary to Os Trigonum in Recreational Athletes. Foot Ankle Spec. 2022;15(1):40-47.
- Kudas S et al. Posterior ankle impingement syndrome in football players: case series of 26 elite athletes. Acta Orthop Traumatol Turc. 2016;50(6):649-54.
- Zwiers R et al. Prevalence of os trigonum on CT imaging. Foot Ankle Int. 2018;39(3):338-42.
- Lavery KP et al. Ankle impingement. J Orthop Surg Res. 2016;11(1):97. Систематический обзор BMC Musculoskelet Disord. (2025) подтвердил, что задний импиджмент-синдром имеет наиболее предсказуемые положительные исходы среди всех форм импиджмента голеностопного сустава, с высоким уровнем возвращения к спорту и низкой частотой осложнений при эндоскопическом подходе.
Ribbans et al. (2015) в обзоре управления PAI в спорте подчеркнули, что ранняя диагностика и своевременное направление на эндоскопическое лечение сокращают период нетрудоспособности и минимизируют риск вторичных повреждений, связанных с компенсаторными механизмами.
- BMC Musculoskelet Disord. 2025. Impingement of the ankle joint - a systematic review on the expected outcome.
Читайте также: