Введение
Плантарный фасциит (plantar fasciitis) — наиболее частая причина боли в области пятки и ведущий повод обращения к врачу по поводу стопы.
Важно отметить, что гистологические исследования не обнаруживают признаков воспаления в поражённой ткани: вместо этого выявляются дегенеративные изменения — миксоидная дегенерация, микроразрывы коллагеновых волокон и ангиофибробластическая гиперплазия. По этой причине термин «плантарная фасциопатия» (plantar fasciopathy) более точно отражает патофизиологию заболевания. Тем не менее в клинической практике традиционно используется термин «плантарный фасциит».
Прогноз благоприятен: у более 90% пациентов симптомы разрешаются в течение 12 месяцев при адекватном консервативном лечении. Задача клинициста — выбрать наиболее обоснованную тактику и избежать необоснованных вмешательств.
Анатомия
Подошвенная фасция (plantar fascia, plantar aponeurosis) — плотная фиброзная структура, берущая начало от медиального бугра пяточной кости и простирающаяся дистально к головкам плюсневых костей, где она разделяется на тяжи, вплетающиеся в капсулу плюснефаланговых суставов.
Различают три порции подошвенной фасции:
- центральная — наиболее толстая и функционально значимая, несущая основную нагрузку; толщина в норме составляет 3–4 мм;
- медиальная — тонкая, покрывает мышцу, отводящую первый палец (m. abductor hallucis);
- латеральная — покрывает мышцу, отводящую мизинец (m. abductor digiti minimi).
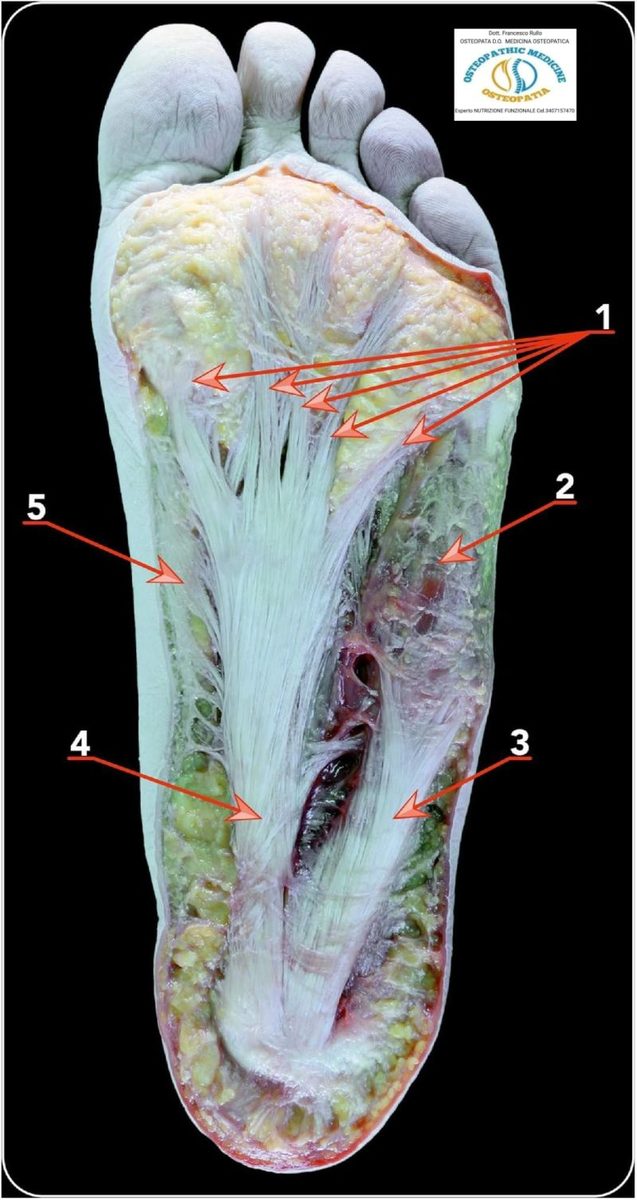
Рис. 1. Анатомия подошвенной фасции
Ключевой биомеханический принцип — «лебёдочный» механизм Хикса (windlass mechanism). При тыльном сгибании пальцев стопы подошвенная фасция натягивается вокруг головок плюсневых костей, поднимая продольный свод и стабилизируя стопу в фазу отталкивания. Этот механизм критически важен для нормальной биомеханики ходьбы и бега: подошвенная фасция накапливает и возвращает эластическую энергию при каждом шаге.
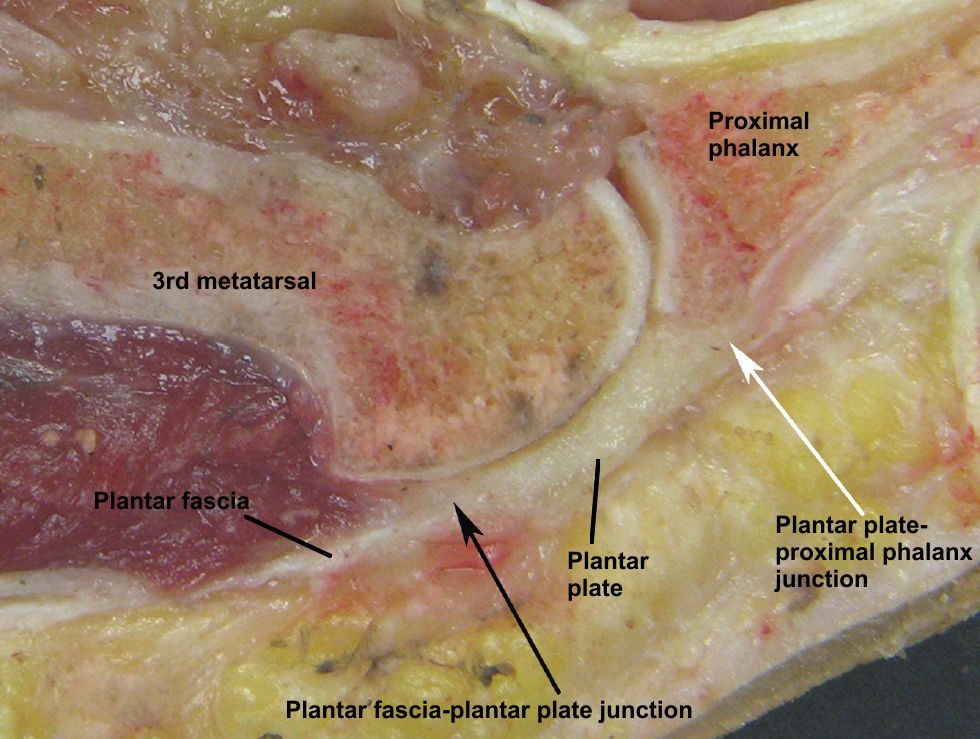
Рис. 2. Конвергенция подошвенной фасции с капсулой плюснефалангового сустава и плантарной пластинкой
Подошвенная фасция функционально связана с ахилловым сухожилием через пяточную кость. Напряжение трицепса голени непосредственно увеличивает нагрузку на фасцию, что объясняет роль контрактуры икроножной мышцы (gastrocnemius contracture) в развитии фасциопатии. Растяжение фасции возрастает при ограничении тыльного сгибания в голеностопном суставе, так как компенсация происходит за счёт увеличения пронации в среднем отделе стопы.
В непосредственной близости от медиального бугра пяточной кости расположены нерв Бакстера (первая ветвь латерального подошвенного нерва) и большеберцовый нерв в тарзальном канале. Их компрессия может имитировать или сопровождать плантарный фасциит.
Эпидемиология
Пик заболеваемости приходится на возраст 45–65 лет. Среди атлетов, особенно бегунов, заболевание встречается чаще и в более молодом возрасте. Женщины и мужчины поражаются приблизительно с одинаковой частотой, хотя некоторые исследования отмечают незначительное преобладание среди женщин.
Доказанные факторы риска:
| Фактор | Данные | Источник |
|---|---|---|
| ИМТ более 30 | OR 5.6 по сравнению с ИМТ 25 и менее | van Leeuwen et al., BJSM 2016 |
| ИМТ более 27 | Единственный значимый фактор в SR из 51 исследования | Morrissey et al., BJSM 2021 |
| Масса тела у атлетов | MD = 4.52 кг | Defined-Opel et al., Sports Med 2021 |
| Ограничение подошвенного сгибания | MD = 7.04 градуса | Defined-Opel et al., 2021 |
| Контрактура икроножной мышцы | Присутствует у 83% пациентов с фасциитом | Patel & DiGiovanni |
| Длительное стояние на работе | Ассоциация в неспортивной популяции | Множественные SR |
| Неподходящая обувь | Без поддержки свода, плоская подошва | APTA CPG 2023, NIHR 2021 |
Примечательно, что высота свода стопы, объём тренировок, статическая пронация и рост не продемонстрировали значимой ассоциации с развитием заболевания в мета-анализах у спортсменов (Defined-Opel et al., 2021).
Патогенез
Плантарная фасциопатия — дегенеративный, а не воспалительный процесс. Гистологические данные стабильно демонстрируют миксоидную дегенерацию, микроразрывы коллагена, фибробластическую гиперплазию и неоваскуляризацию без классических признаков воспалительного инфильтрата. Это делает термин «фасциит» не вполне корректным и объясняет, почему противовоспалительные препараты оказывают лишь симптоматический эффект.
Центральным патогенетическим фактором является контрактура икроножной мышцы ( gastrocnemius contracture). Ограничение тыльного сгибания в голеностопном суставе увеличивает нагрузку на подошвенную фасцию при каждом шаге за счёт компенсаторного разблокирования среднетарзального сустава и пронации стопы. Patel и DiGiovanni обнаружили контрактуру икроножной мышцы у 83% пациентов с рефрактерным плантарным фасциитом — этот факт имеет прямые терапевтические следствия как для консервативного лечения (обязательная растяжка икроножной), так и для хирургического (патогенетическое предпочтение релиза икроножной мышцы над фасциотомией).
Дополнительные факторы: повторная микротравматизация при избыточной нагрузке, ожирение (увеличение ИМТ повышает пиковое давление под пяткой), плоскостопие и полая стопа (изменение распределения нагрузки).
Рис. 3. Сагиттальный срез пяточной кости: трабекулярная архитектура и зона начала подошвенной фасции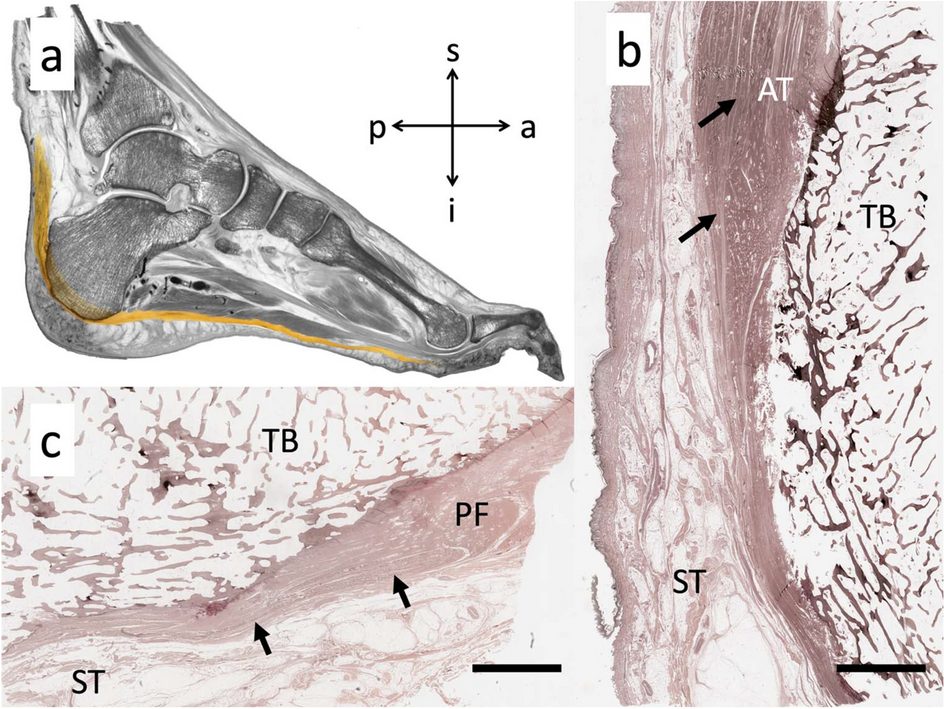
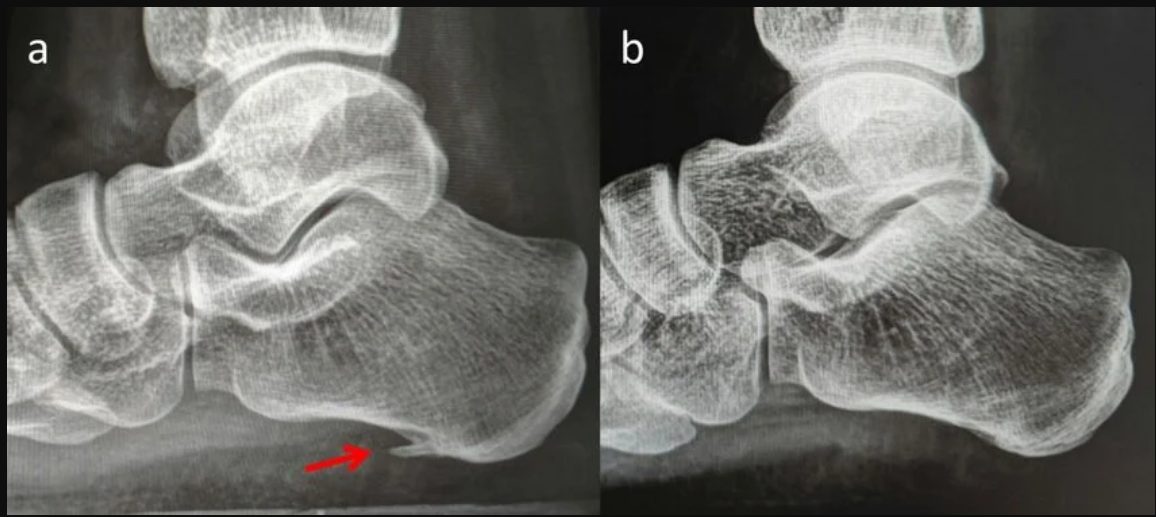
Рис. 4. Рентгенограммы: А — пяточная шпора, В — без пяточной шпоры
Клиническая картина
Типичная жалоба — боль в подошвенно-медиальной части пятки при первых шагах утром (“стартовая боль”). Боль уменьшается после «расхаживания», но может вновь усиливаться после длительной нагрузки или к концу дня. По мере хронизации боль может становиться постоянной и ограничивать повседневную активность.
Характерная эволюция симптомов: первоначально боль возникает только при утренних шагах (стартовая боль), затем — после длительного сидения, а при прогрессировании — во время ходьбы и при стоянии.
Физикальное обследование:
- пальпация медиального бугра пяточной кости воспроизводит характерную боль — это наиболее специфический клинический признак;
- тест лебёдки (windlass test / Jack’s test) — пассивная тыльная флексия первого пальца натягивает подошвенную фасцию и провоцирует боль; чувствительность теста невысока, но специфичность хорошая;
- тест Сильфвершельда (Silfverskiold test) — оценка тыльного сгибания голеностопного сустава при разогнутом и согнутом колене; изолированная контрактура икроножной мышцы определяется как ограничение тыльного сгибания менее 10 градусов при разогнутом колене с нормализацией при согнутом;
- lateral squeeze test — сдавление пятки с боков; положительный тест (боль) указывает на стресс-перелом пяточной кости.
Дифференциальная диагностика:
| Диагноз | Ключевой отличительный признак |
|---|---|
| Синдром тарзального тоннеля | Иррадиирующая боль, парестезии, симптом Тинеля за медиальной лодыжкой |
| Нейропатия нерва Бакстера | Жгучая/простреливающая боль, латеральнее типичной точки фасциита |
| Стресс-перелом пяточной кости | Положительный lateral squeeze test, боль при нагрузке без стартового компонента |
| Атрофия пяточной жировой подушки | Центральная боль при ходьбе босиком, пальпируется утончённая подушка |
| Инсерционная тендинопатия ахиллова сухожилия | Боль локализуется сзади, а не снизу пяточной кости |
| Серонегативные спондилоартропатии | Двусторонняя пяточная боль, утренняя скованность в спине, возраст моложе 40 лет |
Диагностика
Плантарный фасциит — прежде всего клинический диагноз. Инструментальные методы применяются для подтверждения и дифференциальной диагностики.
Рентгенография. Выполняется для исключения переломов и сопутствующей костной патологии (артрозы, костные образования и т.п.). При рутинном обследовании, шпора выявляется у 50% пациентов с фасциитом, но также у 30% бессимптомных людей, что подтверждает её низкую диагностическую ценность. Стандартные проекции: боковая с нагрузкой и аксиальная.
УЗИ. Утолщение подошвенной фасции более 4 мм, снижение эхогенности, перифасциальная жидкость и микроразрывы — характерные находки. Следует учитывать, что толщина фасции не коррелирует с интенсивностью боли. УЗИ также полезно для навигации при инъекционных процедурах и для динамического наблюдения.
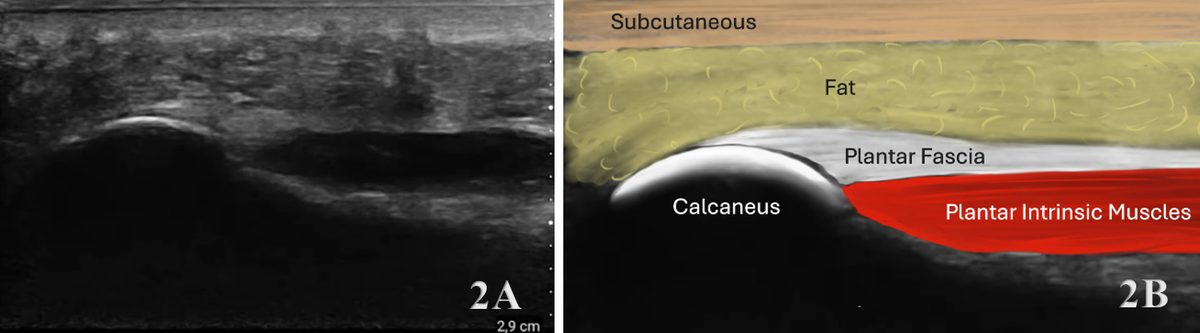
Рис. 6. УЗИ подошвенного апоневроза
МРТ. Резервирована для атипичных случаев и дифференциальной диагностики. Выявляет утолщение фасции, повышение сигнала в Т2-режиме, перифасциальный отёк, а также позволяет исключить стресс-перелом, опухоли и нейропатии. Показана при подозрении на разрыв подошвенной фасции (острая боль после инъекции ГКС или травмы).
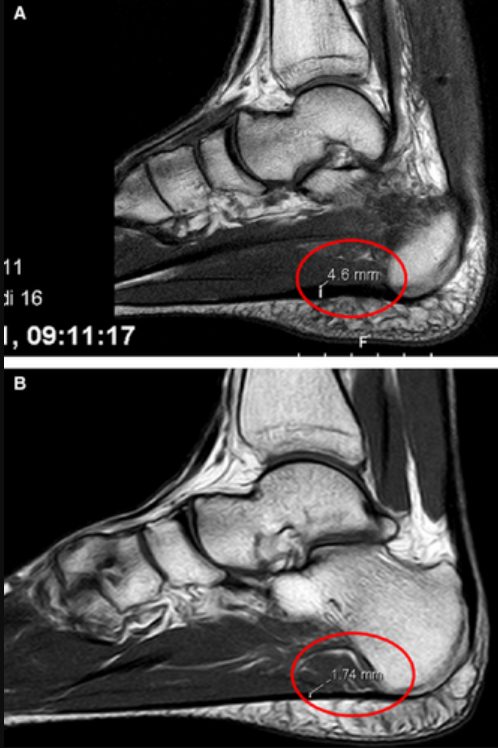
Рис. 5. МРТ: А — пациент с подошвенным фасциитом (утолщение фасции, повышение сигнала), В — здоровый пациент
Консервативное лечение
Более 90% пациентов отвечают на консервативное лечение. Современный подход основан на ступенчатом протоколе (NIHR/BJSM 2021, APTA CPG 2023).
Ступенчатый алгоритм (NIHR/BJSM)
| Шаг | Вмешательство | Срок оценки |
|---|---|---|
| 1 | Основное лечение: растяжки + тейпирование + обучение | 6 недель |
| 2 | УВТ | 6 недель |
| 3 | Индивидуальные стельки | 8 недель |
| 4 | Инъекция ГКС | По показаниям |
Базовая терапия (первые 6 недель)
Растяжка подошвенной фасции и икроножной мышцы — краеугольный камень лечения [Grade A, APTA CPG 2023] и включает в себя:
- специфическую растяжку подошвенной фасции — перекрёстное натяжение пальцев стопы с пальпацией фасции;
- растяжку икроножной и камбаловидной мышц — выпады к стене с разогнутым и согнутым коленом;
- рекомендуемый режим — 3 подхода по 30 секунд, 3 раза в день.
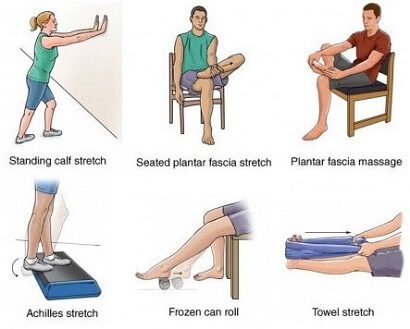
Рис. 7. Упражнения при плантарном фасциите: растяжка подошвенной фасции и икроножной мышцы
Тейпирование low-Dye [Grade A, APTA CPG 2023]. Обеспечивает механическую разгрузку подошвенной фасции за счёт поддержки продольного свода. Enzin et al. показали эффективность, сопоставимую с ударно-волновой терапией. Может применяться как ригидное, так и эластичное тейпирование (по данным некоторы публикаций, кинезиотейпирование обеспечиват больший клинический эффект)
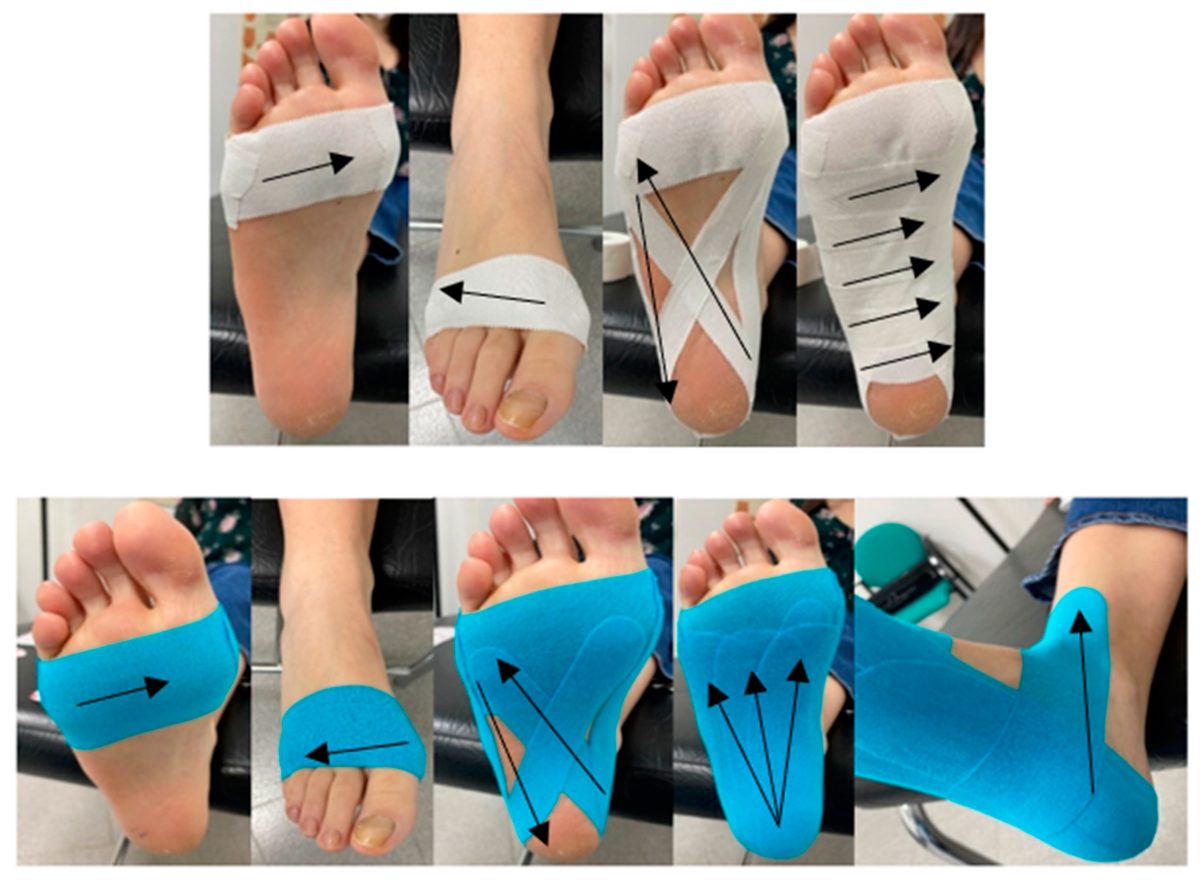
Рис. 8. Тейпирование стопы при подошвенном фасциите: сравнение кинезиотейпирования с обычным тейпом
Обучение пациента [Grade E, APTA CPG 2023]. Информирование о природе заболевания, ожидаемых сроках выздоровления (недели–месяцы, не дни), важности контроля массы тела и модификации активности.
Дополнительные консервативные методы
| Метод | Рекомендация | Комментарий |
|---|---|---|
| Стельки и ортезы | Grade B, APTA 2023 | Только в комбинации, не изолированно; стоковые не уступают индивидуальным |
| Ночные шины | Grade A, APTA 2023 | Эффективны при утренней стартовой боли, курс 1–3 мес.; особенно при длительности симптомов более 6 мес. |
| Силовые упражнения | Grade B, APTA 2023 | Укрепление мышц стопы (short-foot exercise) и голени; подъёмы на носки с нагрузкой |
| НПВС | Симптоматическое | Пероральные НПВС неэффективны в мета-анализах (Akram et al.: p = 0.723) |
| Dry needling | Grade B, APTA 2023 | Сухое иглоукалывание икроножной и подошвенных мышц, эффект до 6 мес. |
| Лазеротерапия (LLLT) | Grade B, APTA 2023 | В составе реабилитационной программы; повышен с Grade C в 2014 |
| Криотерапия | Level IV | Laymon et al.: 44% снижение боли, лёд 20 мин перед сном |
| Мануальная терапия | Grade A, APTA 2023 | Суставы и мягкие ткани нижней конечности |
Ударно-волновая терапия (ESWT)
УВТ рассматривается как терапия второй линии при неэффективности базового лечения в течение 6 недель [NIHR/BJSM 2021]. Механизм действия включает перестимуляцию нервных окончаний, неоваскуляризацию, активацию фибробластов и стимуляцию синтеза коллагена I и III типов.
Мета-анализ Reilly et al. (2024, 11 РКИ, 1081 участник) продемонстрировал:
- радиальная ESWT (r-ESWT) — снижение VAS на 3.04 балла (p менее 0.0001), 5 РКИ, 334 пациента;
- фокусированная ESWT (f-ESWT) — снижение VAS на 2.82 балла (p менее 0.0001), 5 РКИ, 306 пациентов;
- оба типа эффективны, приверженность лечению более 91%;
- мета-регрессия: более высокие параметры энергии (частота, число импульсов, плотность энергии) ассоциированы с лучшими результатами.
Типичный протокол: 3 сеанса с интервалом 1 неделя, 800–3000 импульсов за сеанс. Побочные эффекты минимальны: локальное покраснение (наиболее частое), кровоподтёки менее 2%.
Сравнительная эффективность: ESWT превосходит плацебо (Level I), сопоставима с PRP (Herber et al.) и превосходит ГКС через 6 месяцев (Seth et al., MD 0.8).
PRP (обогащённая тромбоцитами плазма)
PRP демонстрирует преимущество перед кортикостероидами в долгосрочной перспективе.
Мета-анализ Herber et al. (21 РКИ, 1356 пациентов):
- PRP значимо лучше плацебо (SMD = 3.42, p менее 0.00001);
- PRP значимо лучше ГКС (SMD = 0.86, p = 0.002);
- по шкале AOFAS: PRP превосходит ГКС (SMD = 3.31, p = 0.0009).
Мета-анализ PRP vs ГКС (8 РКИ, 599 пациентов, 2025):
- по шкале AOFAS PRP значимо лучше: MD = 16.13 (95% CI: 14.70–17.55);
- паттерн эффекта: ГКС даёт быстрый эффект с пиком в 3 месяца и последующим снижением; PRP обеспечивает устойчивый эффект в течение 6–24 месяцев.
Сетевой мета-анализ (Nature Scientific Reports 2026, 63 РКИ, 4170 участников) подтвердил, что PRP обеспечивает лучшее долгосрочное улучшение функции и уменьшение толщины фасции.
Протокол PRP: забор крови, центрифугирование, получение 3–5 мл PRP. Стандартизация отсутствует — выбор между LR-PRP (с лейкоцитами) и LP-PRP (без лейкоцитов) остаётся предметом дискуссии.
Рис. 9. Техника выполнения инъекций в подошвенный апоневроз
Кортикостероиды
Инъекции ГКС обеспечивают быстрое обезболивание с пиком эффекта в 1–3 месяца, однако эффект снижается к 6 месяцам. В ступенчатой схеме NIHR/BJSM это последний консервативный шаг (слабый уровень доказательности). Риски включают атрофию пяточной жировой подушки и разрыв подошвенной фасции. Не рекомендуется более трёх инъекций. Выполнение под УЗ-контролем повышает точность и безопасность.
Ботулотоксин А
Перспективный метод. Сетевой мета-анализ (Nature Scientific Reports 2026) выявил наибольшее краткосрочное снижение боли и толщины фасции среди всех инъекционных методов. Эффект в РКИ сохранялся 6–12 месяцев. Механизм, вероятно, связан с расслаблением мышц стопы и снижением тракции на фасцию. Необходимы дальнейшие исследования для определения оптимальных доз и протоколов.
Хирургическое лечение
Показания к хирургическому лечению: рефрактерная боль при неэффективности всех консервативных методов в течение не менее 6–12 месяцев. Средняя длительность симптомов до операции составляет около 20 месяцев (Colberg et al.). Хирургическое вмешательство требуется менее чем у 10% пациентов.
Эндоскопическая парциальная фасциотомия (EPFR)
Наиболее распространённый хирургический метод. Ward et al. (Level I SR, 26 исследований, 978 стоп) сообщают:
- средний AOFAS: 55.66 до операции, 89.6 после;
- осложнения — 8.9%, рецидив боли — 4.2%;
- удовлетворённость: 87% (EPFR) по сравнению с 65% (криохирургия) по данным Catal et al.;
- срок наблюдения — 25.6 мес.
Принципиально важно рассекать не более одной трети ширины фасции: полная фасциотомия приводит к коллапсу продольного свода, латеральной колонной боли и нарушению биомеханики стопы.
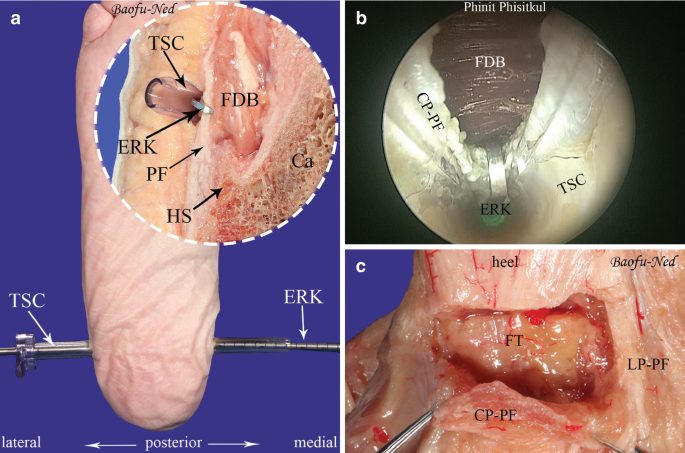
Рис. 10. Эндоскопический релиз подошвенного апоневроза
Открытая фасциотомия
По данным литературе данная процедура обеспечивает высокую эффективность, а также позволяет при необходимости, выполнить релиз нерва Бакстера. Colberg et al. (40 пациентов, 1 год наблюдения): NRS снизился с 4.7 до 0.7, 86% пациентов с болью 2 балла и менее. Однако частота неудовлетворительных результатов в литературе достигает 10%, что преимущественно связано с хирургическим доступом, что и повлекло развитие менее инвазивных процедур.

Рис. 11. Открытый релиз подошвенного апоневроза
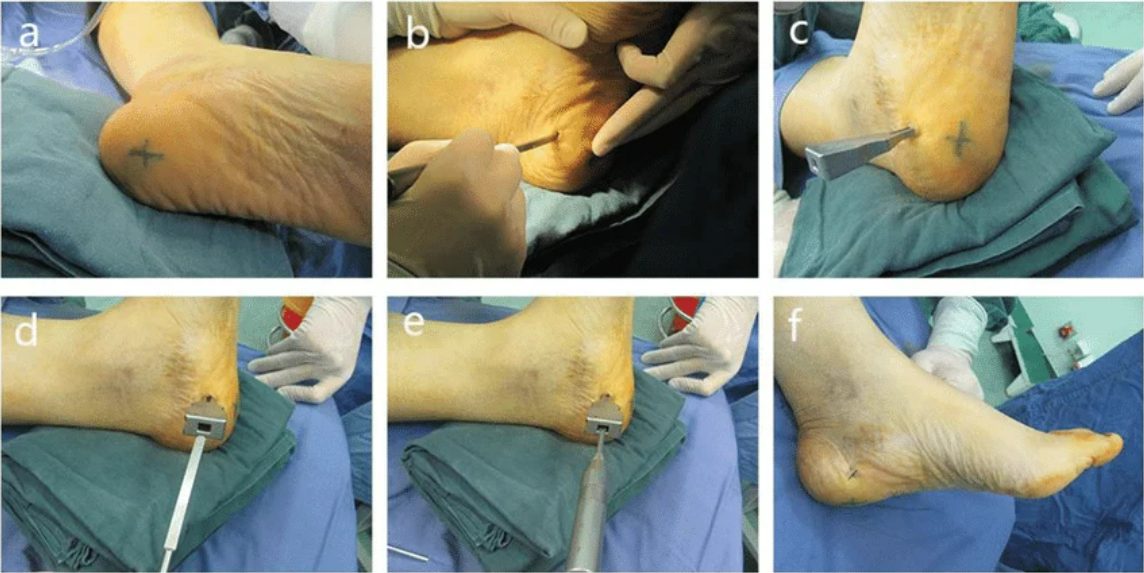
Рис. 12. Миниинвазивный релиз подошвенного апоневроза
Открытый релиз(удлинение) медиальной головки икроножной мышцы (Strayer / Barouk)
При наличии контрактуры икроножной мышцы релиз является методом выбора. Операция устраняет причину (чрезмерное натяжение задней группы мышц голени), а не следствие (натяжение фасции).
Систематический обзор и мета-анализ (MDPI 2026) показали:
- удовлетворённость 95% при релизе по сравнению с 60% при фасциотомии;
- возврат к работе: 3 недели при релизе по сравнению с 10 неделями при фасциотомии;
- Riiser et al. (РКИ, 6 лет наблюдения): релиз в сочетании с растяжками превосходит изолированные растяжки по функции и боли в долгосрочной перспективе.
Данные убедительно свидетельствуют о том, что устранение контрактуры икроножной мышцы должно рассматриваться до или вместо фасциотомии у пациентов с положительным тестом Сильфвершельда.
Рис. 13. Проксимальный релиз медиальной головки икроножной мышцы (Strayer / Barouk)
Резекция пяточной шпоры
Не рекомендуется выполненять изолированную резекцию пяточной шпоры. Шпора не является причиной боли, а её удаление несёт риск стресс-перелома пяточной кости. Исключение — случаи, когда шпора вызывает механический конфликт с обувью (крайне редко).
Реабилитация
После консервативного лечения
Стандартный курс физиотерапии: 12–13 визитов в течение 60 дней [APTA CPG 2023]. Программа включает:
- ежедневные растяжки подошвенной фасции и мышц голени — основа на всём протяжении лечения;
- прогрессивное укрепление мышц стопы (short-foot exercise, подъёмы на носки с нагрузкой, упражнения с полотенцем);
- контроль нагрузки — постепенное увеличение объёма ходьбы/бега по правилу «10% в неделю»;
- коррекцию обуви — поддержка свода, избегание плоской подошвы и хождения босиком;
- контроль массы тела при ИМТ более 27;
- криотерапию — лёд на 20 минут после нагрузки и перед сном.
После хирургического лечения
Удлинение икроножной мышцы:
- ходьба в комфортной обуви (ряд авторов рекомендуют использование жесктого ортеза для голеностопного сустава, но на мой взгляд, это избыточно)
- пассивная растяжка по мере купирования болевого синдрома
- активные растяжки и укрепление мышц с 2-й недели (после снятия швов);
- возврат к полной активности через 4–6 недель.
Эндоскопическая фасциотомия:
- нагрузка по переносимости с первого дня;
- возврат к работе через 3–6 недель;
- полная активность через 3–6 месяцев;
- наблюдение за состоянием продольного свода стопы.
Прогноз
Плантарный фасциит — самолимитирующееся заболевание с благоприятным прогнозом. У 80–90% пациентов симптомы разрешаются при консервативном лечении в течение 12 месяцев. Как отмечает NIHR: «Лечение, вероятно, будет успешным, но может занять несколько недель или месяцев».
Факторы хронизации:
- ИМТ более 30;
- контрактура икроножной мышцы без коррекции;
- двустороннее поражение;
- длительность симптомов более 6 месяцев до начала лечения;
- продолжение провоцирующей активности;
- наличие сопутствующих заболеваний (сахарный диабет, ревматологическая патология).
Хирургическое лечение эффективно в 75–95% случаев при правильном выборе метода с учётом контрактуры икроножной мышцы.
Ожидаемые сроки эффекта различных методов:
| Метод | Начало эффекта | Максимальный эффект |
|---|---|---|
| Растяжки | 2–4 недели | 6 месяцев |
| Тейпирование | Немедленно | На период ношения |
| УВТ | 2–4 недели | 3 месяца |
| PRP | 4–6 недель | 6–24 месяца |
| ГКС инъекция | 1–3 дня | 1–3 месяца (далее снижение) |
| Рецессия икроножной | 3 недели | 3–6 месяцев |
Ключевые рекомендации
Растяжка подошвенной фасции и мышц голени — первая линия лечения с наивысшим уровнем доказательности [Grade A, APTA CPG 2023].
Оценка контрактуры икроножной мышцы тестом Сильфвершельда обязательна для всех пациентов — этот фактор определяет тактику и консервативного, и хирургического лечения.
Пяточная шпора не является причиной боли и не требует целенаправленного лечения.
УВТ — эффективная терапия второй линии при неэффективности растяжек в течение 6 недель [11 РКИ, 1081 участник; оба типа — радиальная и фокусированная — эффективны].
PRP превосходит кортикостероиды в долгосрочной перспективе (6–24 мес.), но ГКС обеспечивает более быстрое обезболивание в первые 3 месяца [21 РКИ, 1356 пациентов].
Кортикостероиды — последний шаг в консервативной схеме. Не более трёх инъекций, риск разрыва фасции и атрофии жировой подушки.
При хирургическом лечении рецессия икроножной мышцы предпочтительнее фасциотомии при наличии контрактуры (удовлетворённость 95% vs 60%, возврат к работе 3 vs 10 нед.).
Источники
- Abarca M, Filippi J. Plantar fasciitis. In: Wagner Hitschfeld E, Wagner Hitschfeld P, eds. Foot and Ankle Disorders. Springer; 2022:885–901.
- Koc et al. Heel Pain — Plantar Fasciitis: Revision 2023. JOSPT. 2023;53(12):CPG1–CPG39.
- Morrissey D et al. Best practice guide for plantar heel pain. BJSM. 2021;55:19.
- Reilly JM et al. ESWT for plantar fasciopathy: meta-analysis and meta-regression. BMC Musculoskelet Disord. 2024. PMC11561739.
- Herber S et al. PRP for plantar fasciopathy: systematic review and meta-analysis. 21 RCTs, 1356 patients.
- PRP vs corticosteroid injection for plantar fasciitis: meta-analysis. 2025. PMC11909744.
- Network meta-analysis of injection therapies for plantar fasciitis. Nature Sci Rep. 2026. 63 RCTs, 4170 patients.
- van Leeuwen KDB et al. Higher body mass index is associated with plantar fasciopathy: systematic review and meta-analysis. BJSM. 2016.
- Defined-Opel S et al. Risk factors for plantar fasciitis in physically active individuals. Sports Med. 2021. PMC8083151.
- Patel A, DiGiovanni B. Association between plantar fasciitis and isolated contracture of the gastrocnemius. Foot Ankle Int.
- Ward ED et al. Endoscopic plantar fasciotomy: systematic review. J Foot Ankle Surg. 26 studies, 978 feet.
- Colberg RE et al. Open plantar fasciotomy: outcomes at 1 year. 40 patients.
- MDPI 2026. Gastrocnemius recession vs fasciotomy: systematic review and meta-analysis.
- Beauperthuy AC et al. Combined endoscopic plantar fasciotomy and gastrocnemius recession: 3-year outcomes. Foot Ankle Orthop. 2026.
- Riiser A et al. Proximal medial gastrocnemius recession plus stretching vs stretching alone: 6-year RCT. Foot Ankle Int. 2024.
Смотрите также: Деформация Хаглунда | Midportion тендинопатия ахиллова сухожилия