Введение
Повреждения латеральных связок голеностопного сустава — наиболее частые травмы в спорте и физической активности. На их долю приходится около 25% всех травм опорно-двигательного аппарата и примерно 25% травм в видах спорта, связанных с бегом и прыжками. Семьдесят пять процентов всех повреждений голеностопного сустава составляют растяжения связок, и 85% из них вызваны инверсионной травмой. В 80% случаев повреждается передняя таранно-малоберцовая связка (ATFL), в остальных — сочетанное повреждение ATFL и пяточно-малоберцовой связки (CFL).
Помимо непосредственного влияния на качество жизни, повреждения латеральных связок голеностопного сустава характеризуются высокой частотой рецидивов. Примерно 40% пациентов переносят повторное растяжение в течение первого года. При каждом последующем эпизоде возрастает риск ассоциированных повреждений: переломов лодыжек, остеохондральных повреждений таранной кости, травм синдесмоза. У 20–40% пациентов развивается хроническая нестабильность с последующим ограничением функции, которая в отдалённые сроки может приводить к посттравматическому артрозу голеностопного сустава.
Часть этих пациентов нуждается в хирургическом восстановлении или реконструкции латеральных связок. Однако даже после операции у некоторых сохраняется субъективная или объективная нестабильность, боль, тугоподвижность или ограничение амплитуды движений. Одна из причин неудовлетворительных результатов — несоблюдение биомеханических принципов при хирургическом лечении: неанатомические реконструкции изменяют кинематику сустава и приводят к остаточной подтаранной нестабильности или ограничению подтаранного движения с развитием артроза.
В последние годы появились принципиально новые анатомические данные о латеральных связках голеностопного сустава — в частности, о двухпучковой структуре ATFL и концепции латерального малоберцово-таранно-пяточного связочного комплекса (LFTCL). Эти данные существенно расширили понимание патогенеза нестабильности и способствовали развитию новых методов диагностики и лечения.
Анатомия латеральных связок
Латеральный связочный аппарат голеностопного сустава формирует сложную конструкцию, соединяющую голеностопный и подтаранный суставы. Каждая связка имеет свою изометрическую позицию, которая направляет движение и обеспечивает стабильность. По современным представлениям, латеральный связочный комплекс включает верхний пучок передней таранно-малоберцовой связки (ATFLsup), нижний пучок передней таранно-малоберцовой связки (ATFLinf), пяточно-малоберцовую связку (CFL) и заднюю таранно-малоберцовую связку (PTFL).
Передняя таранно-малоберцовая связка (ATFL)
ATFL — основной стабилизатор, ограничивающий переднюю трансляцию и внутреннюю ротацию таранной кости. Это плоская широкая связка общей длиной 15–20 мм, шириной 6–10 мм и толщиной около 2 мм. Она идёт под углом 45° медиально от малоберцовой кости к таранной в коронарной плоскости, а по отношению к горизонтальной плоскости расположена под углом 105° к поверхности земли.
Двухпучковая структура
Согласно современным анатомическим данным (Vega et al., Dalmau-Pastor et al.), ATFL состоит из двух отдельных пучков — верхнего (ATFLsup) и нижнего (ATFLinf). Пучки разделены щелью, через которую проходят сосудистые ветви перфорантной малоберцовой артерии, соединяющиеся с латеральной лодыжковой артерией. Это деление имеет принципиальное клиническое значение, поскольку пучки различаются не только по расположению, но и по своей природе — внутрисуставной или внесуставной, — что определяет их способность к заживлению и диктует различные подходы к лечению.
Верхний пучок (ATFLsup) — внутрисуставная структура. Его малоберцовое прикрепление расположено под дистальным местом прикрепления передней нижней межберцовой связки (AITFL). ATFLsup идёт кпереди и горизонтально к шейке таранной кости, вблизи суставной поверхности купола. Расслабляется в тыльном сгибании и натягивается в подошвенном сгибании.
Внутрисуставная природа ATFLsup имеет ключевое значение для прогноза заживления. Как и передняя крестообразная связка коленного сустава, ATFLsup находится в среде синовиальной жидкости, которая препятствует синтезу коллагена. По этой причине ATFLsup не способен к полноценному самостоятельному заживлению после повреждения, что объясняет высокую частоту хронизации при изолированных повреждениях верхнего пучка.
Нижний пучок (ATFLinf) — внесуставная структура. Имеет общее начало с CFL от верхушки малоберцовой кости и идёт кпереди параллельно ATFLsup, прикрепляясь к шейке таранной кости ниже места прикрепления верхнего пучка. ATFLinf и CFL соединены аркообразными (дугообразными) волокнами и функционируют как изометрические структуры — то есть сохраняют относительно постоянную длину при различных положениях стопы. Биомеханические исследования подтвердили, что соединительные волокна между ATFLinf и CFL достаточно прочны для передачи натяжения между обеими структурами.
Латеральный малоберцово-таранно-пяточный связочный комплекс (LFTCL)
Совокупность ATFLinf, CFL и их соединительных аркообразных волокон описана как единая функционально-анатомическая структура — латеральный малоберцово-таранно-пяточный связочный комплекс (LFTCL) (Vega et al.). Трёхмерный анализ показал, что ATFLinf, CFL и PTFL имеют непрерывную зону малоберцового прикрепления на медиальной поверхности малоберцовой кости, что позволяет рассматривать PTFL как часть LFTCL.
Концепция LFTCL-комплекса имеет прямое практическое значение: при хирургической репарации ATFL восстанавливается не только изолированная связка, но и функциональная связь с CFL через аркообразные волокна. Это объясняет, почему репарация только ATFL может восстанавливать стабильность даже при вовлечении обеих связок.
Классическая морфометрия
По данным Hintermann и Burks et al.: центр прикрепления ATFL на малоберцовой кости расположен на 10 мм проксимальнее верхушки; прикрепление на таранной кости начинается дистальнее суставной поверхности, центр — на 18 мм проксимальнее подтаранного сустава.
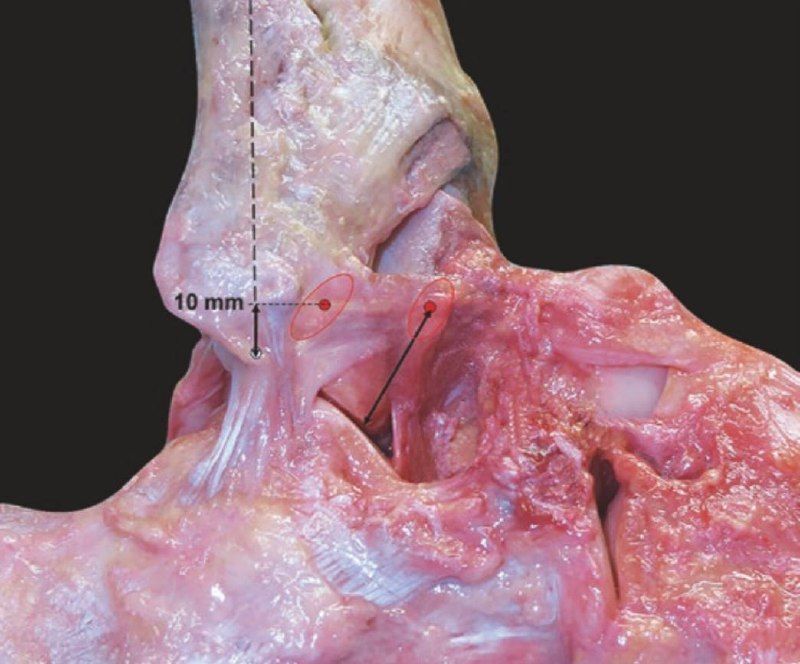
Рис. 1. Передняя таранно-малоберцовая связка (ATFL). Кадаверный препарат, латеральный вид. Связка проходит от переднего края малоберцовой кости к шейке таранной кости под углом 105° к горизонтали. Прикрепление на малоберцовой кости — 10 мм проксимальнее верхушки наружной лодыжки, на таранной кости — 18 мм проксимальнее подтаранного сустава. Адаптировано из Hintermann, 2020.
Пяточно-малоберцовая связка (CFL)
CFL — единственная связка латерального комплекса, соединяющая одновременно голеностопный и подтаранный суставы. Это цилиндрическая или плоская веерообразная структура, расположенная глубже сухожилий малоберцовых мышц, под их влагалищем и поверхностнее суставной капсулы. Структурно CFL в 2,5 раза прочнее ATFL: длина 20–30 мм, ширина 4–8 мм, толщина 3–5 мм.
Вопреки распространённому мнению, CFL не начинается от верхушки латеральной лодыжки. Её прикрепление на переднем крае дистальной малоберцовой кости расположено на 8,5 мм от дистального конца, непосредственно ниже начала ATFL. Пяточное прикрепление начинается на 13 мм дистальнее подтаранного сустава, его проксимальный край расположен почти перпендикулярно суставной линии.
Угол между CFL и ATFL в сагиттальной плоскости составляет в среднем 105° (диапазон 70–140°), в коронарной — 100° (60–140°). CFL пересекает подтаранный сустав перпендикулярно, что имеет принципиальное значение для биомеханики заднего отдела стопы: CFL является критическим стабилизатором латерального отдела, предотвращая избыточную инверсию и обеспечивая сопротивление наклону таранной кости.
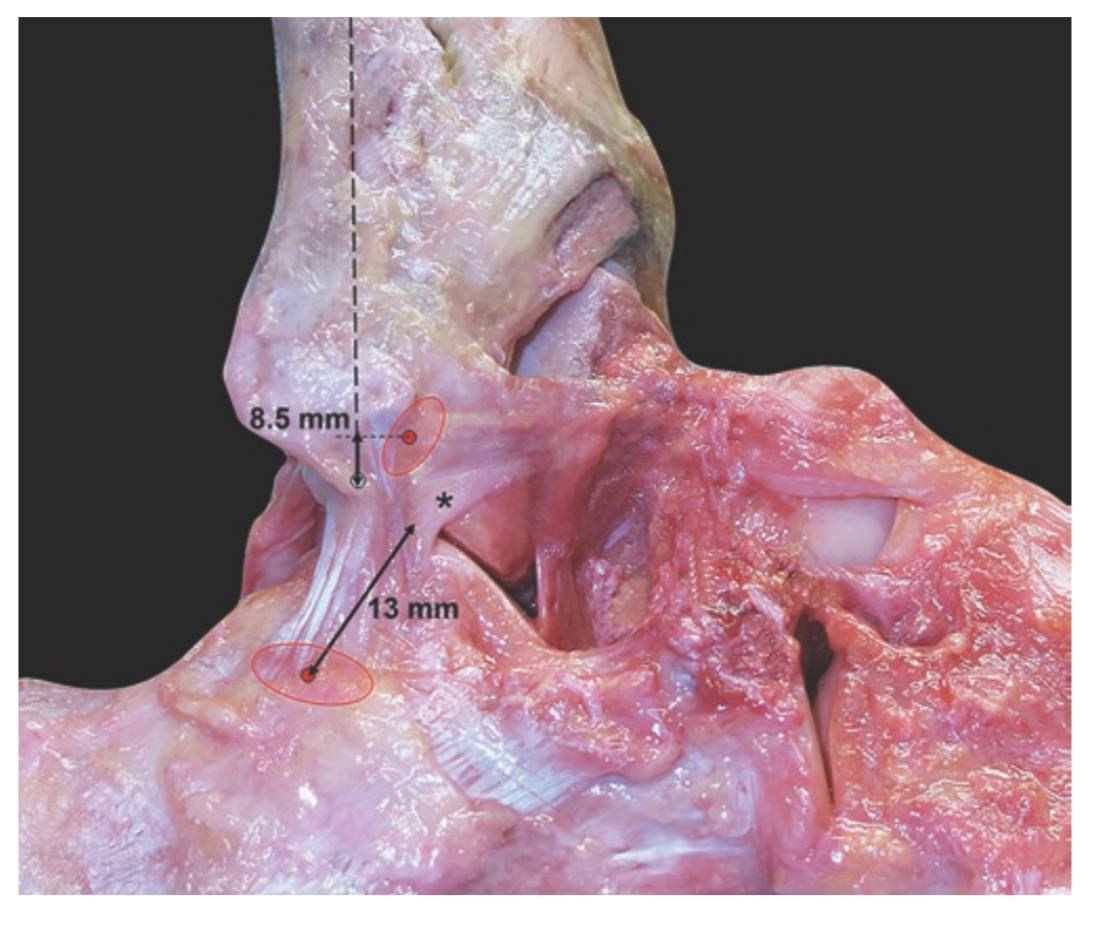
Рис. 2. Пяточно-малоберцовая связка (CFL) и латеральная таранно-пяточная связка (LTCL). Кадаверный препарат, латеральный вид. CFL пересекает подтаранный сустав перпендикулярно, начинаясь от латеральной поверхности пяточной кости в 13 мм дистальнее подтаранного сустава. Прикрепление на малоберцовой кости — 8,5 мм проксимальнее верхушки. Звёздочка — веерообразная LTCL. Адаптировано из Hintermann, 2020.
Латеральная таранно-пяточная связка (LTCL)
LTCL варьирует по конфигурации — от отдельной прямоугольной структуры, перекидывающейся через подтаранный сустав, до веерообразной связки, слитой снизу с CFL и расширяющейся к нижней порции ATFL. Burks et al. описали три основных варианта: связка, объединённая с CFL; полностью дискретная (обособленная) связка; отсутствие связки.
Задняя таранно-малоберцовая связка (PTFL)
PTFL — самая прочная связка латерального комплекса. Это толстая многопучковая связка длиной в среднем 30 мм, шириной 5 мм, толщиной 5–8 мм. Начинается от медиальной поверхности малоберцовой кости (от лодыжковой ямки, на 10 мм проксимальнее верхушки) и идёт горизонтально медиально к задней поверхности таранной кости. Таранное прикрепление охватывает практически всю неартикулирующую поверхность задней таранной кости до борозды сухожилия длинного сгибателя большого пальца.
PTFL расслаблена в подошвенном сгибании и натянута в тыльном сгибании. Она хорошо васкуляризирована сосудами, питающими таранную кость через лодыжковую ямку, и крайне редко повреждается при инверсионной травме.
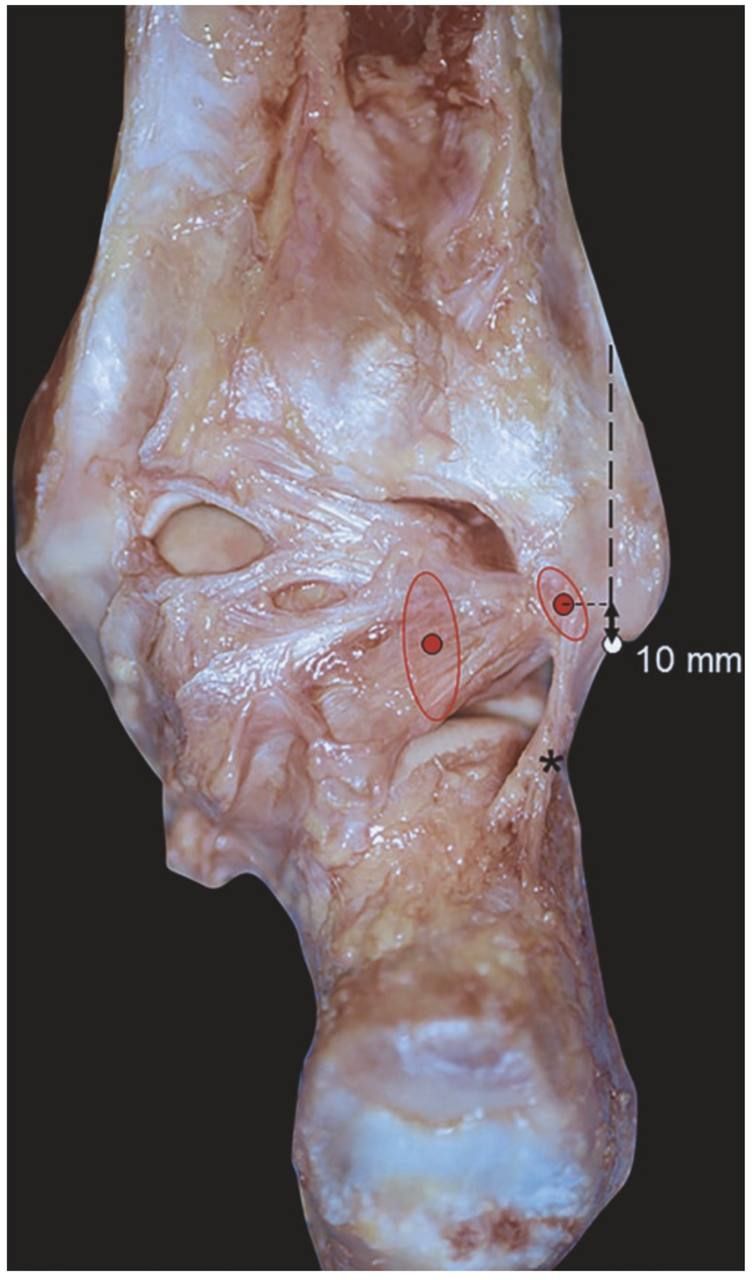
Рис. 3. Задняя таранно-малоберцовая связка (PTFL). Кадаверный препарат, вид сзади. Мощная связка начинается в 10 мм проксимальнее верхушки малоберцовой кости и идёт горизонтально к задней поверхности таранной кости. Звёздочка — пяточно-малоберцовая связка (CFL). Адаптировано из Hintermann, 2020.
Биомеханика латеральной нестабильности
Стабилизирующая функция связок
Каждая латеральная связка выполняет стабилизирующую роль в зависимости от положения стопы. Эта зависимость от положения — ключевой принцип, объясняющий как механизм травмы, так и подход к хирургическому восстановлению.
- В тыльном сгибании — PTFL максимально напряжена, CFL натянута, ATFL расслаблена.
- В нейтральном положении — ATFL и CFL натянуты в различной степени, обеспечивая совместную стабилизацию.
- В подошвенном сгибании — ATFL натянута, CFL и PTFL расслаблены. Именно поэтому инверсионная травма при подошвенном сгибании в первую очередь повреждает ATFL.
Последовательное пересечение связок на кадаверных моделях подтвердило, что ATFL и CFL синергически работают вместе, обеспечивая латеральную стабильность на протяжении полной амплитуды движений: когда одна расслаблена, другая напряжена, и наоборот.
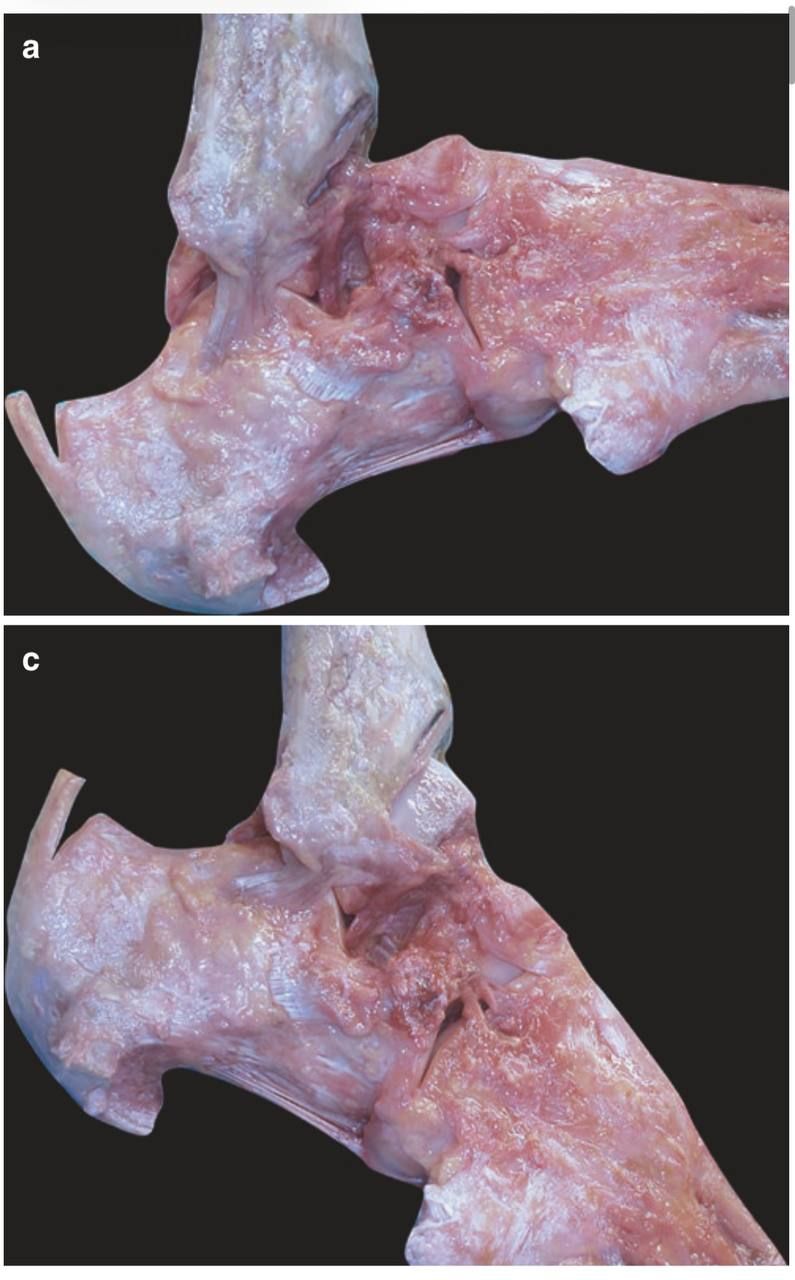
Рис. 4. Латеральный вид голеностопного сустава, кадаверный препарат. (a) Тыльное сгибание — PTFL и CFL натянуты, ATFL расслаблена. (c) Подошвенное сгибание — ATFL натянута, CFL и PTFL расслаблены. Адаптировано из Hintermann, 2020.
Исследования показали, что жёсткость и пиковый крутящий момент не снижались значимо после пересечения только ATFL, но значимо уменьшались после пересечения CFL. Пиковое давление в таранно-большеберцовом суставе снижалось, а средняя контактная площадь увеличивалась после рассечения CFL — что подтверждает роль CFL как основного количественного стабилизатора.
Ротационная нестабильность — ключевая концепция
Cass и Settles изучали кинематику нестабильности после пересечения латеральных связок на модели без ограничения осевой ротации. Их исследование стало основополагающим для понимания механизма нестабильности. Ключевые находки:
- При изолированном пересечении ATFL или CFL наклон таранной кости в вилке не возникал.
- После пересечения обеих связок средний наклон таранной кости составил 20,6°.
- Наружная ротация голени при инверсии в интактном образце составляла 11,1°. После пересечения ATFL она увеличивалась на 4,9°, после дополнительного пересечения CFL — ещё на 12,8°.
Эти данные показали, что ATFL и CFL работают в тандеме для предотвращения наклона таранной кости, а сами суставные поверхности не способны предотвращать наклон таранной кости в вилке.
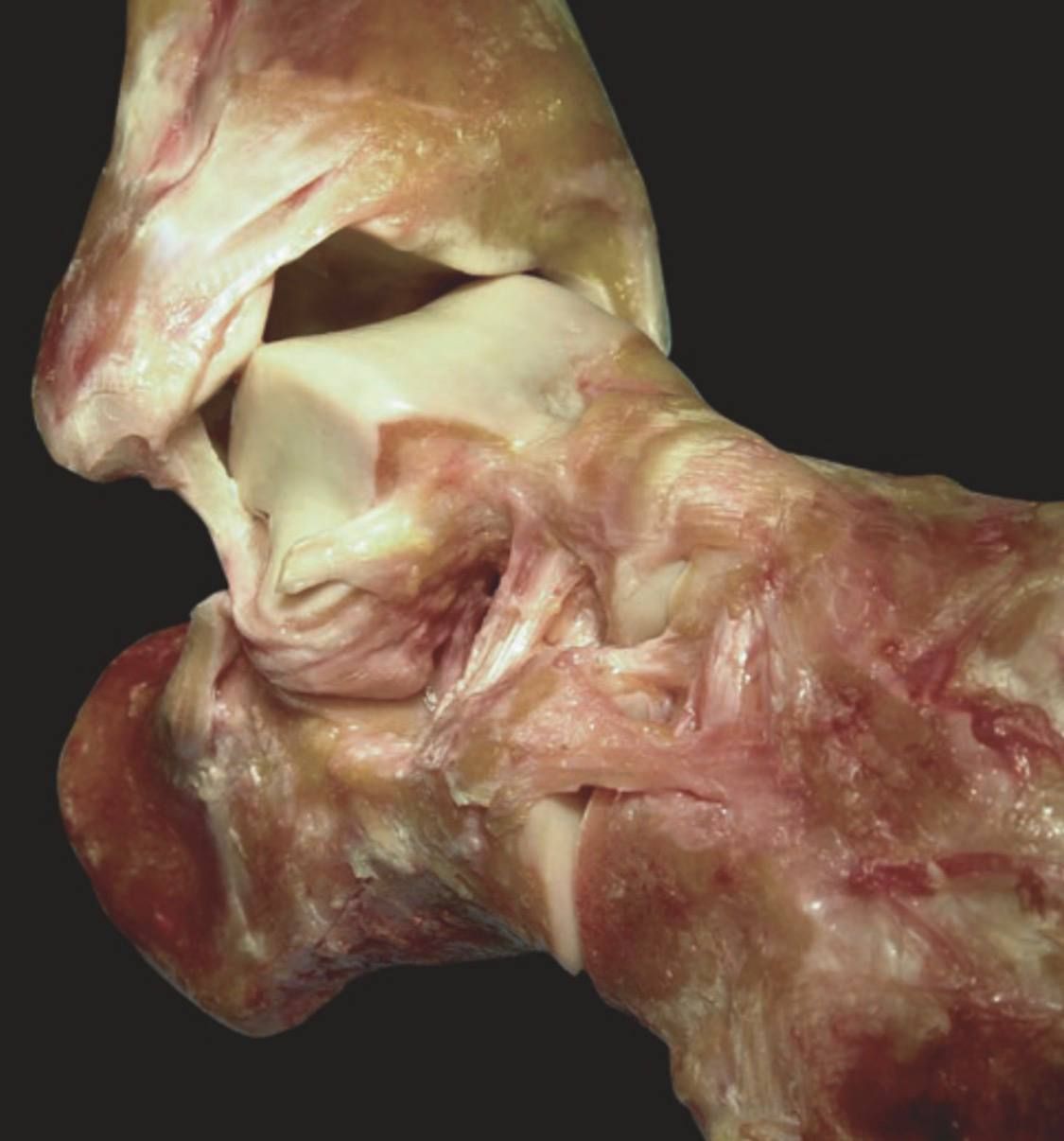
Рис. 5. Кадаверный препарат. После рассечения ATFL и CFL таранная кость демонстрирует варусный наклон и переднелатеральную экструзию из вилки голеностопного сустава при супинационной нагрузке. Адаптировано из Hintermann, 2020.
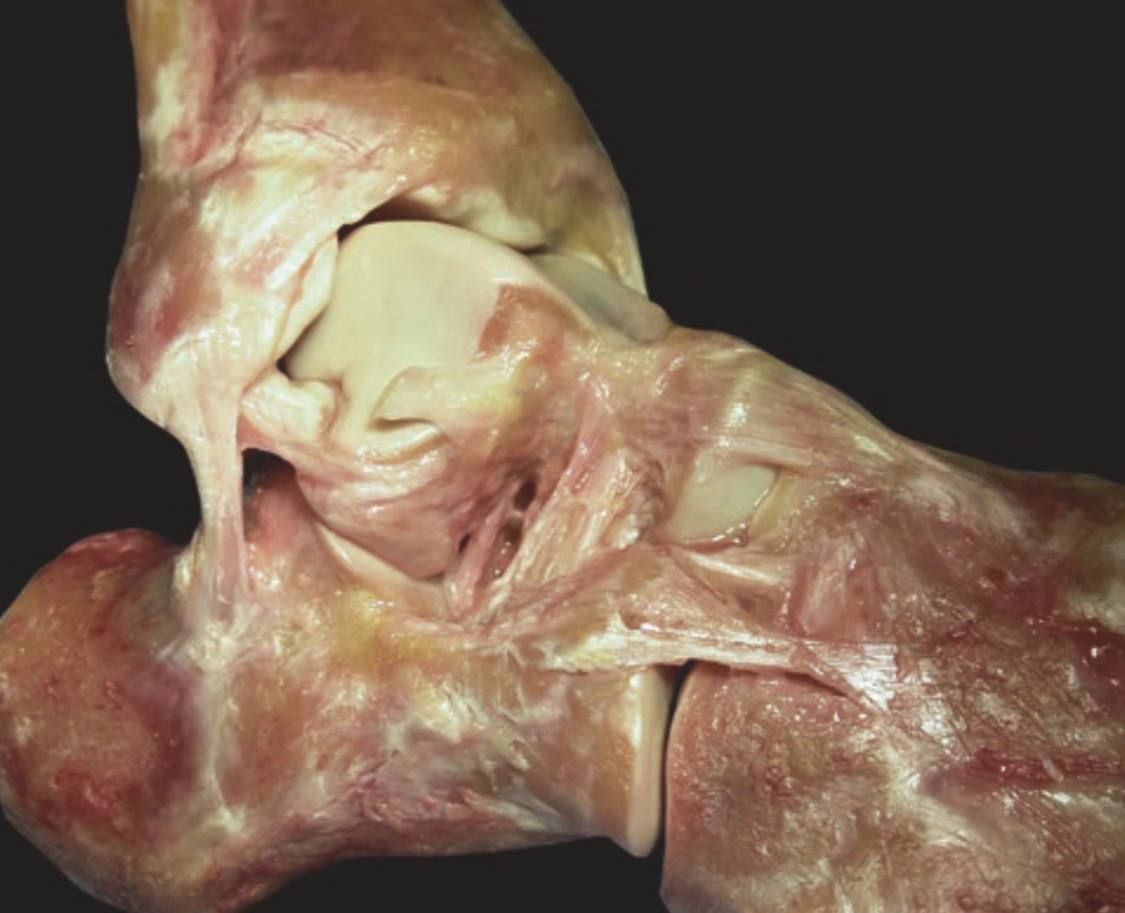
Рис. 6. Кадаверный препарат. Утрата ATFL приводит к переднелатеральной ротационной нестабильности — таранная кость ротируется и смещается кпереди из вилки голеностопного сустава. Адаптировано из Hintermann, 2020.
Принципиальный вывод: инверсия всегда сопровождается обязательной наружной ротацией голени. В интактном суставе эта ротация происходит на уровне подтаранного сустава. При потере связочной поддержки ротация увеличивается, но не в подтаранном суставе, а между большеберцовой и таранной костями — то есть на уровне голеностопного сустава. Нестабильность голеностопного сустава, как минимум в одной из форм, является осевой ротационной.
Эта ротационная концепция объясняет, почему симптомы нестабильности возникают при отсутствии рентгенологически определяемого наклона таранной кости — наклон не является обязательным компонентом нестабильности.
Клиническое значение ротационной концепции
Понимание ротационного механизма нестабильности объясняет несколько важных клинических наблюдений:
Нестабильность без наклона. Для функциональной нестабильности не требуется наклон таранной кости ни на уровне голеностопного, ни на уровне подтаранного сустава. Это объясняет, почему пациенты могут жаловаться на нестабильность при нормальных стресс-рентгенограммах.
Эффективность изолированной репарации ATFL. Восстановление только ATFL может давать успешные клинические результаты, поскольку оно устраняет ротационный компонент нестабильности.
Вред тенодезирующих процедур. Тенодезы, фиксирующие пятую плюсневую кость к малоберцовой и предотвращающие наружную ротацию, могут устранять нестабильность, но при этом значимо ограничивают подтаранное движение и нарушают физиологическое взаимодействие голеностопного и подтаранного суставов. Поэтому данные процедуры не стоит использовать как метод первичной хирургической коррекции.
Необходимость учёта подтаранного сустава. Роль подтаранного сустава также должна учитываться при оценке нестабильности голеностопного сустава, поскольку в норме именно на его уровне происходит ротация при инверсии.
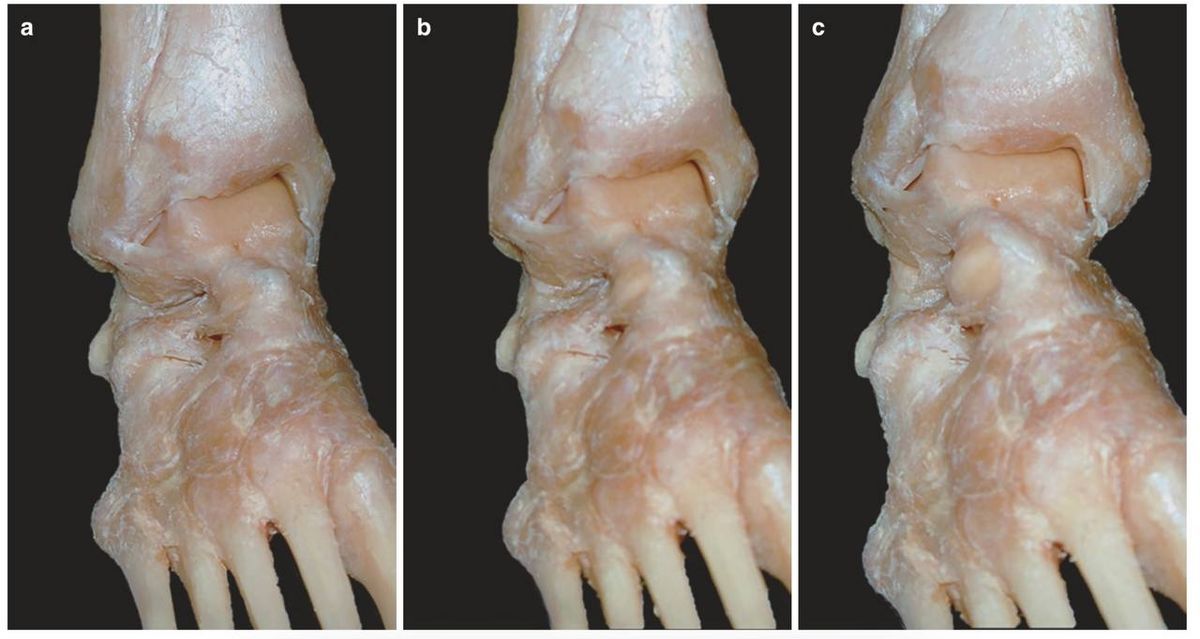
Рис. 7. Роль латеральных связок в ротационной стабильности голеностопного сустава. Кадаверный препарат, вид спереди. (a) Пронация, (b) нейтральное положение, (c) супинация стопы. Адаптировано из Hintermann, 2020.
Механическая и функциональная нестабильность
Важно различать два компонента хронической нестабильности:
Механическая нестабильность — объективное увеличение подвижности в суставе сверх физиологической нормы. Обусловлена патологической разболтанностью связочного аппарата, артрокинематическими ограничениями, синовиальным раздражением или дегенеративными изменениями суставов.
Функциональная нестабильность — субъективное ощущение нестабильности сустава, обусловленное недостаточностью проприоцепции (ощущения положения сустава в пространстве), нейромышечного контроля, постурального контроля и мышечной силы. Пациент ощущает нестабильность, даже если объективная разболтанность минимальна. Также есть теория того, что функциональная нестабильность представляет собой недиагностированную нестабильность подтаранного сустава.
У одного и того же пациента могут сочетаться оба компонента, и лечение должно быть направлено на коррекцию каждого из них.
Микронестабильность и макронестабильность
Современная анатомическая концепция двухпучковой ATFL позволяет выделить два типа латеральной нестабильности (Nunes et al., 2024):
Микронестабильность — субклиническая нестабильность, вызванная изолированным повреждением верхнего пучка ATFL (ATFLsup) при интактном LFTCL-комплексе (ATFLinf + CFL + аркообразные волокна). Пациенты жалуются на субъективное ощущение подворачивания, иногда в сочетании с болью в области латерального желоба голеностопного сустава. Нестабильность минимальна и может не определяться стандартными клиническими тестами (тест переднего выдвижного ящика, тест наклона таранной кости) и рентгенологическими методами. Ранее такие случаи нередко расценивались как переднелатеральный мягкотканный импиджмент или оставались нераспознанными.
Поскольку ATFLsup — внутрисуставная структура, он не способен к адекватному заживлению. Нераспознанная микронестабильность запускает патологический каскад: увеличение внутренней ротации таранной кости → перегрузка и повреждение дельтовидной связки → развитие ротационной нестабильности → хондральные и остеохондральные повреждения → передние остеофиты большеберцовой кости → артроз голеностопного сустава.
Макронестабильность — классическая хроническая латеральная нестабильность с объективно определяемой разболтанностью, которая подтверждается клиническими тестами и инструментальными методами исследования.
Паттерн повреждения
Типичная локализация разрывов
Наиболее частая локализация разрыва ATFL и CFL — их проксимальное прикрепление к малоберцовой кости, причём глубокие слои страдают чаще поверхностных. Клинически это важно: при осмотре или во время операции поверхностные слои могут выглядеть сохранными, тогда как глубокие полностью отделены от кости. Разрыв обычно начинается в области общей зоны прикрепления и продолжается дистально, оставляя комплекс ATFL/CFL интактным, но полностью отделённым от малоберцовой кости — подобно авульсии надкостницы.
Разрывы на таранном конце ATFL встречаются значительно реже, поскольку плотность кости здесь выше, а нагрузка рассеивается фиброхрящевой структурой связки вблизи таранной суставной фасетки.
Отрывные переломы
Особый тип повреждения — отрывной перелом латеральных связок от малоберцовой кости, наиболее часто встречающийся у детей и пациентов старше 40 лет. Клинические характеристики отличаются от разрыва связок, и, в отличие от связочных повреждений, консервативное лечение отрывных переломов не даёт удовлетворительных результатов. Среди пациентов, перенёсших реконструкцию латеральных связок, у 66% выявлялась костная патология в виде добавочных косточек или отрывных переломов — это подчёркивает важность рентгенографии для их своевременного выявления.
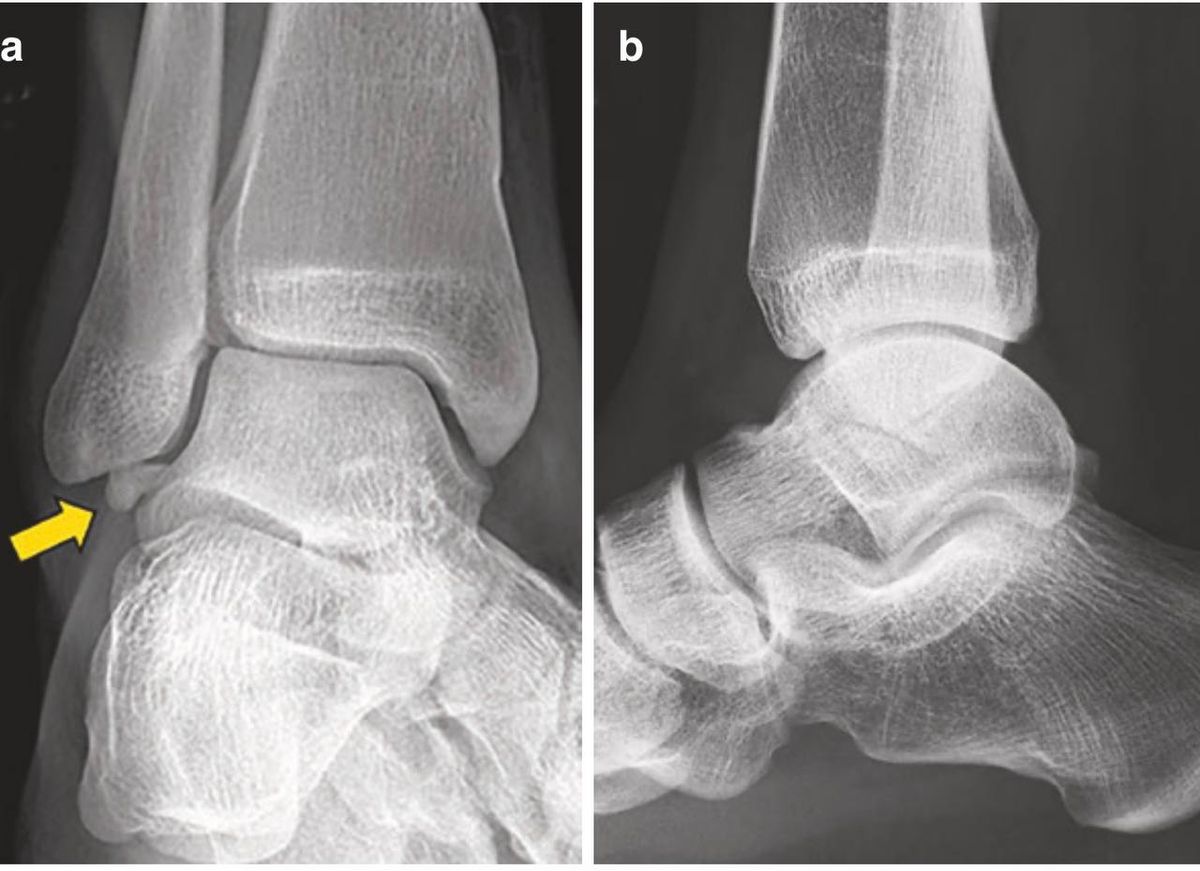
Рис. 8. Отрывной перелом латеральных связок голеностопного сустава при хронической нестабильности (стрелка). (a) Прямая рентгенограмма — оторванный фрагмент. (b) Боковая проекция — фрагмент у передней поверхности дистального отдела малоберцовой кости. Адаптировано из Hintermann, 2020.
Ассоциированные повреждения
Повреждения латеральных связок редко бывают изолированными. МРТ после острого растяжения показала, что паттерн повреждения обычно сложнее, чем предполагалось: у большинства пациентов выявляется больше структурных повреждений, чем ожидалось. У 20% спортсменов обнаруживается повреждение синдесмоза вне зависимости от вовлечения латеральных связок. Ассоциированные повреждения малоберцовых сухожилий встречаются с частотой до 15% и должны целенаправленно искаться при диагностике и учитываться при планировании лечения.
Диагностика
Диагностика латеральной нестабильности голеностопного сустава основывается на совокупности данных анамнеза, клинического обследования, лучевых методов и, при необходимости, артроскопии. Важно учитывать, что диагностика острого и хронического повреждения существенно различается по объёму и подходу.
Анамнез
При острой травме пациенты обычно описывают инверсионно-супинационный механизм — подворачивание стопы кнутри, часто при приземлении после прыжка, ходьбе по неровной поверхности или при занятиях спортом. Характерны жалобы на боль в переднелатеральной области голеностопного сустава, отёк, ограниченность или невозможность опоры на ногу.
При хронической нестабильности клиническая картина иная. Пациенты жалуются на ощущение «подворачивания» или «проваливания» голеностопного сустава, повторные эпизоды подворотов стопы, хроническую боль, периодические блокады, механические симптомы (щелчки, заклинивания) и ограничение амплитуды движений. Боль в покое может отсутствовать — симптомы провоцируются нагрузкой, ходьбой по неровной поверхности или спортивной активностью.
Клиническое обследование
Осмотр начинается с оценки обеих нижних конечностей для сравнения, поскольку естественная мобильность суставов значительно варьирует в зависимости от генетики, возраста и пола. При острой травме оценивается локализация и выраженность отёка, экхимозов (кровоподтёков), деформации. Распределение отёка и кровоподтёков помогает определить локализацию и протяжённость повреждения — например, экхимоз в области латеральной лодыжки указывает на повреждение латеральных связок, а распространение кровоподтёка на медиальную сторону может свидетельствовать о вовлечении дельтовидной связки.
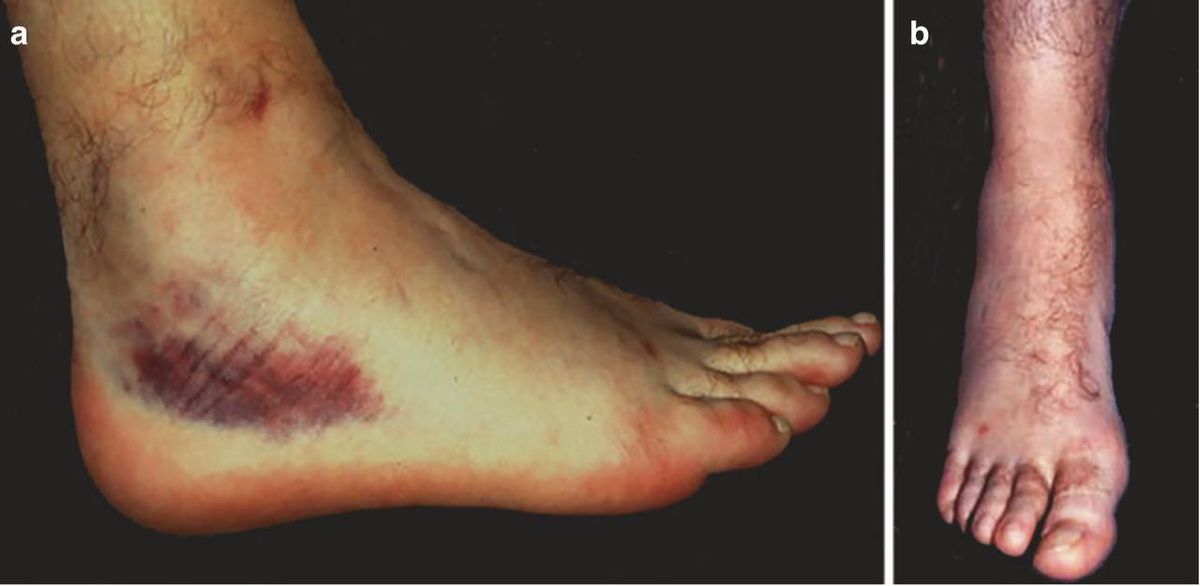
Рис. 9. Отёк и экхимоз после острого растяжения связок голеностопного сустава. (a) Латеральный вид, (b) вид спереди. Адаптировано из Hintermann, 2020.
После исключения перелома (согласно Оттавским правилам для голеностопного сустава и рентгенограммам) проводятся специфические провокационные тесты. Важно понимать, что в остром периоде проведение стресс-тестов часто затруднено, а в ряде случаев и вредно для пациентов. Для получения достоверных результатов принципиально важно правильное положение пациента: он должен сидеть со свободно свисающими стопами, чтобы икроножная мышца была расслаблена. Мышечное защитное напряжение — основная причина ложноотрицательных результатов.
Тест переднего выдвижного ящика
Оценивает целостность ATFL. Техника: одной рукой фиксируется дистальный отдел голени, другой захватывается пятка. Стопа удерживается в лёгком подошвенном сгибании, после чего пятка смещается кпереди. Положительный результат — избыточное переднее смещение таранной кости по сравнению с противоположной стороной. Для повышения специфичности рекомендуется добавлять компонент внутренней ротации во время смещения, что уменьшает маскирующее влияние дельтовидной связки на интерпретацию результатов.
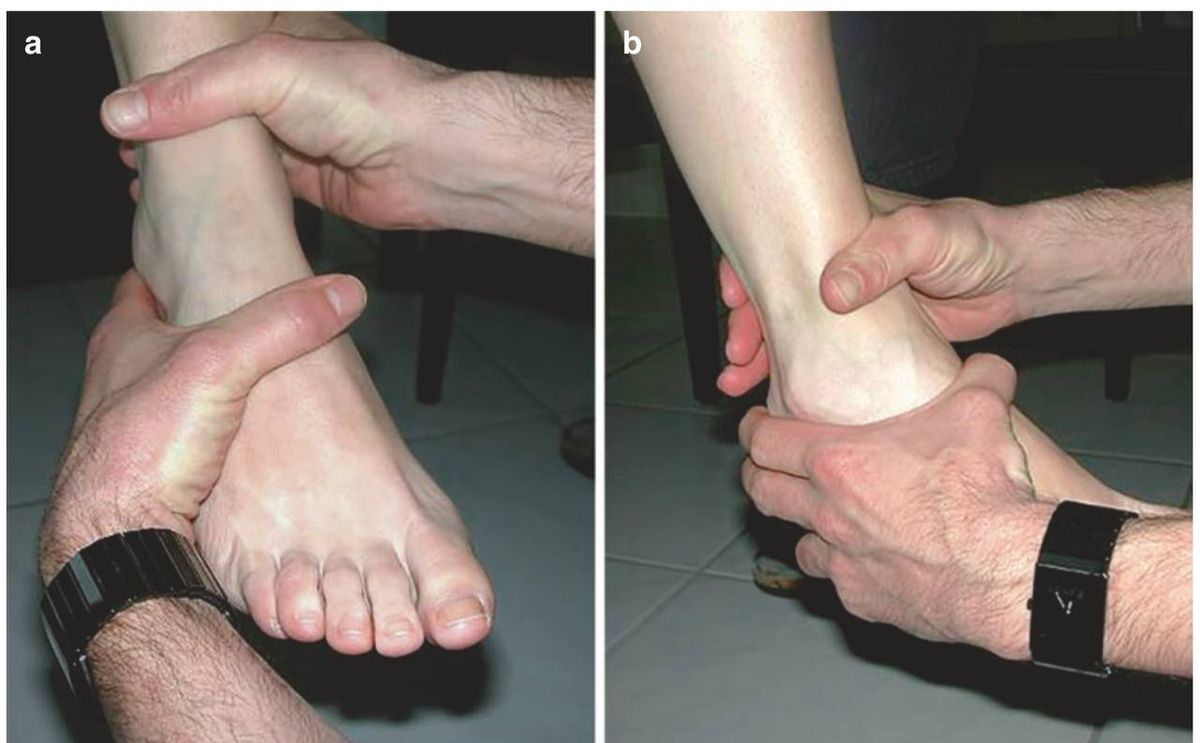
Рис. 10. Тест переднего выдвижного ящика. (a) Стопа свисает, одна рука фиксирует дистальный отдел большеберцовой кости, другая удерживает стопу за пятку. (b) При лёгком подошвенном сгибании пятка смещается кпереди. Адаптировано из Hintermann, 2020.
При разрыве ATFL в 50% случаев определяется характерный «симптом ямочки» (dimple sign) — западение кожи на передней поверхности сустава при выполнении теста, обусловленное втяжением капсулы в зону дефекта связки.
Надёжность теста ограничена: средняя клинически значимая патологическая подвижность мала и значительно варьирует между пациентами, что затрудняет её мануальное определение.
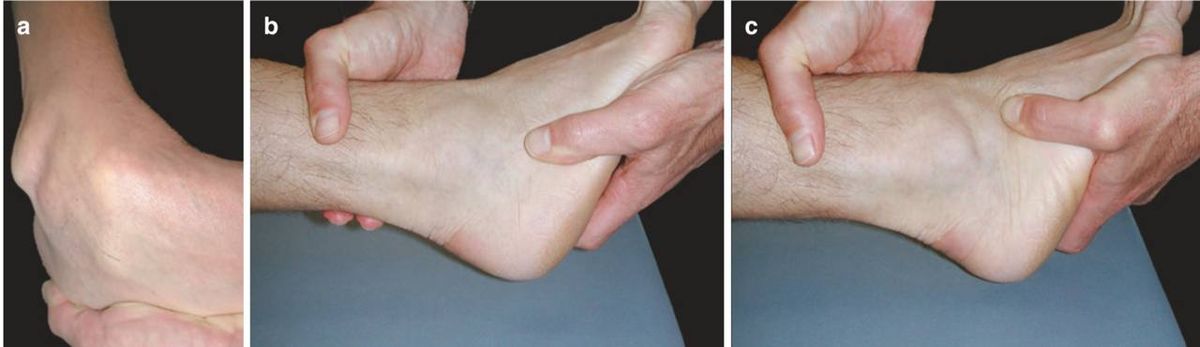
Рис. 11. Симптом ямки (dimple sign). (a) При супинационной нагрузке на передней поверхности голеностопного сустава появляется ямка. (b) Исследователь фиксирует дистальный отдел большеберцовой кости и пятку, (c) затем смещает стопу медиально. Адаптировано из Hintermann, 2020.
Тест наклона таранной кости (тест варусного наклона)
Оценивает целостность как ATFL, так и CFL. Техника: стопа удерживается в лёгком подошвенном сгибании за пятку, к которой прикладывается варусная (инвертирующая) нагрузка. Исследователь ощущает степень раскрытия латеральной щели голеностопного сустава. Для корректного выполнения критически важно расслабление пациента — это лучше всего достигается при свободно свисающих стопах.
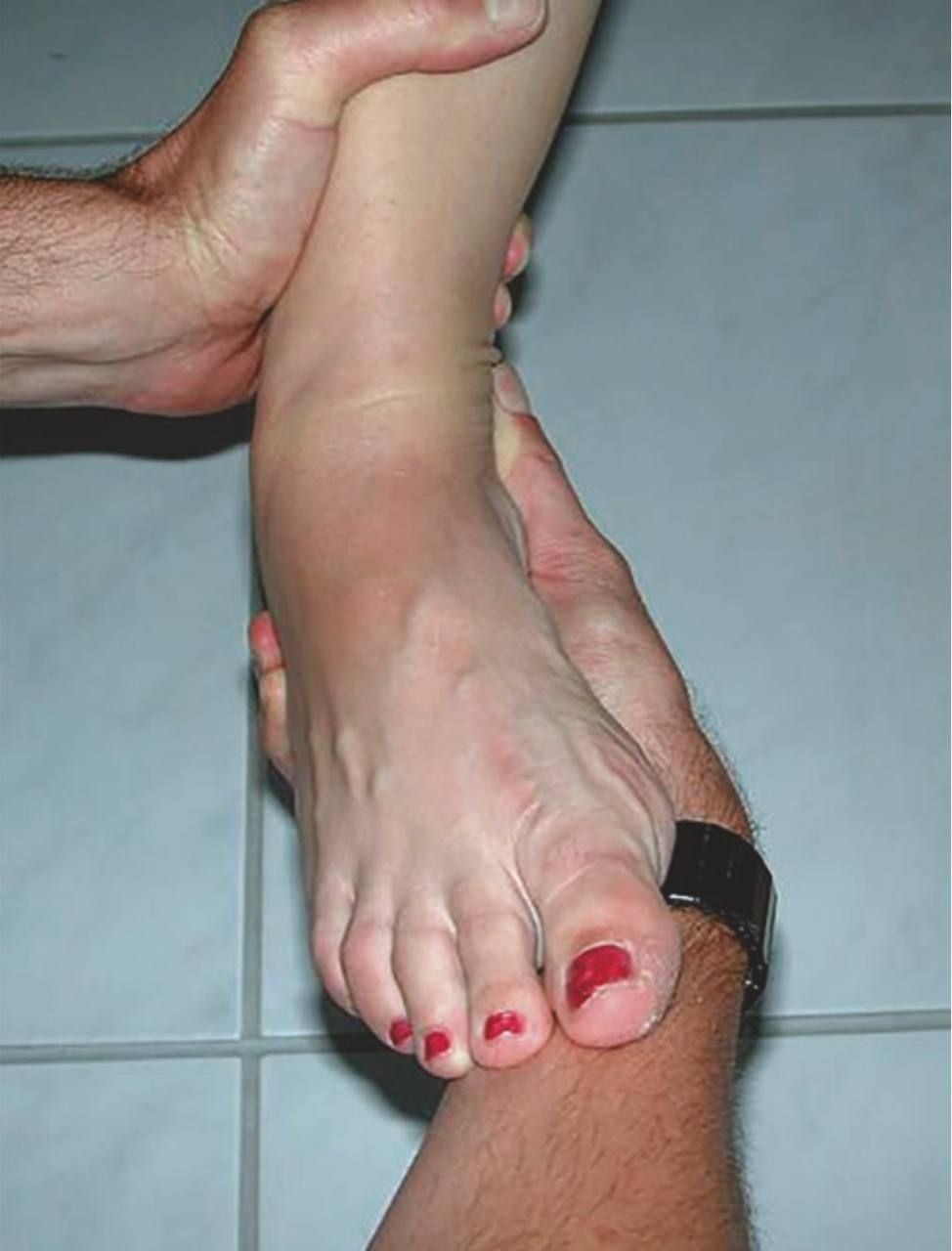
Рис. 12. Тест наклона таранной кости. Стопа удерживается за пятку в лёгком подошвенном сгибании, прикладывается варусная нагрузка — исследователь ощущает раскрытие латерального отдела голеностопного сустава. Пациент должен быть расслаблен — оптимально сидя со свисающими стопами. Адаптировано из Hintermann, 2020.
Задний таранно-большеберцовый тест (для диагностики микронестабильности)
Новый диагностический приём, разработанный специально для выявления повреждений верхнего пучка ATFL (ATFLsup), ответственного за микронестабильность. Техника: пациент лежит на спине с согнутыми тазобедренным и коленным суставами, стопа в полном подошвенном сгибании упирается в стол. При лёгкой внутренней ротации стопы исследователь смещает голень кзади. Задняя трансляция большеберцовой и малоберцовой костей указывает на потенциальное повреждение ATFLsup. Этот тест основан на том, что ATFLsup натягивается именно в подошвенном сгибании и ограничивает внутреннюю ротацию таранной кости в этом положении.
Осмотр стоя и оценка оси стопы
При осмотре стоя оценивается форма стопы и ось заднего отдела. У пациентов с хронической нестабильностью нередко выявляется кавоварусная деформация — высокий свод стопы с варусным положением пятки, что является предрасполагающим фактором повторных растяжений. Характерные признаки: «выглядывание» пятки при осмотре спереди (peek-a-boo sign), выступающая латеральная лодыжка, сглаженная медиальная лодыжка при осмотре сзади.
Деформация повторно оценивается в положении на носках: если варус пятки корригируется при подъёме на носки, деформация мобильная (обусловлена тягой ахиллова сухожилия); если сохраняется — фиксированная. Тест Coleman (стояние на блоке с выходом I плюсневой кости за край) позволяет исключить варус заднего отдела, обусловленный пронацией переднего отдела стопы (forefoot-driven hindfoot varus).
Лучевая диагностика
Рентгенография
Обязательный первый метод исследования при любой травме голеностопного сустава — прежде всего для исключения переломов: лодыжек, основания V плюсневой кости, переднего отростка пяточной кости, латерального отростка таранной кости. При острой травме выполняются стандартные снимки в двух проекциях без нагрузки. При хронической нестабильности — снимки с нагрузкой (стоя), которые позволяют оценить ось заднего отдела стопы, выявить кавоварусную деформацию, отклонение вертикальной оси голени, признаки артроза. Проекция Saltzman (осевая проекция заднего отдела) — наиболее информативна для оценки оси пятки.
Рентгенография также позволяет выявить отрывные переломы, добавочные косточки в области латеральной лодыжки и признаки остеохондральных повреждений.
Стресс-рентгенография
Ранее широко использовалась для объективизации степени нестабильности голеностопного сустава (переднее смещение таранной кости, варусный наклон). Однако чувствительность и точность метода низкие из-за мышечного защитного сокращения: пациенты рефлекторно напрягают мышцы голени, тем самым стабилизируя сустав и маскируя патологическую подвижность. Результаты достоверны лишь при использовании местной анестезии или регионарной блокады. По мнению ряда авторов (Nunes et al., 2024), субъективность приложения нагрузки не позволяет точно воспроизвести необходимый стресс, и метод в настоящее время теряет актуальность.
Ультразвуковое исследование (УЗИ)
Ценный диагностический инструмент, обладающий рядом уникальных преимуществ: доступность, экономичность, мобильность, возможность динамической оценки в реальном времени. УЗИ позволяет визуализировать пучки ATFL по отдельности — верхний и нижний, — что делает его важным инструментом диагностики микронестабильности. Динамическая оценка в реальном времени (при выполнении провокационных тестов под ультразвуковым контролем) позволяет уловить тонкие нарушения целостности связок и стабильности, недоступные при статических методах визуализации.
Основное ограничение — оператор-зависимость: качество исследования и интерпретация результатов определяются опытом и квалификацией специалиста.
Магнитно-резонансная томография (МРТ)
Основной метод визуализации повреждений мягких тканей. МРТ позволяет оценить морфологию латеральных связок, выявить полные и частичные разрывы, определить степень рубцовых изменений. Признаки хронического повреждения на МРТ: гетерогенный сигнал волокон, неровные контуры, удлинение, утончение или полное отсутствие связки.
Трёхмерная объёмная МРТ — современная модальность, позволяющая идентифицировать отдельные пучки ATFL (верхний и нижний), визуализировать аркообразные соединительные волокна и оценить их целостность. Это важнейший инструмент диагностики микронестабильности, поскольку позволяет выявить изолированное повреждение ATFLsup при сохранном ATFLinf и CFL.
Помимо связок, МРТ незаменима для выявления сопутствующих повреждений: остеохондральных дефектов таранной кости, повреждений малоберцовых сухожилий, травм синдесмоза и дельтовидной связки, костных ушибов, скрытых переломов, импиджмент-синдромов. Низкая интенсивность сигнала ATFL на МРТ коррелирует с лучшими биомеханическими свойствами связки и лучшим клиническим исходом, включая более высокий показатель возврата к спорту.
Ограничения: МРТ — статический метод, который оценивает морфологию, но не функцию. Она не предоставляет информации о степени нестабильности. Морфологические изменения не всегда коррелируют с клиническими находками, поэтому результаты МРТ необходимо интерпретировать в совокупности с данными клинического обследования.
Компьютерная томография (КТ)
Дополнительный метод, показанный для выявления подтаранных коалиций (которые могут имитировать или усугублять нестабильность), оценки остеохондральных повреждений и детальной характеристики субхондральной кости, диагностики скрытых переломов и планирования корригирующих остеотомий при сопутствующих деформациях.
Артроскопия
Артроскопия — наиболее точный метод оценки внутрисуставного состояния нестабильного голеностопного сустава. Она позволяет непосредственно визуализировать и оценить латеральные связки, определить степень их повреждения, выявить сопутствующие остеохондральные повреждения и понять паттерн нестабильности. Артроскопия особенно ценна перед хирургической реконструкцией, поскольку предоставляет информацию, необходимую для выбора оптимальной методики.
Артроскопическая классификация хронической латеральной нестабильности (Hintermann, модификация) — основана на объёме трансляции таранной кости, определяемой введением стандартного артроскопа 4,5 мм:
| Степень | Артроскопические находки |
|---|---|
| Стабильный сустав | Некоторая трансляция таранной кости, но недостаточная для введения артроскопа в таранно-большеберцовое пространство |
| Умеренная латеральная нестабильность | Достаточная трансляция для введения артроскопа в переднее таранно-большеберцовое пространство, но недостаточная для визуализации заднелатеральных структур |
| Выраженная латеральная нестабильность | Значительная трансляция, позволяющая продвинуть артроскоп глубже и визуализировать заднелатеральные структуры (заднюю нижнюю межберцовую связку) |
| Выраженная глобальная нестабильность | Значительная экструзия таранной кости из вилки с вовлечением и медиальной стороны, позволяющая визуализировать все задние структуры от латерального до медиального края (вплоть до межлодыжковой связки) |
Французская классификация хронических повреждений ATFL — основана на артроскопической оценке состояния связки при пальпации крючком:
| Степень | Описание |
|---|---|
| 0 | Нормальная, непрерывная связка без разрывов, нормальной толщины, натянута между латеральной лодыжкой и шейкой таранной кости |
| 1 | Растянутая связка без разрывов, нормальной толщины, снижено натяжение при пальпации крючком |
| 2 | Малоберцовый или таранный отрыв ATFL (с фиброзной тканью), нормальная толщина, снижено натяжение |
| 3 | Тонкая ATFL без механического сопротивления при пальпации крючком, с рубцовой тканью или без |
| 4 | Рубцовая ткань без остаточной связки — «лысая лодыжка» (bald malleolus) |
Артроскопия также показала, что хроническая нестабильность — не единая нозология. Степень повреждения латеральных связок не коррелирует с хрящевыми повреждениями таранной кости, тогда как повреждения медиальных связок ассоциированы с хрящевыми дефектами. Это подчёркивает необходимость точной диагностики и лечения острых повреждений для предотвращения хронической нестабильности и прогрессирующего повреждения хряща.
Консервативное лечение
Консервативное лечение является первой линией терапии для подавляющего большинства острых повреждений латеральных связок голеностопного сустава. Хотя консервативные методы не могут восстановить целостность связки, они направлены на купирование симптомов, укрепление вторичных стабилизаторов (малоберцовых мышц), восстановление проприоцепции и предотвращение рецидивов.
Острое повреждение
Современный протокол ведения основан на акрониме PEACE & LOVE — концепции, которая пришла на смену традиционным протоколам RICE/PRICE:
PEACE (острая фаза, первые дни):
- Protection (защита) — ограничение нагрузки для предотвращения усугубления повреждения.
- Elevation (возвышенное положение) — для уменьшения отёка.
- Avoid anti-inflammatories (избегать НПВС) — воспаление в первые дни является частью репаративного процесса; подавление воспалительного ответа может замедлять заживление.
- Compression (компрессия) — эластичное бинтование для контроля отёка.
- Education (обучение пациента) — разъяснение сроков восстановления, предостережение от чрезмерного лечения.
LOVE (подострая и хроническая фаза):
- Load (прогрессивная нагрузка) — постепенное увеличение нагрузки для стимуляции ремоделирования тканей.
- Optimism (позитивный настрой) — психологическая установка пациента влияет на исход.
- Vascularization (улучшение кровотока) — аэробная активность, не вызывающая боли, для стимуляции кровоснабжения повреждённых тканей.
- Exercise (целенаправленные упражнения) — восстановление подвижности, силы и проприоцепции.
При тяжёлом повреждении (grade III — полный разрыв) — короткий период иммобилизации гипсовой повязкой ниже колена или ортезным ботинком (до 3 недель) с последующей проприоцептивной реабилитацией до 12 недель. У спортсменов высокого уровня длительная иммобилизация нежелательна, но для пациентов с низкими функциональными требованиями, которые не могут сразу опираться на повреждённую конечность, она допустима.
Хроническая нестабильность
Рецидивирующее растяжение при хронической нестабильности первоначально лечится как острое — с иммобилизацией и ортезированием. Локальные симптомы обычно менее выражены, боль исчезает в течение нескольких дней, что может мотивировать пациента к преждевременному возвращению к нагрузкам. Это порочный круг: субъективное улучшение → ранний возврат к активности → повторное растяжение → нарастание структурных повреждений.
Структурированная программа функциональной и профилактической реабилитации с внешней фиксацией (ортез) может разорвать этот цикл. Пациенты с преимущественно функциональной нестабильностью реагируют на реабилитацию лучше, чем пациенты с преобладанием механической нестабильности.
Программа реабилитации
Функциональное ведение подразумевает раннюю мобилизацию с внешней поддержкой. Программа реабилитации включает:
- Упражнения на амплитуду движений — раннее восстановление тыльного сгибания критически важно для нормальной биомеханики ходьбы.
- Укрепление мышц — акцент на малоберцовые мышцы (эверторы), которые являются основными динамическими стабилизаторами латерального отдела. Также укрепляются мышцы голени и стопы в целом.
- Проприоцептивная тренировка — балансировочные доски, нестабильные платформы. Это критически важный компонент, направленный на восстановление ощущения положения сустава в пространстве, баланса и постурального контроля. Нарушение проприоцепции — один из ключевых механизмов функциональной нестабильности.
- Активность-специфический тренинг — постепенное возвращение к профессиональной и спортивной деятельности с нарастанием сложности.
Внешняя поддержка (ортезы, тейпирование) обеспечивает не только механическую стабильность, но и проприоцептивную обратную связь за счёт постоянного контакта с кожей, что способствует реабилитации.
Несмотря на адекватное консервативное лечение, до 40% пациентов продолжают жаловаться на боль и/или нестабильность, что обосновывает необходимость хирургического вмешательства.
Хирургическое лечение
Показания
Хирургическое лечение хронической латеральной нестабильности показано пациентам, не достигшим улучшения после консервативного лечения. С развитием артроскопических методик с низкой морбидностью и возможностью ранней реабилитации показания к операции расширились: ряд хирургов считает, что при неэффективности консервативного лечения в течение 3 месяцев операция уже может быть показана. Риск продолжения консервативного лечения при рецидивирующих растяжениях — прогрессирующее повреждение внутрисуставных структур (хряща, остеохондральные дефекты), ухудшающее прогноз. Поэтому рекомендуется раннее хирургическое вмешательство до появления ассоциированных повреждений. Лечение всегда индивидуализируется с учётом возраста, коморбидности, уровня физической активности и сопутствующих повреждений.
При остром повреждении первичная хирургическая репарация рассматривается у спортсменов высокого уровня или при наличии сопутствующих повреждений, требующих операции (остеохондральные фрагменты, переломы).
В целом, рецидив нестабильности ниже при оперативном лечении, достигнутая стабильность выше, а пациенты раньше возвращаются к дооперационному уровню спортивной активности.
Оценка качества остаточной связочной ткани
Выбор хирургической методики в значительной мере определяется качеством оставшейся связочной ткани, которое лучше всего оценивается интраоперационно — артроскопически при пальпации крючком:
| Качество | Описание |
|---|---|
| Отличное | Нормальная синовиальная ткань, связка с чёткими краями, плотная консистенция при захвате |
| Умеренное | Фиброзная ткань или синовит, растянутая связка; начально плотная, но хрупкая при повторном захвате |
| Плохое | Выраженная гипоплазия связки, нечёткие края, рыхлая консистенция, трудно захватить инструментом |
При отличном качестве выполняется прямая репарация (реинсерция). При умеренном — репарация с аугментацией (усилением). При плохом качестве или полном отсутствии связки — реконструкция сухожильным трансплантатом.
Открытые методики
Анатомическая репарация: процедура Broström
Модифицированная процедура Broström традиционно считалась золотым стандартом хирургического лечения хронической латеральной нестабильности при достаточном качестве остаточной связочной ткани. Техника предусматривает реинсерцию (повторное прикрепление) комплекса ATFL/CFL к малоберцовой кости.
Зона прикрепления на малоберцовой кости обрабатывается долотом для освежения поверхности. Якорный шов устанавливается на 10 мм выше верхушки малоберцовой кости, вблизи суставной поверхности. Одна нить проводится через ATFL, другая — через CFL. При натяжении нитей комплекс ATFL/CFL подтягивается к малоберцовой кости. Нити проводятся трансоссально на латеральную поверхность и завязываются при нейтральном положении стопы. Поверхностные волокна ATFL дополнительно фиксируются к надкостнице непрерывным резорбируемым швом.
Модификация Gould
Gould предложил усиление репарации за счёт перемещения нижнего удерживателя разгибателей к переднему краю малоберцовой кости, укрепляя восстановленную ATFL. Однако эффективность этой модификации ставится под сомнение, поскольку волокна ретинакулума идут перпендикулярно направлению ATFL и не воспроизводят её биомеханику, а в ряде случаев удерживатель может быт представлен очень скудной тканью или иметь изменённый ход, что сильно влияет на результаты операции. Модификация Hintermann — использование полоски ретинакулума, фиксированной от шейки таранной кости к малоберцовой, что воспроизводит направление волокон ATFL и обеспечивает адекватные механические свойства.
Аугментация лентой
Использование ленты — эффективный метод защиты восстановленных связок от растяжения в раннем послеоперационном периоде, позволяющий пациентам раньше восстанавливаться. Лента может быть фиксирована только в таранной и малоберцовой костях (аугментируя переднюю таранно-малоберцовую связку), а может также дополнительно аугментировать малоберцово-пяточную связку. Может выполняться отдельной процедурой (при хронической нестабильности и отсутствии нативной ткани), а может выполняться дополнительной процедурой к методике Broström, что позволяет обеспечить раннюю реабилитацию пациента, без риска разрыва сшитых тканей.
Реконструкция свободным трансплантатом
Анатомическая реконструкция свободным сухожильным трансплантатом показана, когда репарация невозможна (выраженная атрофия, полное отсутствие связочной ткани — grade 4 по французской классификации, ревизия неудавшейся первичной реконструкции).
Трансплантат из подошвенной мышцы (m. plantaris) — предпочтение автора (Hintermann). Длина трансплантата 20–30 см, толщина 2–4 мм — наиболее точно соответствует размерам и механическим свойствам нативной ATFL. При реконструкции только ATFL трансплантат обычно удваивается. При необходимости реконструкции и CFL длина трансплантата должна составлять 17–19 см. Трансплантат проводится через костные туннели диаметром в таранной и малоберцовой костях, воспроизводя анатомический ход связки. Фиксация может быть как чрезкостными швами, так и интерферентными винтами. Однако, важно учитывать, что m.plantaris может иногда отсутсвовать.
Трансплантат из сухожилия полусухожильной мышцы (m. semitendinosus) — более прочный, но и более толстый, чем нативные ATFL и CFL. Для фиксации в костных туннелях преимущественно используются интерференционные винты.
Неанатомические реконструкции — тенодез
Процедуры тенодеза (Evans, Watson-Jones, Chrisman-Snook) в настоящее время должны быть представлены второй линией хирургической реконструкции или в случаях, когда основной задачей является возвращение опороспособности конечности, без высокого функционаьного запроса. Неанатомическое восстановление ATFL демонстрирует значимые отклонения кинематики — увеличение инверсии и внутренней ротации по сравнению с интактным состоянием. Большинство тенодезирующих процедур значимо ограничивают подтаранное движение и нарушают физиологическое взаимодействие голеностопного и подтаранного суставов, что приводит к боли, тугоподвижности и развитию остеоартроза. Использование сухожилий малоберцовых мышц (основных динамических стабилизаторов) для тенодеза лишает сустав активного защитного механизма и должно быть исключено.
Артроскопические методики
Сравнительные исследования и мета-анализы последних лет показали, что артроскопическое лечение латеральной нестабильности обеспечивает результаты, сопоставимые или даже превосходящие открытые методики, с более быстрым восстановлением амплитуды движений и ускоренной реабилитацией. Помимо собственно лечения связок, артроскопия позволяет одномоментно выявить и устранить сопутствующие внутрисуставные повреждения — остеохондральные дефекты, импиджмент-синдромы, повреждения синдесмоза и медиальных связок.
Артроскопическая процедура Broström-Gould
Техника (по Caio Nery): через антеромедиальный портал проводится артроскопическая подготовка «отпечатка» (footprint) на передней поверхности малоберцовой кости путём удаления рубцовой ткани. Устанавливается костный якорь, через нити которого с помощью изогнутого проводника последовательно прошиваются остатки связок, капсула и проксимальный край нижнего удерживателя разгибателей. Узлы завязываются при нейтральном положении стопы. AOFAS: 94,5 балла в краткосрочном (14 месяцев) и 90 баллов в долгосрочном (9,8 лет) наблюдении.
Артроскопическая all-inside repair (AIR)
Полностью артроскопическая анатомическая методика прямой реинсерции латеральных связок в их анатомическое положение описанная Vega et al. Показана при микро- и макронестабильности с хорошим качеством остаточной связочной ткани.
Техника: через стандартные порталы (антеромедиальный, антеролатеральный, дополнительный антеролатеральный над верхушкой лодыжки) идентифицируется и обрабатывается малоберцовый футпринт ATFL. Связка захватывается проводником с нитиноловой петлёй от латерального к медиальному направлению, прошивается нерассасывающейся нитью (FiberWire). Безузловой якорь (2,9 мм) фиксирует реинсертированную связку в малоберцовый футпринт.
Ключевое преимущество AIR — реинсерция непосредственно в анатомическому футпринту, что даёт более физиологичный результат с меньшей послеоперационной тугоподвижностью по сравнению с перкутанными методиками (которые прошивают капсулу, ретинакулум и фасцию вместе, провоцируя избыточный фиброз).
Результаты: Vega et al. — серия из 24 пациентов, AOFAS с 65 до 97 баллов, рецидивов нет, нейропраксия поверхностного малоберцового нерва — 4,2% (ниже, чем при ArthroBroström — 15%). Nunes et al. подтвердили восстановление стабильности во всех 18 случаях репарации только ATFL, даже при вовлечении обеих связок, — на основании анатомической концепции LFTCL-комплекса: восстановление ATFLinf функционально стабилизирует и CFL через аркообразные волокна.
Ограничения: методика технически требовательна и зависит от кривой обучения; не подходит при плохом качестве остаточной связки, генерализованной гипермобильности, высоком индексе массы тела.
AIR с синтетической аугментацией (suture tape)
Показана при умеренном качестве связок, высоких спортивных требованиях, высоком индексе массы тела или генерализованной гипермобильности. После стандартной AIR выполняется дополнительная аугментация лентой, которая действует по принципу “ремня безопасноти”, защищающей восстановленную связку от перерастяжения в период заживления.
Кадаверные исследования показали увеличение нагрузки до разрушения на 50% по сравнению с интактной ATFL. Ранняя реабилитация: частичная нагрузка в съёмном ботинке 2 недели, далее — ортез с полной нагрузкой.
Риски: хроническое воспаление, реакция на инородное тело (нерассасывающийся материал); чрезмерное натяжение ленты может ограничить подошвенное сгибание — для профилактики этого осложнения фиксация выполняется при нейтральном положении голеностопного сустава.
AIR с биологической аугментацией
Используется нижний удерживатель разгибателей (IER) — собственная ткань пациента. После стандартной AIR второй якорь устанавливается проксимальнее верхнего пучка ATFL, формируется подкожное рабочее пространство над IER, и ретинакулум прошивается и подшивается для усиления реконструкции. Преимущество — отсутствие синтетических материалов.
Эндоскопическая реконструкция трансплантатом
Показана при полном отсутствии связочной ткани или ревизии неудавшейся репарации. Используется аутотрансплантат из тонкой мышцы (m. gracilis) минимальной длиной 11 см. Трансплантат проводится через костные туннели в таранной, малоберцовой и пяточной костях, воспроизводя анатомический ход ATFL и CFL. Фиксация в таранной кости — биоинтерференционным винтом, в малоберцовой — при помощи пуговицы, в пяточной — биоинтерференционным винтом. Натяжение осуществляется при вальгусном положении голеностопного сустава под углом 90°.
Методика более инвазивна и требует более длительной реабилитации (ботинок 4 недели, ортез ещё 2 недели, частичная нагрузка 4 недели); с развитием артроскопической реконструкции с аугментацией классические показания к реконструкции сужаются. Оптимальное показание — ревизия после неудавшейся первичной операции.
Сопутствующие патологии
Хроническая латеральная нестабильность голеностопного сустава нередко сочетается с другими патологическими состояниями, которые должны быть выявлены и устранены одновременно. Игнорирование сопутствующих патологий — одна из основных причин неудовлетворительных результатов хирургического лечения.
Повреждения малоберцовых сухожилий
Частота повреждений малоберцовых сухожилий при острых растяжениях голеностопного сустава достигает 15%. В большинстве случаев это продольные неполные разрывы сухожилия короткой малоберцовой мышцы (m. peroneus brevis). Разрывы связаны с тем, что при инверсионной травме малоберцовые сухожилия испытывают острое перерастяжение, а при хронической нестабильности — повторяющуюся микротравматизацию.
При неэффективности консервативного лечения показана хирургическая реконструкция: дебридмент повреждённых тканей и тубулярные (трубчатые) швы при сохранении достаточного объёма сухожилия. При сохранении менее трети сухожилия — трансфер длинной малоберцовой мышцы на короткую для восстановления силы эверсии (отведения стопы кнаружи).
Остеохондральные повреждения (ОХП)
Остеохондральные переломы после острого растяжения типично локализуются на переднелатеральном или медиальном куполе таранной кости. Тактика зависит от характеристик повреждения:
- Костный фрагмент толщиной более 3 мм — фиксация винтами.
- Хронические поверхностные дефекты диаметром до 15 мм — дебридмент с микрофрактурированием.
- Более крупные и кистозные дефекты — мозаикопластика (пересадка остеохондральных цилиндров) или заполнение губчатой костью.
- Глубокие кистозные дефекты — аллотрансплантаты для восстановления таранной поверхности.
- Перспективная альтернатива — васкуляризированный кортикально-периостальный трансплантат с медиального мыщелка бедренной кости.
Инфрамаллеолярная деформация (варус пяточной кости)
При варусной деформации пятки, обусловленной патологией самой пяточной кости (инфрамаллеолярный уровень), применяются корригирующие остеотомии, направленные на вальгизацию (коррекцию в вальгусное положение) заднего отдела стопы:
- Остеотомия Dwyer — клиновидная остеотомия под углом 45° к поверхности земли с удалением латерального клина. Ограничена в степени коррекции и укорачивает пятку, что может быть нежелательно у спортсменов.
- Z-образная остеотомия — позволяет более значительную вальгизацию без укорочения, с возможностью дополнительной латеральной трансляции бугра и уменьшения высоты пяточной кости при кавоварусной стопе.
Коррекция деформации проводится до или одновременно с реконструкцией связок, поскольку варусная ось заднего отдела является биомеханической причиной рецидивирующих растяжений.
Супрамаллеолярная деформация (варус дистального отдела большеберцовой кости)
При варусной деформации, обусловленной дистальным отделом большеберцовой кости (варусное отклонение суставной поверхности — увеличенный угол TAS), применяется корригирующая остеотомия для нормализации угла суставной поверхности и латерализации оси нагрузки:
- Медиальная открывающая клиновидная остеотомия — для небольших угловых коррекций.
- Купольная (dome) остеотомия — для бо́льших коррекций; особенно целесообразна, поскольку позволяет провести угловую коррекцию при сохранении конгруэнтности таранно-большеберцового сустава и без критического удлинения кости.
Послеоперационное ведение
После изолированной реконструкции связок
Голеностопный сустав иммобилизируется на 6 недель. Полная нагрузка разрешается по мере исчезновения болевого синдрома при опоре. Реабилитационная программа начинается через 2 недели и включает пассивную и активную мобилизацию голеностопного сустава, тренировку мышечной силы (акцент на малоберцовые мышцы), защиту стабилизирующей обувью при ходьбе.
В зависимости от восстановления мышечного баланса заднего отдела стопы, полужесткий ортез или тейпирование рекомендуются на 4–6 недель после снятия ботинка. Далее рекомендуется использование ортеза при ходьбе по неровной поверхности, при спортивных нагрузках высокого риска и при профессиональной деятельности на открытом воздухе.
После артроскопических методик
Сроки реабилитации зависят от методики:
- AIR без аугментации: жесткий ортез с частичной нагрузкой 3 недели, далее полужесткий ортез с полной нагрузкой 3 недели.
- AIR с синтетической аугментацией: частичная нагрузка в жестком ортезе 2 недели, далее физиотерапия без защиты с 3-й недели — наиболее быстрый протокол реабилитации.
- Эндоскопическая реконструкция: жесткий ортез 4 недели, полужесткий ортез 2 недели, частичная нагрузка 4 недели, полная — с 6-й недели.
При дополнительных вмешательствах
При сочетании с корригирующей остеотомией или фиксацией остеохондрального фрагмента — защита жестким ортезом или гипсом 6–8 недель. Возможность осевой нагрузки опеределяется характером вмешательства.
Результаты
У большинства пациентов с хронической нестабильностью после реконструкции латеральных связок отмечаются хорошие и отличные результаты при условии соблюдения анатомической позиции восстановленных связок и адекватной послеоперационной реабилитации.
Ключевые данные:
- Анатомическая репарация и реконструкция дают одинаково благоприятные результаты: высокая удовлетворённость пациентов, высокий функциональный уровень, минимальное число ревизий.
- Оценка по шкале AOFAS: 90–97 баллов (в зависимости от методики и срока наблюдения).
- Высокий показатель возврата к прежнему уровню активности (до 84% при реконструкции трансплантатом, ещё выше при репарации).
- Рецидив нестабильности достоверно ниже при оперативном лечении по сравнению с консервативным.
- Программа послеоперационной реабилитации обязательна для достижения оптимального результата.
- Артроскопические методики обеспечивают сопоставимую или превосходящую стабильность при меньшей морбидности и более быстром восстановлении.
Источники: 1. Hintermann B., Ruiz R. Foot and Ankle Instability. 2nd ed. Springer, 2021. Chapter 2: Lateral Ankle Instability. 2. Nunes G.A., Mann T.S., Guelfi M., Dalmau-Pastor M., Cordier G., Vega J. Lateral ankle instability. J Foot Ankle. 2024;18(2):134-45.