Введение
Передний импиджмент-синдром голеностопного сустава (anterior ankle impingement, AAI) - хроническое болезненное состояние, вызванное механическим ущемлением костных или мягкотканных структур в переднем отделе большеберцово-таранного сустава.
Компрессия происходит при тыльном (а иногда и подошвенном) сгибании стопы между передним краем большеберцовой кости и шейкой таранной кости.
Синдром является одной из наиболее частых причин хронической боли в переднем отделе голеностопного сустава у спортсменов.
Бессимптомные остеофиты переднего отдела обнаруживаются у 45% профессиональных футболистов и 59% танцоров, однако лишь часть из них становится клинически значимой.
Термин «footballer’s ankle» (лодыжка футболиста) был предложен McMurray в 1950-х годах для описания хронической боли и ограничения подвижности голеностопного сустава у спортсменов с передними остеофитами.
Современная классификация разделяет передний импиджмент на костную форму (остеофиты дистального отдела большеберцовой кости и/или шейки таранной кости) и мягкотканную форму (импиджмент нижним пучком передней межберцовой связки, посттравматические рубцово-воспалительные изменения, артрофиброз).
В большинстве случаев костный и мягкотканный компоненты сочетаются, что определяет необходимость комплексного подхода к диагностике и лечению.
Артроскопическая резекция является основным методом хирургического лечения с хорошими и отличными результатами в 64-100% случаев в зависимости от формы импиджмента.
Принципиально важным прогностическим фактором является наличие или отсутствие сопутствующей нестабильности голеностопного сустава и хондральных повреждений.
Этиология и классификация
Причины переднего импиджмента разделяют на две основные группы.
Костный импиджмент:
- Остеофиты переднего края дистального отдела большеберцовой кости
- Остеофиты шейки таранной кости
- Комбинация большеберцовых и таранных остеофитов (kissing osteophytes)
Мягкотканный импиджмент:
- Импиджмент нижним пучком передней межберцовой связки (ATiFL, связка Бассетта)
- Рубцово-воспалительные изменения после растяжения связок (синдром Ferkel)
- Посттравматический артрофиброз (после переломов или длительной иммобилизации)
Ключевой этиологический фактор костного импиджмента - повторная микротравматизация переднего отдела сустава.
Группы риска включают футболистов, танцоров и бегунов - все виды спорта с интенсивной нагрузкой на голеностопный сустав в крайних положениях тыльного сгибания.
Вторая частая причина - хроническая нестабильность голеностопного сустава. При латеральной нестабильности патологическая передняя трансляция таранной кости формирует специфический паттерн остеофитообразования и увеличивает контакт мягкотканных структур с суставными поверхностями.
Связь между нестабильностью и импиджментом двунаправленная: нестабильность вызывает импиджмент, а формирующиеся остеофиты могут частично компенсировать нестабильность, ограничивая патологическую трансляцию таранной кости.
Для мягкотканного импиджмента наиболее частой причиной являются последствия инверсионной травмы голеностопного сустава. По данным Ferkel et al., до 3% пациентов после растяжения связок голеностопного сустава развивают хронический мягкотканный импиджмент переднего отдела.
Костный импиджмент
Патогенез образования остеофитов
Остеофиты формируются по переднему краю дистального отдела большеберцовой кости и/или шейки таранной кости. Понимание патогенеза прошло через несколько этапов.
Первая гипотеза (тракционная) предполагала, что повторяющееся подошвенное сгибание создаёт тракцию капсулярно-связочного аппарата в месте его прикрепления к переднему краю большеберцовой кости, запуская реактивное костеобразование.
Эта гипотеза была опровергнута: анатомические исследования показали, что капсула прикрепляется не по линии формирования остеофитов, а значительно проксимальнее. Остеофиты располагаются на внутрисуставной поверхности, покрытой хрящом, а не в зоне прикрепления капсулы.
Вторая гипотеза (импакционная) связывала образование остеофитов с прямым контактом передних краёв большеберцовой и таранной костей при форсированном тыльном сгибании. Биомеханические исследования также опровергли это предположение: при максимальном тыльном сгибании контакт суставных поверхностей смещается кзади, а не концентрируется на переднем крае.
Современное понимание: остеофиты являются результатом повторной микротравматизации переднего отдела сустава. Хронические импакционные нагрузки на передний край суставных поверхностей при спортивной активности повреждают хрящ и субхондральную кость, запуская процесс реактивного костеобразования.
Выделяют два морфологических типа остеофитов в зависимости от этиологии.
Первый тип - остеофит формы «клюва попугая» (parrot beak). Протяжённый остеофит вдоль всего переднего края большеберцовой кости, формирующийся вторично на фоне хронической нестабильности голеностопного сустава.
Функционально этот остеофит выполняет роль костного ограничителя передней трансляции таранной кости - компенсаторный механизм в ответ на недостаточность связочного аппарата. Выявление остеофита данного типа указывает на сопутствующую латеральную нестабильность, которую необходимо учитывать при планировании хирургического лечения.
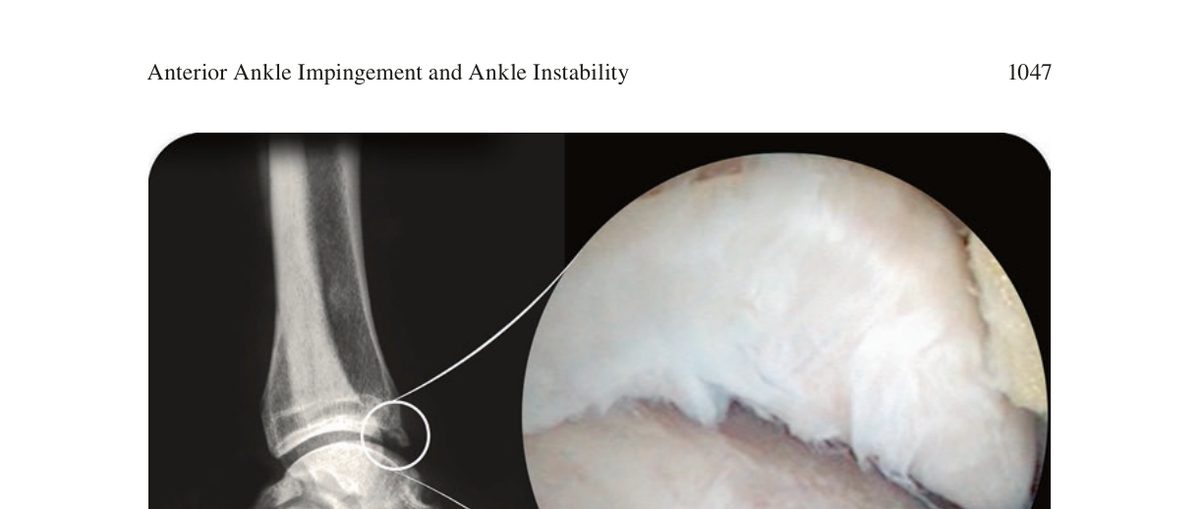
Рис. 1. Рентгенологическая и артроскопическая картина переднего остеофита большеберцовой кости, связанного с хронической нестабильностью голеностопного сустава. Остеофит формы «клюва попугая» (parrot beak) по всему переднему краю большеберцовой кости. Адаптировано из Wagner, 2022
Второй тип - «горообразный» (mountainous) остеофит. Локализуется в центральной или медиальной зоне переднего отдела, формируется вследствие повторной микротравмы без существенной нестабильности.
Часто сопровождается зеркальным остеофитом на шейке таранной кости (так называемые «целующиеся» остеофиты). Характерен для футболистов и танцоров с интенсивными осевыми и импакционными нагрузками.
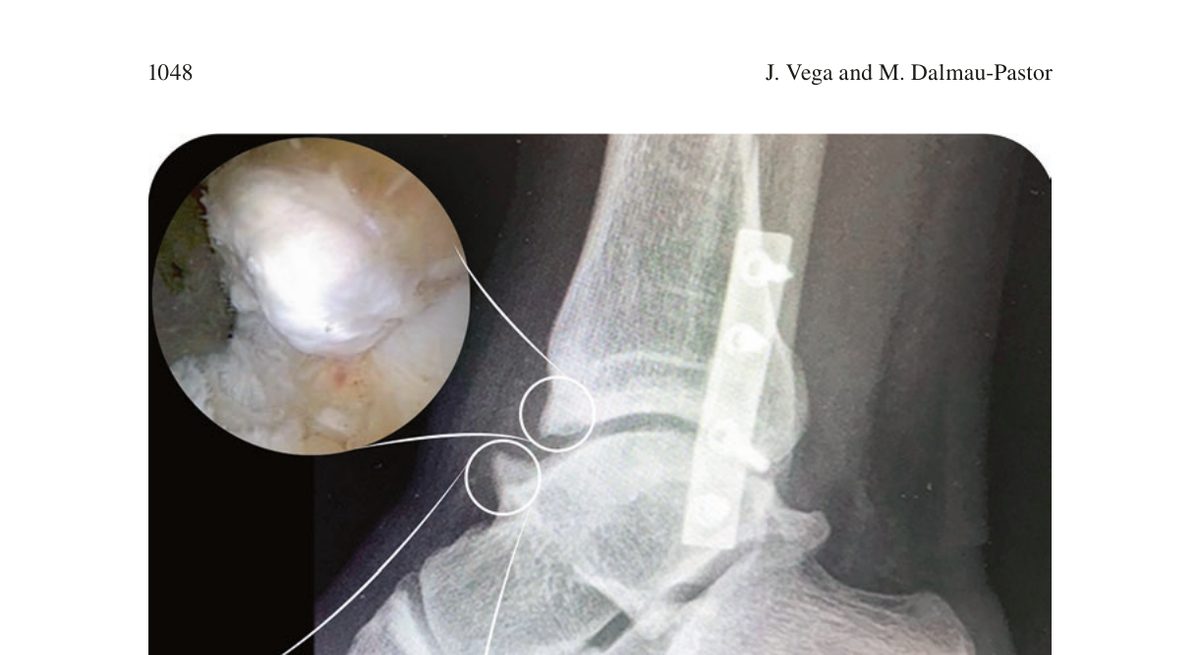
Рис. 2. Рентгенологическая и артроскопическая картина остеофитов большеберцовой кости и шейки таранной кости вследствие повторной микротравмы. «Горообразная» форма остеофитов в центральной зоне переднего отдела. Адаптировано из Wagner, 2022
Клиническая картина
Пациенты предъявляют жалобы на хроническую механическую боль по передней суставной линии голеностопного сустава.
Боль усиливается при тыльном сгибании и провоцируется бегом, приседаниями, ходьбой по наклонной поверхности вверх, подъёмом по лестнице.
Характерно ощущение «блока» или механического препятствия при движениях.
Ограничение тыльного сгибания - вариабельный признак. У части пациентов дорсифлексия существенно снижена, у других - остаётся в пределах нормы, несмотря на крупные остеофиты.
В ряде случаев отмечается также ограничение подошвенного сгибания при крупных таранных остеофитах.
Нередко пациенты отмечают периодический отёк по передней поверхности сустава после физической активности. Симптомы нарастают постепенно: на ранних стадиях боль возникает только при интенсивных нагрузках, затем начинает беспокоить при повседневной активности.
При осмотре может определяться припухлость по передней суставной линии. Пальпация выявляет локальную болезненность в проекции переднего отдела сустава.
Провокационный тест - пассивное форсированное тыльное сгибание стопы с осевой компрессией - воспроизводит типичную боль пациента. Тест Molloy-Bendall: одной рукой хирург фиксирует пятку, другой производит тыльное сгибание стопы, пальпируя переднюю суставную линию большим пальцем. Появление боли и крепитации подтверждает диагноз.
Обязательна оценка стабильности голеностопного сустава. При наличии переднего «выдвижного ящика» или положительного теста наклона таранной кости следует подозревать нестабильность как первопричину остеофитообразования.
Диагностика
Рентгенография в боковой проекции - первый шаг визуализации. Остеофиты переднего края большеберцовой кости хорошо видны на стандартных боковых снимках.
Для выявления остеофитов шейки таранной кости рекомендована боковая проекция с наружной ротацией голени 15 градусов (косая проекция AMI). Остеофиты в медиальной зоне могут быть полностью замаскированы при стандартной проекции и видны только на косых снимках.
Рентгенография также позволяет оценить ширину суставной щели и выявить признаки остеоартроза, что влияет на прогноз хирургического лечения.
КТ позволяет точно определить размеры, форму и локализацию остеофитов, оценить состояние суставных поверхностей и спланировать объём артроскопической резекции.
КТ особенно полезна при крупных или множественных остеофитах для определения границ резекции, выявления сопутствующих свободных тел и оценки архитектуры субхондральной кости.
МРТ информативна для оценки мягкотканного компонента: синовита, хрящевых повреждений, сопутствующей патологии связочного аппарата.
При подозрении на сочетание костного и мягкотканного импиджмента или при планировании хирургического вмешательства МРТ является обязательным исследованием.
МРТ также позволяет выявить отёк костного мозга в переднем отделе большеберцовой или таранной кости, свидетельствующий об активном импакционном повреждении.
Оценка состояния суставного хряща на МРТ имеет прогностическое значение: при выраженной хондропатии результаты хирургического лечения ухудшаются.
Диагностическая инъекция местного анестетика в передний отдел сустава под контролем УЗИ может подтвердить внутрисуставной источник боли в сомнительных случаях.
Лечение
Консервативное лечение включает НПВС, инъекции кортикостероидов в передний карман сустава, физиотерапию и модификацию активности.
В острых и ранних случаях консервативная терапия может обеспечить временное облегчение симптомов.
При длительно существующем костном импиджменте с крупными остеофитами консервативные методы, как правило, не приносят стойкого результата и являются лишь паллиативной мерой.
Хирургическое лечение - артроскопическая резекция остеофитов стандартным передним доступом (антеромедиальный и антеролатеральный порталы). Результаты: 64-88% хороших и отличных исходов по данным систематических обзоров.
Принципиальные хирургические аспекты:
- Если остеофит сформировался вторично на фоне хронической нестабильности, одновременно должна быть выполнена стабилизирующая операция (восстановление связочного аппарата). Изолированная резекция остеофита без устранения нестабильности не решает проблему и приводит к быстрому рецидиву
- Полная резекция остеофита до нормального контура кости важна для предотвращения раннего симптоматического рецидива
- Интраоперационная флюороскопия помогает контролировать полноту резекции
- При наличии «целующихся» остеофитов необходима резекция как большеберцового, так и таранного компонента
Частота рецидива остеофитов составляет 66-100% при продолжении прежней спортивной активности. Однако рецидив остеофита не тождественен рецидиву симптомов - многие пациенты остаются бессимптомными при наличии рентгенологически подтверждённого рецидива.
При наличии дегенеративных изменений суставного хряща результаты артроскопической резекции уступают таковым в суставах без хондральной патологии. Степень хрящевого повреждения является наиболее значимым прогностическим фактором.
Пациентов с сопутствующим остеоартрозом следует предупреждать о менее предсказуемых результатах.
Мягкотканный импиджмент
Импиджмент нижним пучком ATiFL (связка Бассетта)
Нижний пучок передней межберцовой связки (accessory anterior tibiofibular ligament, ATiFL, или связка Бассетта) - отдельный пучок, расположенный дистальнее основного тела AITFL. Впервые описан Bassett et al. в 1990 году как причина переднелатерального импиджмента.
ATiFL контактирует с переднелатеральным краем таранной кости в норме - это постоянная анатомическая находка.
Контакт становится патологическим при хронической нестабильности голеностопного сустава: увеличенная передняя трансляция таранной кости приводит к избыточному трению ATiFL о переднелатеральную поверхность блока таранной кости.
Результат - хондральное повреждение в зоне контакта и формирование характерного отпечатка (импрессии) на переднелатеральном крае таранной кости.
Артроскопически выявляется утолщённый фиброзный тяж ATiFL и зона хондромаляции на прилежащей поверхности таранной кости.
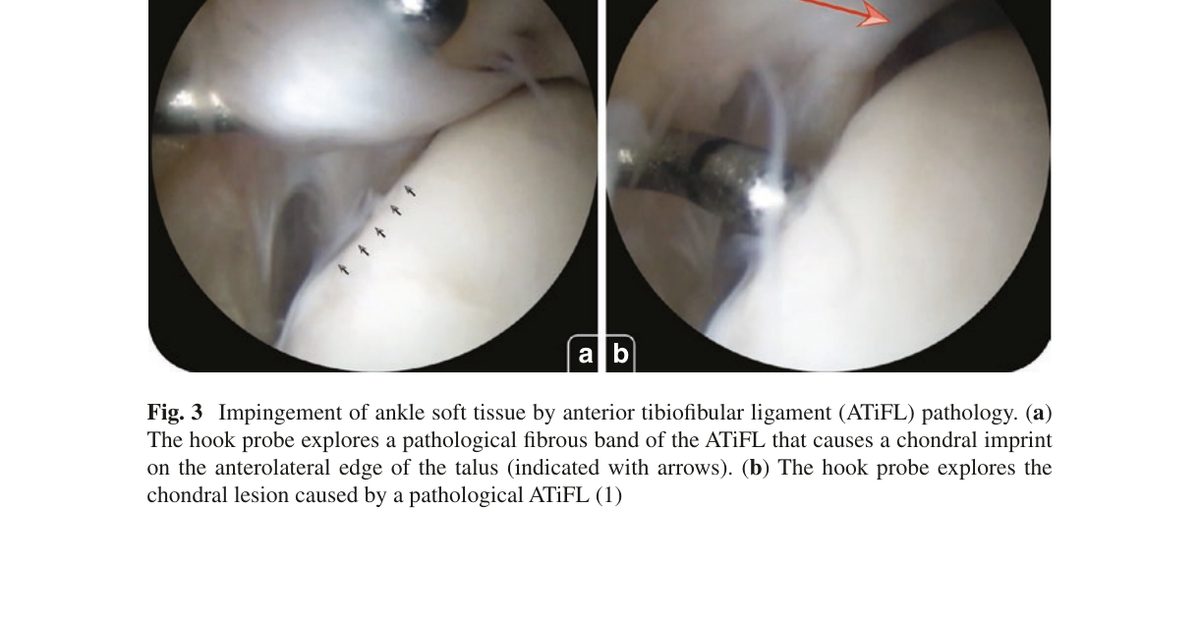
Рис. 3. Артроскопическая картина импиджмента нижним пучком передней межберцовой связки (ATiFL, связка Бассетта): (a) зонд исследует патологический фиброзный тяж ATiFL, вызывающий хрящевой отпечаток на переднелатеральном крае таранной кости (стрелки); (b) хрящевое повреждение, вызванное патологическим ATiFL. Адаптировано из Wagner, 2022
При выявлении импиджмента ATiFL обязательна оценка латеральной стабильности голеностопного сустава. Лечебная тактика определяется наличием нестабильности:
- При наличии латеральной нестабильности и нормальном виде ATiFL - выполняется только стабилизация голеностопного сустава. Устранение нестабильности автоматически уменьшает избыточный контакт связки с таранной костью, и резекция ATiFL не требуется
- При патологически изменённой ATiFL (утолщение, фиброз, гипертрофия) без устранимой нестабильности - артроскопический дебридмент патологической ткани, при необходимости парциальная или полная резекция нижнего пучка ATiFL
- При сочетании нестабильности и патологической ATiFL - стабилизация с одномоментным дебридментом
- Консервативное лечение (НПВС, инъекции, физиотерапия) является первой линией терапии; хирургическое вмешательство показано при неэффективности консервативных мер в течение 3-6 месяцев
Импиджмент после растяжения связок (синдром Ferkel)
После инверсионной травмы голеностопного сустава повреждение переднелатеральной капсулы и латеральных связок запускает воспалительный процесс.
Последовательность событий: травма - кровоизлияние - воспаление - синовит - грануляционная ткань - фиброз - формирование плотной рубцовой ткани в латеральном кармане сустава.
Патологическая рубцово-воспалительная ткань ущемляется между суставными поверхностями при движениях, поддерживая хроническую боль.
Состояние было впервые систематизировано Ferkel et al. в 1991 году на серии из 31 пациента с артроскопически подтверждённым переднелатеральным импиджментом.
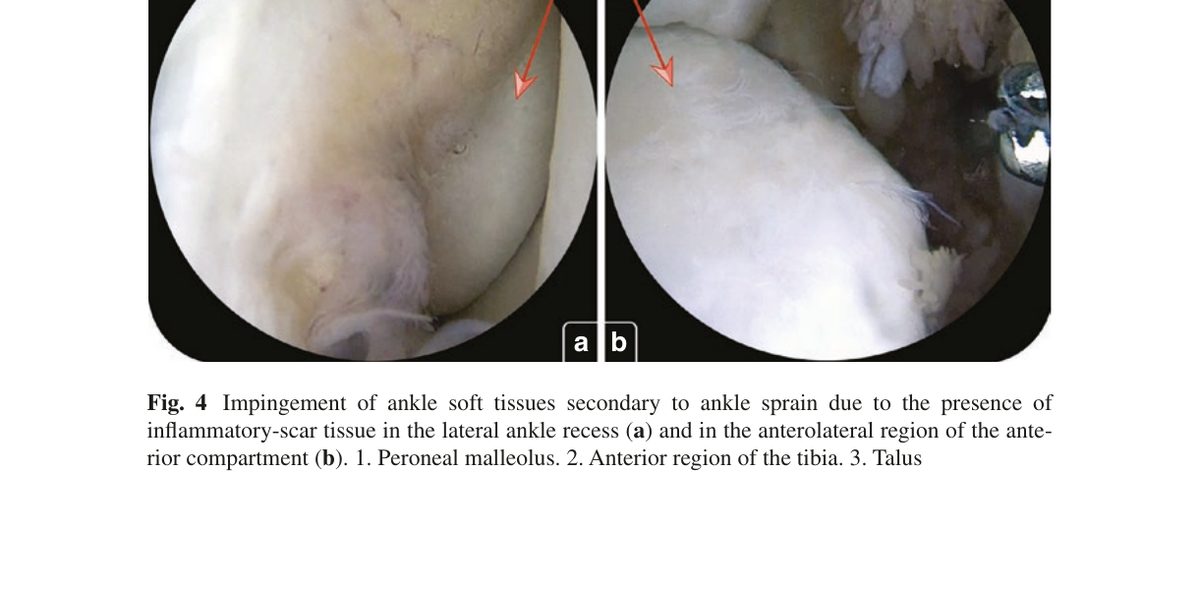
Рис. 4. Артроскопическая картина мягкотканного импиджмента после растяжения связок: (a) воспалительно-рубцовая ткань в латеральном кармане; (b) переднелатеральная область переднего компартмента. 1 - малоберцовая кость, 2 - передний край большеберцовой кости, 3 - таранная кость. Адаптировано из Wagner, 2022
Клинически синдром проявляется хронической переднелатеральной болью, ощущением нестабильности и рецидивирующими растяжениями. Это наиболее частая форма мягкотканного переднего импиджмента.
В анамнезе - инверсионная травма голеностопного сустава с неполным восстановлением. Характерно сохранение боли и отёка значительно дольше ожидаемого периода реабилитации после растяжения связок.
Пациенты указывают на боль при пальпации переднелатерального кармана сустава и болезненность при форсированном подошвенном сгибании с инверсией.
МРТ выявляет мягкотканное образование в латеральном кармане сустава: гипоинтенсивное на T1-взвешенных изображениях, гипо- или изоинтенсивное на T2.
Чувствительность стандартной МРТ варьирует в широких пределах - от 39 до 100%, специфичность от 50 до 100%. Значительный разброс обусловлен различиями в протоколах и критериях диагностики.
МРТ-артрография существенно превосходит стандартную МРТ: чувствительность 96%, специфичность 97%, отрицательная прогностическая ценность 100%. При отрицательном результате МРТ-артрографии мягкотканный импиджмент практически исключён.
МРТ-артрография является исследованием выбора при подозрении на данную форму импиджмента.
Лечение - артроскопический дебридмент патологической ткани. Результаты: 74-100% хороших и отличных исходов.
Сочетание дебридмента с восстановлением связочного аппарата (при наличии нестабильности) предотвращает рецидив.
При изолированном дебридменте без коррекции нестабильности частота рецидива достигает 26%.
Оценка стабильности голеностопного сустава перед артроскопией обязательна: выявленная нестабильность должна быть устранена в ходе того же вмешательства.
Посттравматический артрофиброз
После переломов голеностопного сустава или длительной иммобилизации развивается воспалительный каскад с формированием избыточной фиброзной ткани.
Частота синовита и артрофиброза в этой группе пациентов составляет 73%.
По данным артроскопических исследований, у 100% симптоматических пациентов после перелома голеностопного сустава выявляются признаки артрофиброза - фиброзные тяжи, спайки, утолщение синовиальной оболочки.
Пациенты описывают «ощущение заполненности сустава» или стойкую тугоподвижность, не поддающуюся стандартной реабилитации.
Фиброзные тяжи в переднем компартменте механически ограничивают движения и вызывают боль при попытке полного объёма тыльного или подошвенного сгибания.
Жалобы часто возникают через несколько месяцев после перелома, когда ожидаемого восстановления подвижности не происходит, несмотря на адекватную физиотерапию.
Отсутствие прогресса в реабилитации после 3-4 месяцев является показанием к МРТ и решению вопроса об артроскопии.
Лечение - артроскопическая резекция фиброзных тяжей и спаек. Результаты: отличный эффект в отношении болевого синдрома и ощущения скованности.
Однако объём движений после операции может не восстановиться полностью. Степень улучшения амплитуды движений менее предсказуема, чем регресс болевого синдрома.
Пациентов следует информировать о реалистичных ожиданиях: уменьшение боли более вероятно, чем полное восстановление подвижности.
Послеоперационная реабилитация с ранней мобилизацией критически важна для предотвращения повторного формирования спаек.
Дифференциальная диагностика
Дифференциальную диагностику переднего импиджмент-синдрома проводят со следующими состояниями:
- Остеоартроз голеностопного сустава - диффузное сужение суставной щели, множественные остеофиты, диффузная хондропатия. При выраженном артрозе импиджмент является лишь компонентом более обширного дегенеративного процесса
- Остеохондральные повреждения блока таранной кости - боль при осевой нагрузке, часто в медиальном отделе, МРТ-верификация
- Повреждения синдесмоза - боль в области межберцового промежутка, положительный squeeze-тест и тест наружной ротации
- Стресс-переломы дистального отдела большеберцовой кости или таранной кости - прогрессирующая боль при нагрузке, отёк костного мозга на МРТ
- Тендинопатия передней большеберцовой мышцы - боль по ходу сухожилия, провокация при сопротивлении тыльному сгибанию
- Невропатия глубокого малоберцового нерва - парестезии в первом межпальцевом промежутке, положительный симптом Тинеля
- Ганглионарные кисты переднего отдела - пальпируемое образование, УЗИ-верификация
Ключевую роль в дифференциальной диагностике играет сочетание клинических данных, провокационных тестов и данных МРТ.
Диагностическая инъекция местного анестетика в передний отдел сустава под контролем УЗИ помогает подтвердить внутрисуставной источник боли в сомнительных случаях.
Существенное уменьшение или полное исчезновение боли после инъекции подтверждает диагноз и отличает импиджмент от внесуставных причин болевого синдрома.
Результаты и прогноз
Результаты артроскопического лечения переднего импиджмента зависят от формы патологии, наличия сопутствующих повреждений и адекватности коррекции причинных факторов.
Костный импиджмент: 64-88% хороших и отличных результатов по данным систематических обзоров (Zwiers et al., 2012; Ross et al., 2017). Главные факторы, ухудшающие прогноз - сопутствующая хондропатия и неустранённая нестабильность голеностопного сустава.
Рецидив остеофитообразования наблюдается в 66-100% случаев при продолжении прежней спортивной активности, но далеко не всегда сопровождается возвратом симптоматики. Рентгенологический рецидив и клинический рецидив - разные понятия, и наличие остеофита на контрольных снимках не является показанием к ревизионной операции при отсутствии симптомов.
Мягкотканный импиджмент после растяжения связок: 74-100% хороших и отличных результатов при адекватном дебридменте. Одномоментное восстановление связочного аппарата при нестабильности существенно снижает частоту рецидивов по сравнению с изолированным дебридментом.
Импиджмент ATiFL: результаты лечения тесно связаны с коррекцией сопутствующей нестабильности. Без устранения передней лакситности патологический контакт связки с таранной костью сохраняется и симптомы рецидивируют.
Посттравматический артрофиброз: отличный эффект артроскопической резекции в отношении болевого синдрома. Восстановление полной амплитуды движений менее предсказуемо и зависит от давности иммобилизации и степени фиброзных изменений.
Общий принцип: при планировании артроскопического лечения переднего импиджмента обязательна комплексная оценка стабильности голеностопного сустава и состояния суставного хряща.
Лечение импиджмента без устранения причинных факторов (нестабильность, хондропатия) закономерно снижает долгосрочную эффективность вмешательства. Артроскопия при переднем импиджменте - не изолированная процедура, а элемент комплексного подхода к патологии голеностопного сустава.
Источники
- Vega J, Dalmau-Pastor M. Anterior Ankle Impingement and Ankle Instability. In: Wagner Hitschfeld E, et al. Foot and Ankle Disorders. Springer; 2022:1045-1065.
- Tol JL, van Dijk CN. Anterior ankle impingement. Foot Ankle Clin. 2006;11(2):297-310.
- Ross KA et al. Arthroscopic treatment of anterior ankle impingement. Foot Ankle Surg. 2017;23(1):1-8.
- LiMarzi GM et al. Imaging manifestations of ankle impingement syndromes. Radiol Clin North Am. 2018;56(6):893-916.
- Ferkel RD et al. Arthroscopic treatment of anterolateral impingement of the ankle. Am J Sports Med. 1991;19(5):440-6.
- Berman Z et al. Ankle impingement syndromes: an imaging review. Br J Radiol. 2017;90(1070):20160735.
- Lavery KP et al. Ankle impingement. J Orthop Surg Res. 2016;11(1):97.
- Robinson P. Impingement syndromes of the ankle. Eur Radiol. 2007;17(12):3056-65.
- van Dijk CN. Anterior and posterior ankle impingement. Foot Ankle Clin. 2006;11(3):663-83.
- Zwiers R et al. Arthroscopic treatment for anterior ankle impingement: a systematic review. Knee Surg Sports Traumatol Arthrosc. 2012;20:322-332.
Читайте также: