Введение
Переломы лодыжек (malleolar fractures) составляют около 9% всех переломов скелета и являются наиболее частым внутрисуставным переломом нагружаемого сустава у взрослых. Ежегодная частота варьирует от 100 до 187 на 100 000 населения в странах Европы и Северной Америки (Rammelt et al., 2019; Arrondo, Segura, 2022).
Два пика заболеваемости: молодые мужчины (спортивная и высокоэнергетическая травма) и женщины старше 50 лет (низкоэнергетический механизм на фоне остеопороза). Изолированные переломы одной лодыжки составляют две трети случаев, бималлеолярные — около 25%, трималлеолярные — 5-10%.
Социальная значимость определяется длительной потерей трудоспособности (6-16 недель), необходимостью оперативного лечения в 40-60% случаев и высоким риском посттравматического артроза. По данным Salzman et al., до 78% случаев конечной стадии артроза голеностопного сустава (пациенты, обратившиеся для артродеза или эндопротезирования) имеют травматическое происхождение. Даже минимальное смещение таранной кости (1 мм латерально) уменьшает площадь тибиоталарного контакта на 42% (Ramsey, Hamilton, 1976), что объясняет высокие требования к точности репозиции.
Межберцовый синдесмоз повреждается в 20-45% всех оперированных переломов лодыжек. Долгосрочные результаты вызывают обоснованную настороженность: до трети пациентов имеют клинические признаки и до 97% — рентгенологические признаки посттравматического артроза через 10-21 год после травмы.
Анатомия и биомеханика
Костная архитектура вилки
Голеностопный сустав — нерегулярный трёхкомпонентный сустав, образованный суставными поверхностями дистальной большеберцовой и малоберцовой костей (тибиофибулярная вилка, ankle mortise), соединёнными синдесмотическим комплексом, и блоком таранной кости (Rammelt et al., 2019).
Блок таранной кости асимметричен и по форме напоминает трапецию: шире спереди, уже сзади, с более крутым латеральным скатом. Эта геометрия обеспечивает трёхмерное движение малоберцовой кости относительно большеберцовой при движении в голеностопном сставе и тесную сопряжённость движений с подтаранным и суставом Шопара.
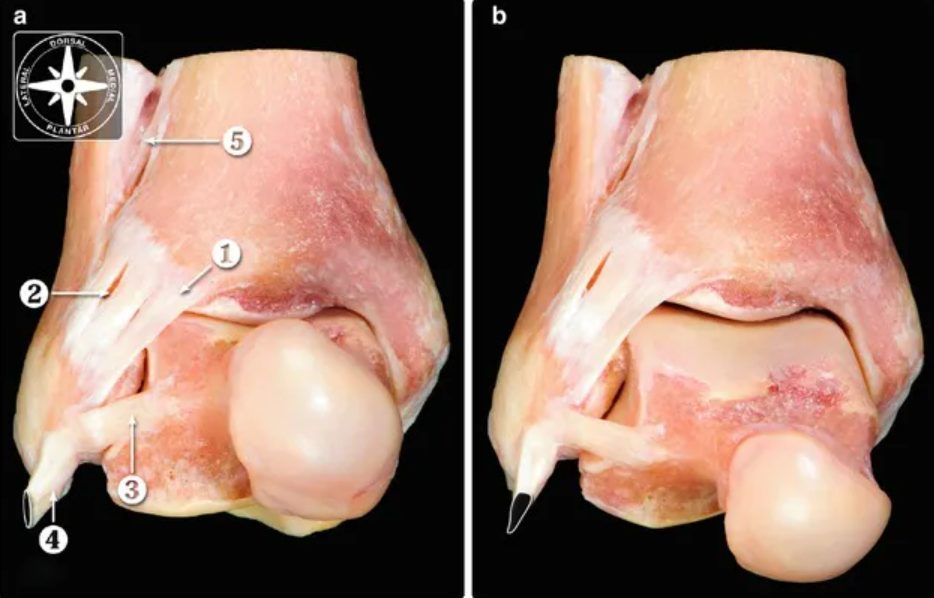
Рис. 1. Анатомия голеностопного сустава (вид спереди)
Медиальная лодыжка состоит из более крупного переднего (anterior colliculus) и меньшего заднего бугорков (posterior colliculus), разделённых межбугорковой бороздой (intracollicular groove). Сухожилие задней большеберцовой мышцы непосредственно прилежит к заднему бугорку — хирургически значимая деталь при фиксации переломов медиальной лодыжки.
Латеральная лодыжка — дистальный конец малоберцовой кости, расположенный на 10-15 мм дистальнее и кзади от медиальной. Ретромаллеолярная борозда дистального отдела малоберцовой кости удерживает сухожилия малоберцовых мышц; она может быть мелкой или отсутствовать у значительной части пациентов.
“Задняя лодыжка” (posterior malleolus) — задний край суставной поверхности большеберцовой кости (пилона), место прикрепление задней нижней боьшеберцово-малоберцовой связки (PITFL, она же задняя порция синдесмоза), которая называется фрагментом Фолькмана (Volkmann). Передний бугорок пилона — tubercule de Chaput (Tillaux-Chaput) — точка прикрепления передней нижней большеберцово-малоберцовой связки (AITFL). Костный отрыв переднего бугорка малоберцовой кости называют фрагментом Wagstaffe.
Малоберцовая вырезка (incisura fibularis) большеберцовой кости — желобок на латеральной поверхности дистального метаэпифиза, в котором вращается малоберцовая кость. Восстановление нормальной морфологии вырезки при переломах задней лодыжки обеспечивает адекватное «вписывание» малоберцовой кости и стабильность синдесмоза (Bartonicek, Rammelt, 2015).
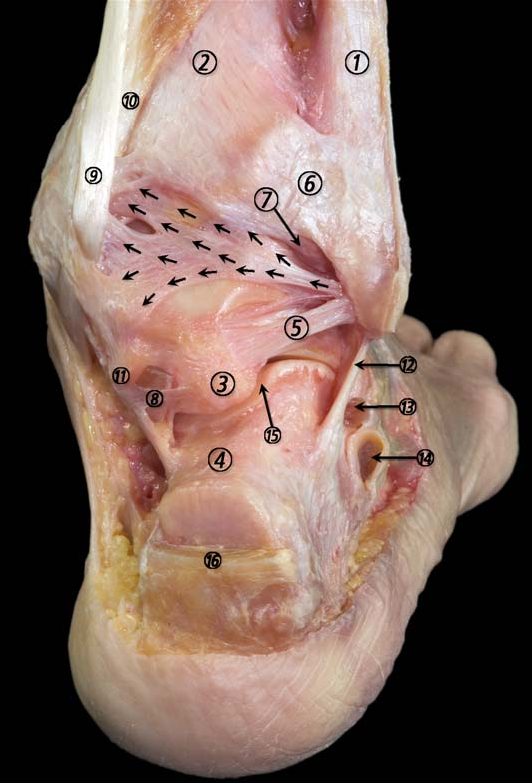
Рис. 2. Задний вид голеностопного и подтаранного суставов
Связочный аппарат
Латеральный связочный комплекс: передняя таранно-малоберцовая (ATFL), пяточно-малоберцовая (CFL) и задняя таранно-малоберцовая (PTFL) связки.
Дельтовидная связка (медиальный комплекс) имеет два слоя:
- поверхностный (большеберцово-ладьевидная, большеберцово-пяточная, большеберцово-рессорная (tibio-spring) задняя поверхностная большеберцово-таранная порции) — противостоит вальгусу и наружной ротации в периталарных суставах (подтаранном, тарано-ладьевидном и частично голеностопном суставе);
- глубокий (передняя и задняя большеберцово-таранные порции) — основной ограничитель латерального смещения таранной кости, а также обеспечивает медиальную стабильность голеностопного сустава. Повреждение глубокого слоя функционально эквивалентно перелому медиальной лодыжки и классифицируется как нестабильный перелом.
Межберцовый синдесмоз состоит из четырёх компонентов:
- передняя нижняя большеберцово-малоберцовая связка (AITFL) — наибольший вклад в общую стабильность и, при этом, самая высокая частота повреждений;
- задняя нижняя большеберцово-малоберцвая связка (PITFL) — обеспечивает до 42% прочности синдесмоза, часто отрывается с костным фрагментом (задняя лодыжка / Volkmann);
- межкостная связка (interosseous ligament, IOL) — наиболее прочная по площади прикрепления;
- поперечная связка (transverse ligament) — нижняя порция PITFL (аналогична связке Бассета и имеет большое значение для ортопедических патологий).Из практики автораструктуру и особенности повреждений связок мы рассматриваем в главах латеральная нестабильность и нестабильность синдесмоза.
Биомеханика и «кольцо стабильности»
Костная конгруэнтность обеспечивает значительную первиную (костную) стабильность сустава. Через эпифиз большеберцовой кости передаётся примерно 83% осевой нагрузки, через латеральный контакт с малоберцовой костью — до 17%. Нарушение длины и ротации малоберцовой кости критически влияет на распределение контактного давления.
Голеностопный сустав функционирует как кольцо стабильности (ring concept): медиальная лодыжка / дельтовидная связка — синдесмоз — латеральная лодыжка / латеральные связки — задний край пилона. Как и при переломах таза, повреждение кольца в одной точке обычно сопровождается повреждением в другой. Этот принцип объясняет, почему изолированный перелом наружной лодыжки может сочетаться с повреждением дельтовидной связки (двухлодыжечный эквивалент), и определяет логику классификации.
Переломы переднего бугорка (Tillaux-Chaput) и заднего края (Volkmann), а также костные отрывы малоберцовой кости (Wagstaffe) расширяют трехлодыжечный паттерн до четырехлодыжечного перелома (Rammelt et al., 2020).
Классификация
Danis-Weber
Простая и наиболее воспроизводимая классификация, основанная на уровне перелома малоберцовой кости относительно синдесмоза:
| Тип | Уровень перелома | Синдесмоз | Механизм (Lauge-Hansen) | Прогноз |
|---|---|---|---|---|
| A | Инфрасиндесмозный | Интактен | Супинация-аддукция | Благоприятный |
| B | Трансиндесмозный | Может быть повреждён | Супинация-наружная ротация / Пронация-абдукция | Зависит от стабильности |
| C | Супрасиндесмозный | Повреждён (облигатно) | Пронация-наружная ротация | Требует хирургии |
Межнаблюдательная воспроизводимость: kappa 0.67-0.73 — наилучшая среди трёх классификаций (Leow et al., 2023). Ограничение: не учитывает медиальные и задние структуры, не определяет стабильность при Weber B (кроме типа C).
Рис. 3. Классификация переломов лодыжек по Danis-Weber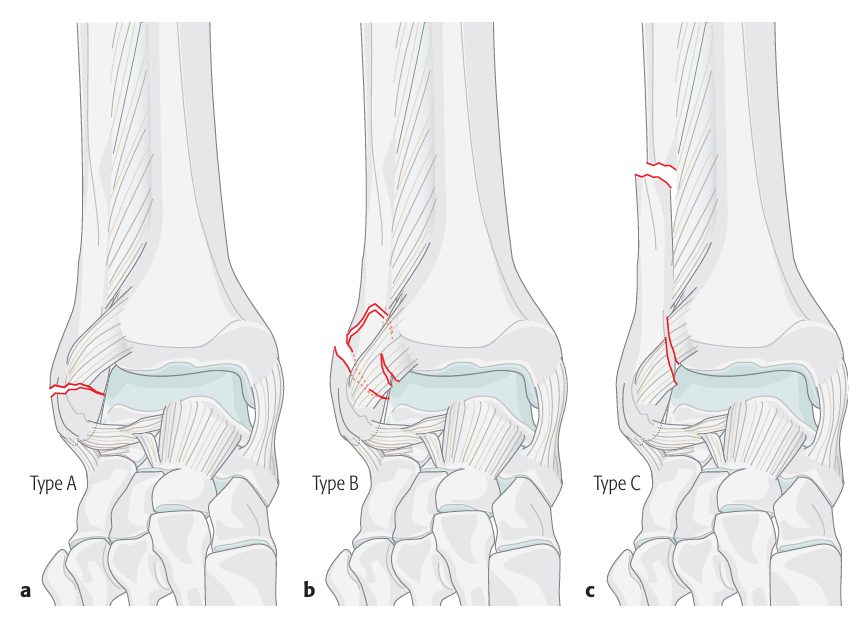
AO/OTA (44A / 44B / 44C)
Расширенная версия Weber с иерархическими подгруппами:
| Группа | Подгруппа .1 | Подгруппа .2 | Подгруппа .3 |
|---|---|---|---|
| 44A (инфрасиндесмозные) | Изолированный латеральный | + медиальный | + задний |
| 44B (трансиндесмозные) | Изолированный латеральный | + медиальный (бималлеолярный) | + задний (трималлеолярный) |
| 44C (супрасиндесмозные) | Простой диафизарный | Оскольчатый | Проксимальный (Maisonneuve) |
Итого 27 подгрупп с учётом дополнительных уровней. Воспроизводимость: kappa 0.28-0.49 — самая низкая, но наиболее полная для описания паттерна и научных регистров (Luiz Eduardo P et al., 2018).
Lauge-Hansen
Классификация по механизму травмы. Первое слово — положение стопы, второе — направление деформирующей силы:
Супинация-аддукция (SA, 10-20%):
- Стадия I — поперечный перелом наружной лодыжки ниже синдесмоза или разрыв латеральных связок
- Стадия II — вертикальный перелом медиальной лодыжки
- (Стадия III) — импакция медиального плафона (partial pilon)
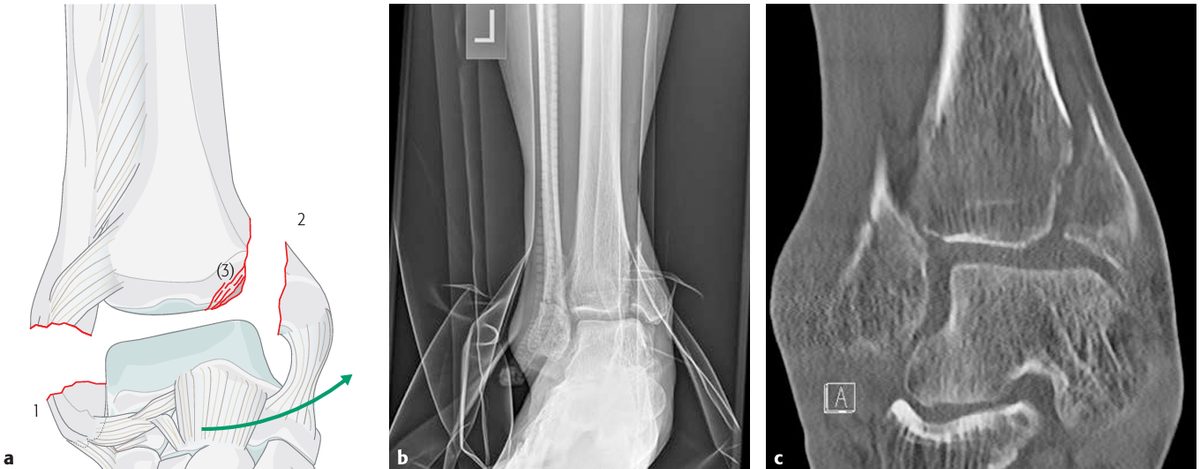
Рис. 4. Механизм супинации-аддукции (SA) по Lauge-Hansen, стадии I–III
Супинация-наружная ротация (SE, 40-75% — самый частый тип):
- Стадия I — разрыв AITFL или отрыв Tillaux-Chaput / Wagstaffe
- Стадия II — косой/спиральный перелом малоберцовой на уровне синдесмоза (Weber B)
- Стадия III — разрыв PITFL или перелом задней лодыжки (Volkmann)
- Стадия IV — поперечный перелом медиальной лодыжки или разрыв дельтовидной связки
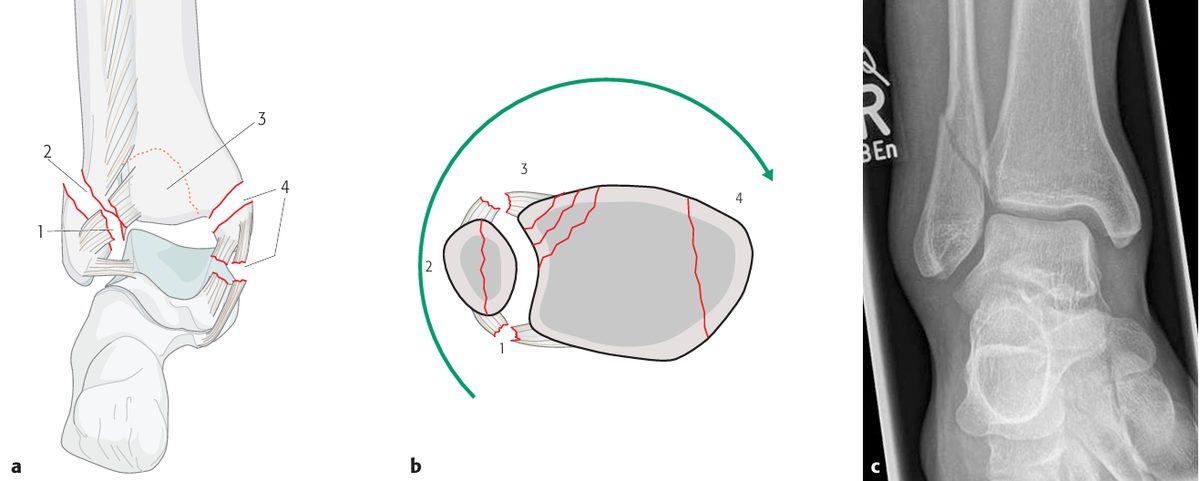
Рис. 5. Механизм супинации-наружной ротации (SE) по Lauge-Hansen, стадии I–IV
Пронация-абдукция (PA, 5-20%):
- Стадия I — перелом медиальной лодыжки или разрыв дельтовидной связки
- Стадия II — разрыв/отрыв передней и задней порций синдесмоза
- Стадия III — оскольчатый перелом малоберцовой на уровне/выше синдесмоза (с латеральной коминуцией)
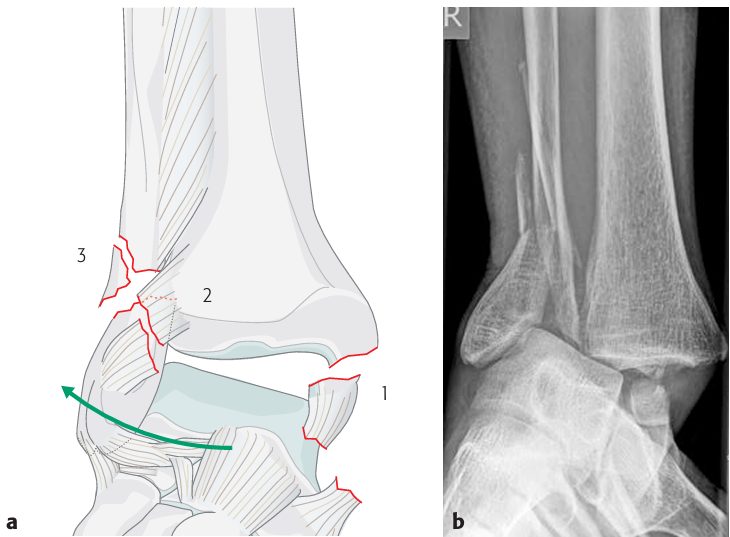
Рис. 6. Механизм пронации-абдукции (PA) по Lauge-Hansen, стадии I–III
Пронация-наружная ротация (PE, 7-19%):
- Стадия I — перелом медиальной лодыжки или разрыв дельтовидной связки
- Стадия II — разрыв AITFL
- Стадия III — супрасиндесмозный перелом малоберцовой (Weber C)
- Стадия IV — разрыв PITFL или перелом задней лодыжки
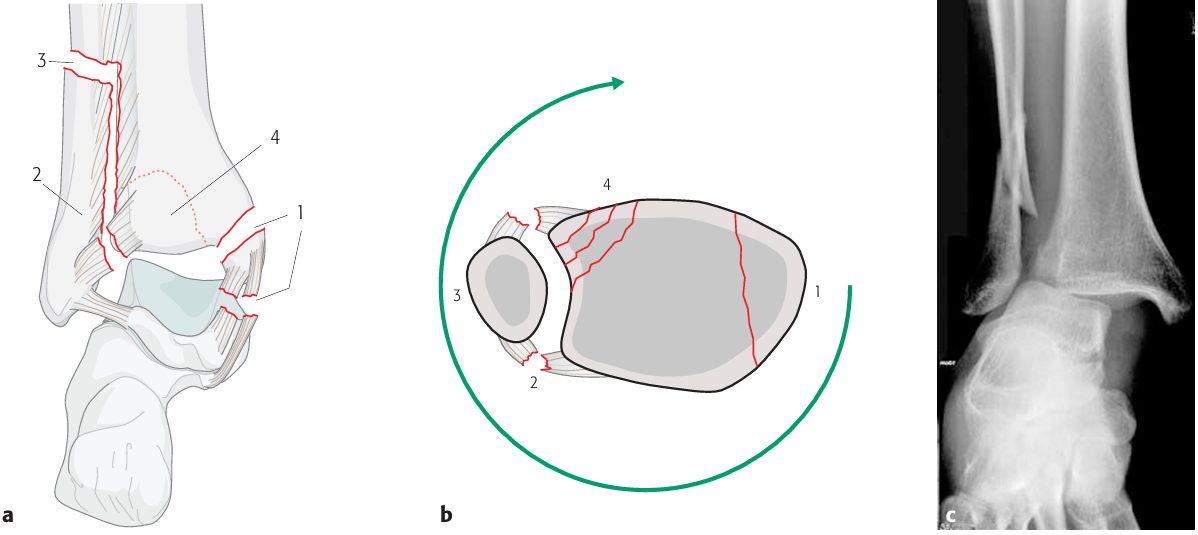
Рис. 7. Механизм пронации-наружной ротации (PE) по Lauge-Hansen, стадии I–IV
Особый вариант PE — перелом Maisonneuve: медиальное повреждение (стадия I), разрыв синдесмоза и межкостной мембраны (стадия II), высокий диафизарный или субкапитальный перелом малоберцовой (стадия III), задняя лодыжка в 80% случаев на КТ (стадия IV).
Межнаблюдательная воспроизводимость: kappa 0.38-0.50. В 5-53% случаев паттерн повреждений не соответствует стадиям Lauge-Hansen.
Сравнительная таблица общих классификаций переломов лодыжек
| Параметр | Weber | AO/OTA | Lauge-Hansen |
|---|---|---|---|
| Основа | Уровень перелома малоберцовой | Уровень + медиальная/задняя | Механизм травмы |
| Воспроизводимость (kappa) | 0.67-0.73 | 0.28-0.49 | 0.38-0.50 |
| Категорий | 3 | 27 подгрупп | 4 типа, 13 стадий |
| Лучшее применение | Коммуникация, первичная тактика | Научные работы, регистры | Понимание паттерна повреждений |
Классификация переломов медиальной лодыжки
По Boszczyk et al. (модификация Pankovich и Shivaram), описанная у Rammelt:
- Тип A — отрыв дельтовидной связки (avulsion)
- Тип B — перелом переднего бугорка (anterior colliculus)
- Тип C — перелом заднего бугорка (posterior colliculus)
- Тип D — супраколликулярный (выше обоих бугорков)
По ориентации (Herscovici) — определяет выбор фиксации: горизонтальные переломы (SE/PE) фиксируются винтами перпендикулярно линии перелома, вертикальные (SA) требуют опорной пластины из-за высокой частоты несостоятельности винтовой фиксации (до 16.4%).
Классификация переломов заднего края
Haraguchi (2006):
- Тип 1 — заднелатеральный клин (67%)
- Тип 2 — поперечный с медиальным распространением от малоберцовой вырезки к медиальной лодыжке (19%)
- Тип 3 — мелкий shell-фрагмент заднего края (14%)
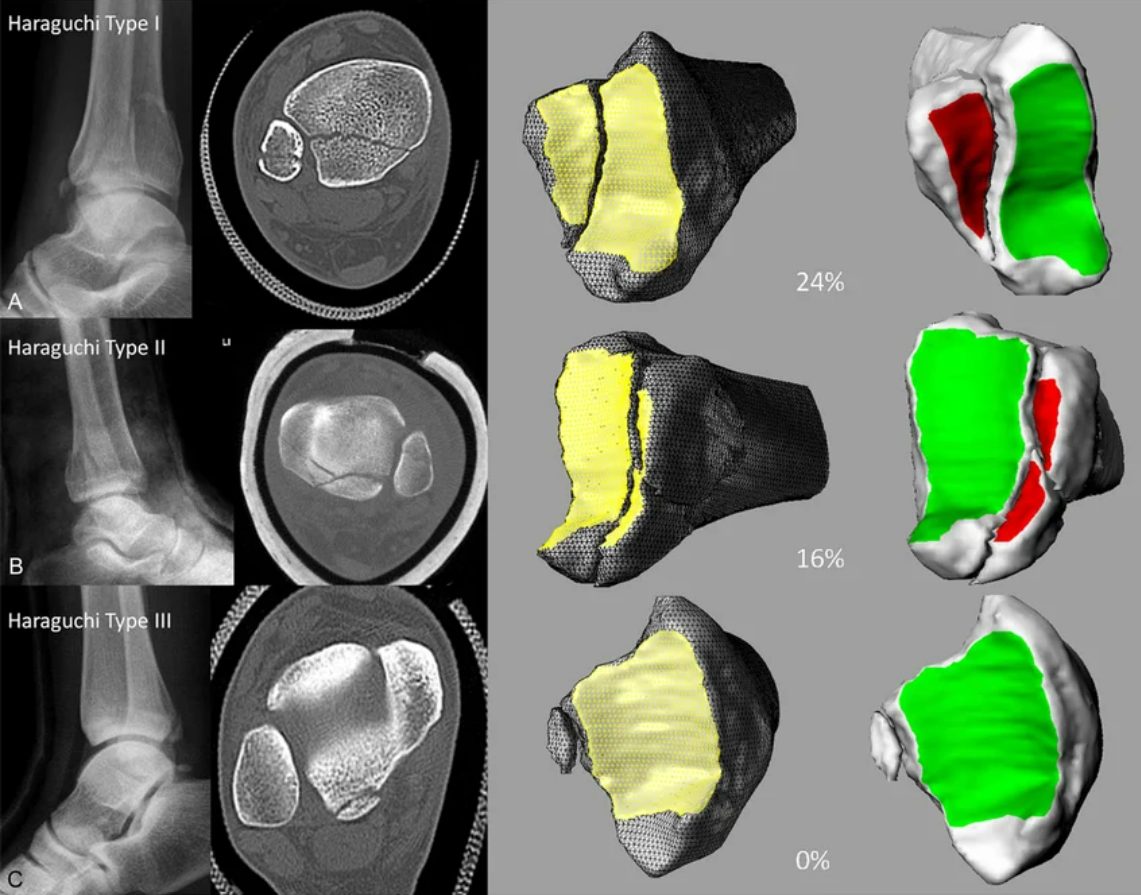
Рис. 8. Классификация переломов заднего края по Haraguchi
Bartonicek, Rammelt (2015) — на основе КТ, с акцентом на вовлечение incisura:
- Тип 1 — экстраинцизуральный фрагмент (8%)
- Тип 2 — заднелатеральный фрагмент с вовлечением incisura fibularis (52%)
- Тип 3 — двухфрагментный с постеромедиальным распространением (28%)
- Тип 4 — большой заднелатеральный треугольный фрагмент
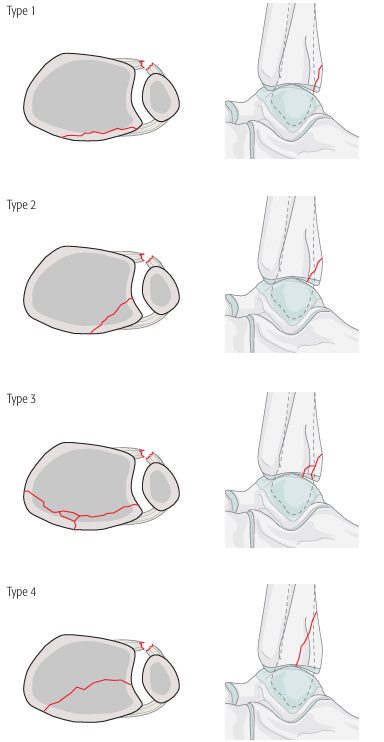
Рис. 9. Классификация переломов заднего края по Bartonicek и Rammelt
Mason (2017) — 4 типа от мелкого отрыва до коронарного перелома всей задней суставной поверхности:
- Тип 1 — мелкий отрывной фрагмент (<25% суставной поверхности)
- Тип 2 — заднелатеральный фрагмент без медиального распространения
- Тип 3 — заднелатеральный + постеромедиальный (двухфрагментный)
- Тип 4 — коронарный перелом, охватывающий всю заднюю суставную поверхность
Сравнение классификаций и принципиальные различия:
Все три системы основаны на КТ и решают один вопрос — нужна ли прямая фиксация фрагмента. Однако различаются по ключевому критерию классификации:
| Аспект | Haraguchi (2006) | Bartonicek/Rammelt (2015) | Mason (2017) |
|---|---|---|---|
| Ключевой критерий | Форма и расположение фрагмента (описательная) | Вовлечение incisura fibularis (вырезка малоберцовой кости, анатомический) | Размер фрагмента относительно суставной поверхности (количественный) |
| «Малый» фрагмент | Тип 3 — shell без чёткого критерия размера | Тип 1 — экстраинцизуральный (вне зоны синдесмоза) | Тип 1 — <25% суставной поверхности |
| Практический акцент | Историческое: первая систематическая КТ-классификация | Выбор хирургического доступа и оценка синдесмотической нестабильности | Прямая привязка к тактике лечения |
| Синдесмоз | Не учитывается явно | Центральный критерий: вовлечение incisura определяет нестабильность | Учитывается косвенно через размер (<25% → фиксация синдесмоза) |
Соответствие типов между классификациями:
- Haraguchi тип 3 ≈ Bartonicek тип 1 ≈ Mason тип 1 — мелкий фрагмент, не требующий прямой фиксации; показана фиксация синдесмоза позиционным винтом/динамической системой
- Haraguchi тип 1 ≈ Bartonicek тип 2/4 ≈ Mason тип 2 — заднелатеральный фрагмент без медиального распространения; прямая фиксация из заднелатерального доступа
- Haraguchi тип 2 ≈ Bartonicek тип 3 ≈ Mason тип 3 — с постеромедиальным распространением; требует двух доступов (заднелатерального + заднемедиального) или расширенного заднего
Принципиальное отличие Bartonicek/Rammelt от остальных: акцент на incisura fibularis — если фрагмент вовлекает вырезку (типы 2–4), малоберцовая кость теряет костную опору, что само по себе является показанием к фиксации независимо от размера фрагмента. Это объясняет, почему тип 1 (8% случаев) может быть оставлен без остеосинтеза при условии стабилизации синдесмоза.
Практическое применение: для первичного принятия решения и для планирования доступа — Bartonicek/Rammelt (ориентация на incisura и постеромедиальное распространение перелома); Haraguchi сохраняет историческое и образовательное значение как первая попытка систематизации переломов заднего края.
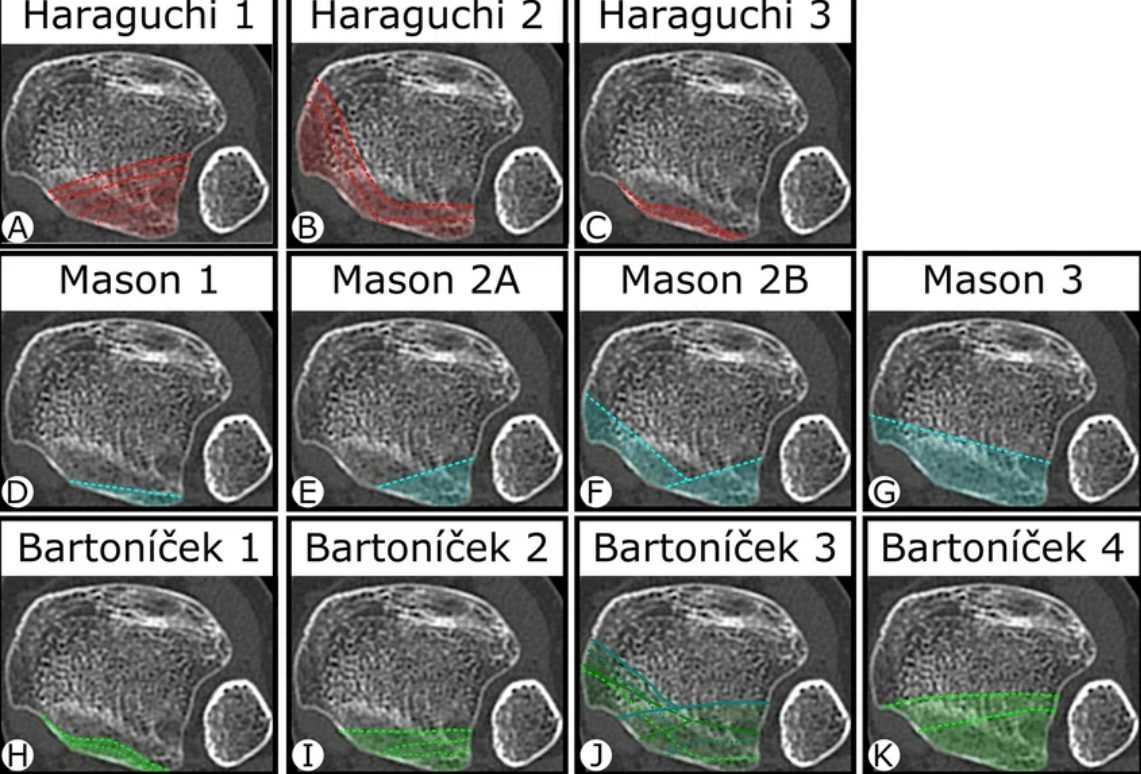
Рис. 10. Сравнение классификаций переломов лодыжек
Диагностика
Клиническое обследование
Осмотр: деформация, отёк, состояние кожи (фликтены, напряжение, раны), нейроваскулярный статус. Массивный отёк с выраженным болевым синдромом — подозрение на компартмент-синдром.
Пальпация: задний край и верхушка обеих лодыжек, основание V плюсневой кости, ладьевидная кость. Обязательна пальпация всей длины малоберцовой кости для исключения перелома Maisonneuve. Тест сжатия (squeeze test) в средней трети голени — боль указывает на повреждение синдесмоза.
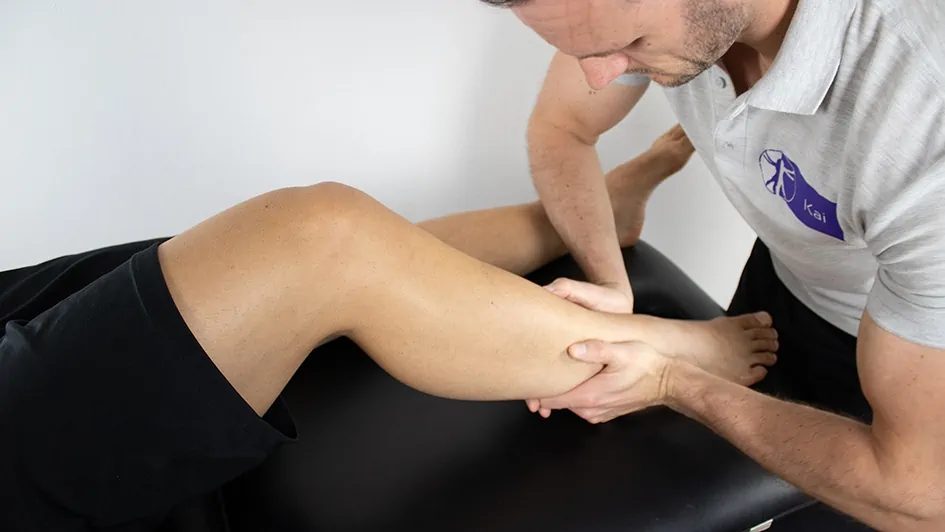
Рис. 11. Тест сжатия (squeeze test)
Оттавские правила (Ottawa Ankle Rules)
Валидированный инструмент для определения необходимости рентгенографии. Рентген показан при боли в зоне лодыжки и хотя бы одном из критериев: болезненность заднего края или верхушки наружной/внутренней лодыжки, невозможность сделать 4 шага с нагрузкой.
Мета-анализ (Gomes et al., 2022; 15 исследований, n=8560): чувствительность 91-100% (pooled 0.91), специфичность 16-51%. Отрицательный результат практически исключает перелом (LR- 0.08-0.15, менее 2% ложноотрицательных). [LOE I]
Рентгенография
Стандартный набор — три проекции: передне-задняя (AP), боковая (lateral) и проекция вилки (mortise view, 15-20 градусов внутренней ротации).
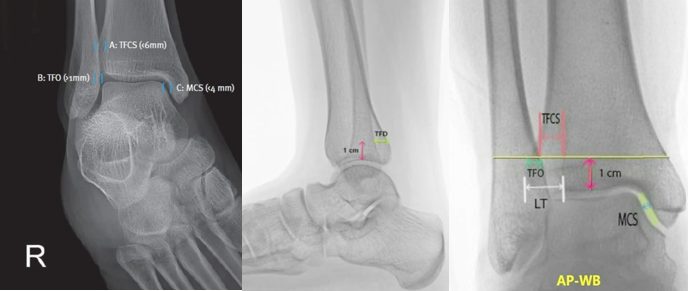
Рис. 12. Рентгенограммы голеностопного сустава в трёх проекциях
Ключевые рентгенологические параметры:
- медиальное свободное пространство (medial clear space, MCS): норма менее 4 мм, не шире верхнего суставного пространства; более 4 мм — признак повреждения дельтовидной связки
- большеберцово-малоберцовое перекрытие (tibiofibular overlap): норма более 6 мм на AP и более 1 мм на mortise
- большеберцово-малоберцовое чистое пространство (tibiofibular clear space, TCS / ligne claire по Chaput): более 5 мм — подозрение на нестабильность синдесмоза
- «нос Вебера» (Weber nose) — медиальный шип малоберцовой кости должен соответствовать уровню субхондральной кости большеберцовой (линия Шентона голеностопного сустава)
- «круг Вебера» (Weber ball / dime sign) — контур латерального отростка таранной кости продолжается непрерывной дугой к малоберцовой вырезке.
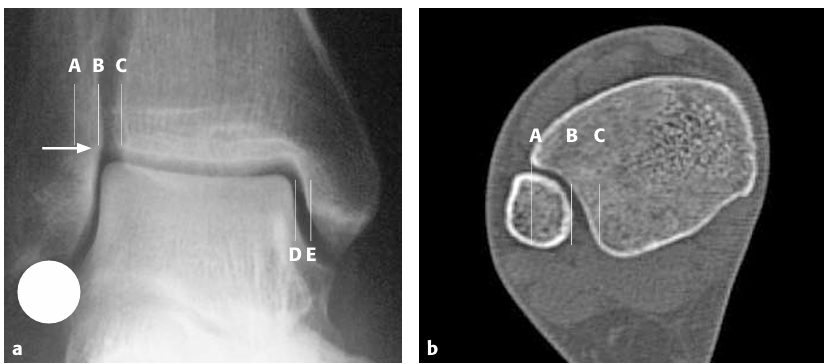
Рис. 13. Рентгенологические параметры голеностопного сустава
Для оценки длины малоберцовой кости: таранно-голеностопный угол (Sarkisian) — норма 83 градуса (плюс-минус 4 градуса). Данный угол формируется между суставной поверхностью эпифиза большеберцовой кости и линией, проведенной через вершины лодыжек.
Рис. 14. Таранно-голеностопный угол (Sarkisian)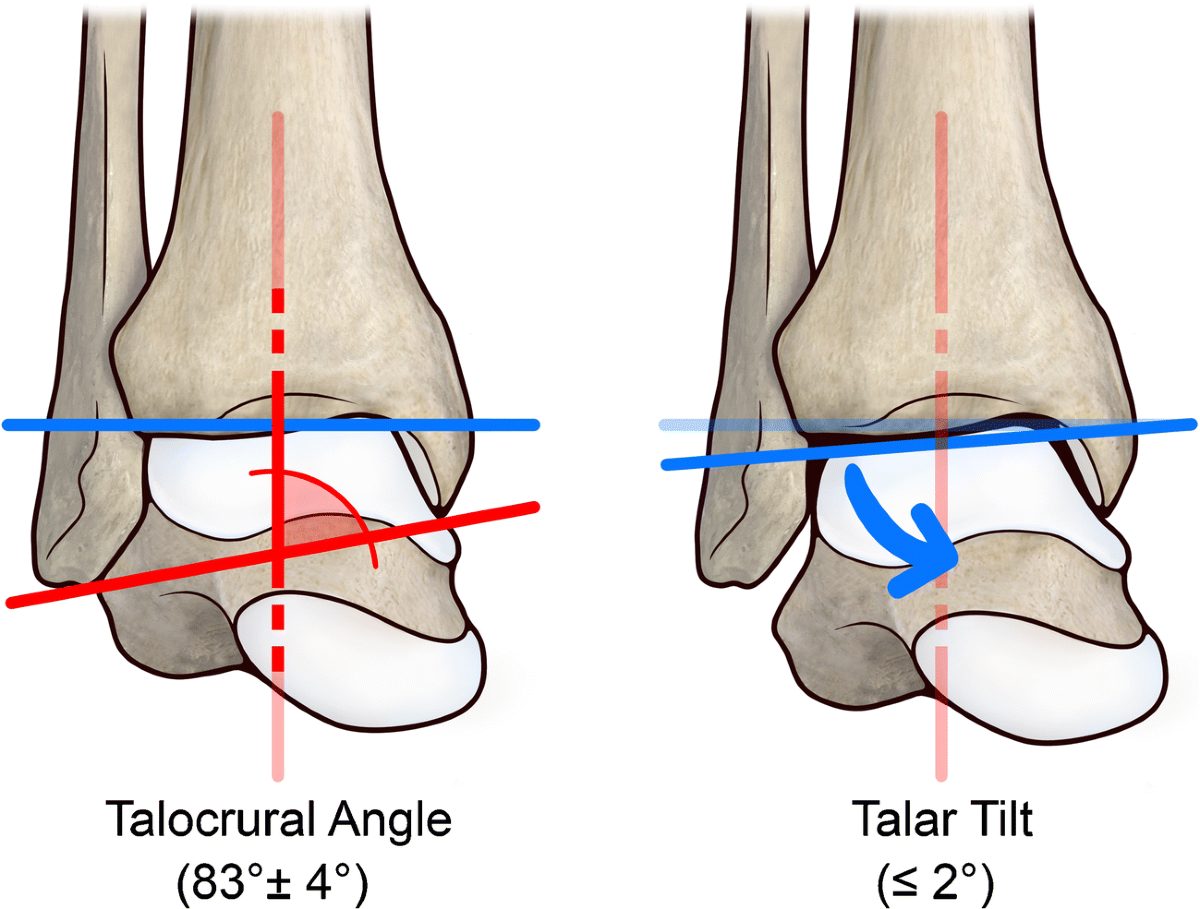
Стресс-рентгенография
Ключевой метод для определения стабильности изолированных переломов Weber B и решения вопроса о хирургическом лечении:
- гравитационный стресс-тест (gravity stress view по Schock) — боковое положение на стороне повреждения, горизонтальный луч, 15 градусов внутренней ротации
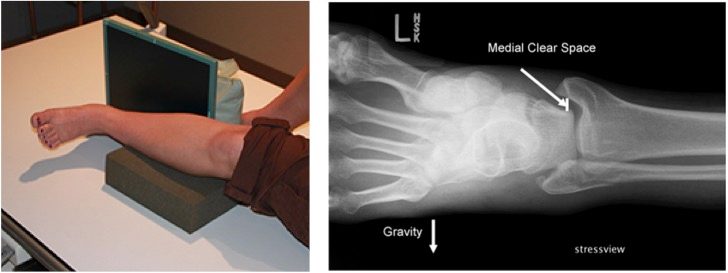
Рис. 15. Гравитационный стресс-тест (gravity stress view)
- мануальный стресс-тест наружной ротации — стабилизация голени + наружная ротация стопы с усилием ~4 кПа
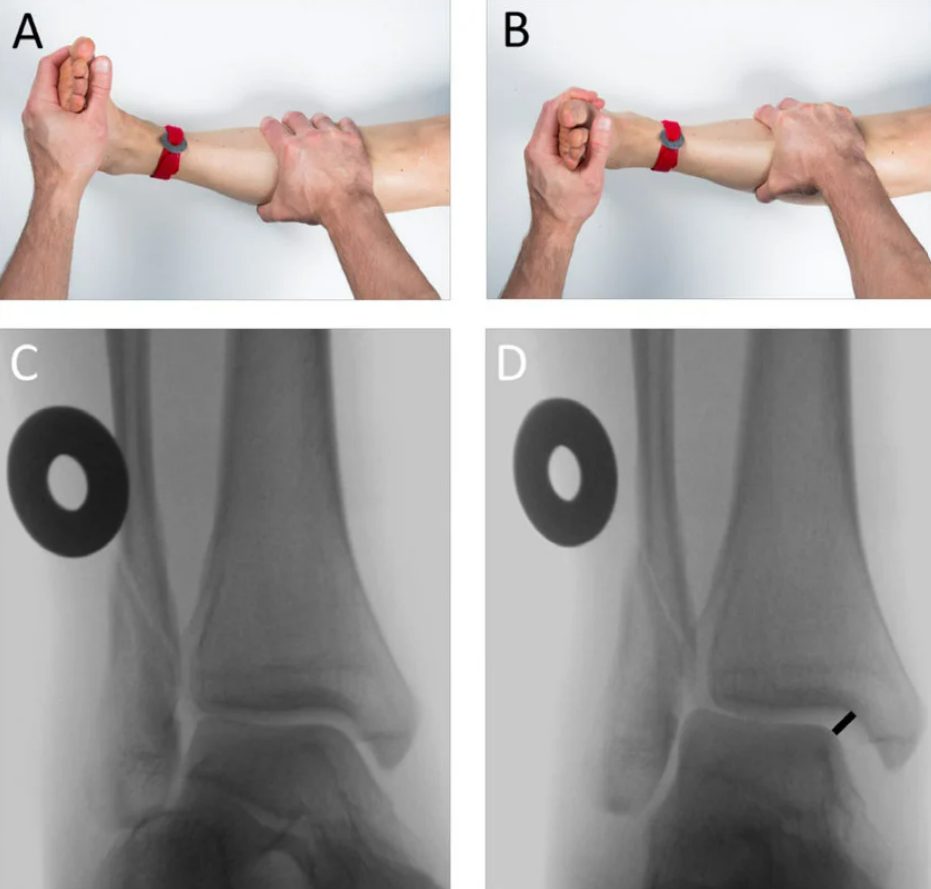
Рис. 16. Мануальный стресс-тест с наружной ротацией стопы
- рентгенография с осевой нагрузкой (weight-bearing view) — оценка нестабильности в физиологических условиях; может быть более адекватной, так как не все переломы с положительным стрессом нестабильны при осевой нагрузке
Расширение MCS более 2 мм по сравнению с контралатеральной стороной при стрессе указывает на медиальную нестабильность и определяет показания к операции.
Компьютерная томография
Показания к КТ (Rammelt et al., 2019):
- переломы с нестабильностью синдесмоза (особенно костные отрывы)
- переломы задней лодыжки (морфология определяет тактику, стандартная рентгенография недооценивает размер и характер фрагмента)
- подозрение на импакцию тибиального плафона
- спиральные переломы дистального метадиафиза большеберцовой кости
- переходные переломы у подростков
- нерегулярные паттерны (остеопороз)
МРТ
Ограниченная роль по данным литературы. Основные показания: оценка повреждения дельтовидной связки при Weber В с клиническими признаками медиальной нестабильности, подтверждение остеохондральных повреждений блока таранной кости при высокоэнергетических переломах.
Неотложная помощь
Дислокация/вывих голеностопного сустава — ургентная ситуация. Костные выступы (обычно проксимальный фрагмент медиальной лодыжки) быстро вызывают полнослойный некроз кожи, если не выполнить репозицию в экстренном порядке.
Техника закрытой репозиции: продольная тракция + реверсия предполагаемого механизма травмы (при SE — внутренняя ротация, при PA — аддукция). После репозиции — задняя гипсовая лонгета в нейтральном положении стопы, контрольная рентгенография.
При выраженном отёке, фликтенах, поверхностных и глубоких ссадинах или открытых переломах — наложение аппарата наружной фиксации (унилатеральная модульная конфигурация: два штифта в медиальной поверхности большеберцовой кости, один в задний бугор пяточной кости, один в I клиновидную или основание I плюсневой (лучше отдавать предпочтение первой плюсневой кости, т.к. по медиальной поверхности отсутствуют значимые структуры; к медиальной клиновидной кости по медиальной поверхности крепится сухожилие передней большеберцовой мышцы)).
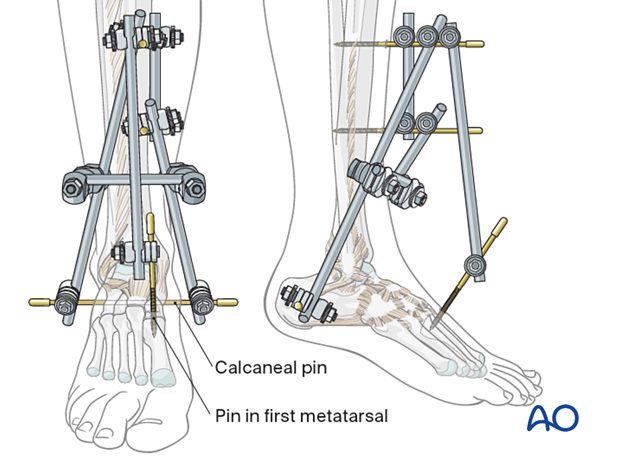
Рис. 17. Аппарат внешней фиксации (АВФ) при переломах лодыжек
Тайминг операции: мета-анализ 2025 года (8 исследований, n=1183) продемонстрировал, что ранняя фиксация (менее 24 часов) снижает раневые осложнения в 2.7 раза (RR 0.37, 95% CI 0.22-0.60) и длительность госпитализации на 0.88 дня. В ранней группе (менее 24 ч): 0% раневых осложнений vs 11% в отсроченной. NICE NG38 рекомендует оперировать в день травмы или на следующий день. [LOE I]
При невозможности ранней операции (отёк, фликтены, сопутствующая патология) — отсроченная ORIF после консолидации мягких тканей.
Консервативное лечение
Показания:
- стабильные изолированные переломы Weber A без смещения
- стабильные изолированные переломы Weber B: нет расширения MCS на стандартных снимках, отрицательный стресс-тест (gravity/external rotation/weight-bearing)
- пациенты высокого хирургического риска — закрытая репозиция + гипс или внешний фиксатор
Ключевое исследование — CROSSBAT trial: при стабильных переломах Weber B нет значимых различий функциональных исходов между оперативным и консервативным лечением через 1 год. Систематический обзор Wang et al. (JOSR, 2024) подтвердил отсутствие различий в функции (OMAS, FAOQ), хотя несращения чаще при консервативном лечении. Индивидуальное решение — на основе стресс-рентгенографии. [LOE I-II]
Протокол (на основе NICE Guidelines 2023, AAOS CPG 2021, данных CROSSBAT trial и систематических обзоров):
Иммобилизация:
- Предпочтительно — съёмный жесткий ортез в нейтральном положении стопы (0° дорсифлексии); превосходит ипс по функционгальным исходам и комфорту (Smeeing et al., Foot Ankle Int 2018; LOE II)
- При выраженном отёке или плохом комплаенсе — задняя гипсовая лонгета на 2 недели с последующим переходом на ортез
- Возвышенное положение конечности в первые 48–72 ч для контроля отёка
Нагрузка:
- Ранняя нагрузка по переносимости с первых дней (immediate weight-bearing as tolerated, WBAT) — рекомендуется при стабильных переломах Weber A и B с отрицательным стресс-тестом; не ухудшает исходы по данным мета-анализов (Smeeing et al., 2015; LOE II)
- При Weber B с пограничными данными стресс-теста — нагрузка ограничена 2–4 недели, затем постепенное введение с повторным рентгенологическим контролем
Реабилитация:
- Немедленно: изометрические упражнения, движения в коленном и тазобедренном суставах, поднятие прямой ноги
- 2–4 неделя: изометрические упражнения, проприоцептивные упражнения
- 4–6 неделя: прогрессивные изометрические упражнения, отказ от ортеза по переносимости при рентгенологических признаках сращения
- 6–12 неделя: возврат к полной нагрузке, силовые упражнения, восстановление баланса, функциональные тренировки
Рентгенологический контроль:
- Через 1–2 недели (первичный контроль положения, особенно при исходном смещении или выраженном отёке)
- Через 4–6 недель (контроль консолидации, решение о снятии ортеза)
- При появлении или нарастании болей — вне плановых сроковТипичные ошибкиигнорирование рентген-контроля является ключевой ошибкой консервативного лечения, которое может привести к пропуску вторичного смещения отломков. Вторичное смещение отломков свидетельствует о том, что пациент нарушал ортопедический режим и/или перелом изначально носил нестабильный характер.
Конверсия в хирургическое лечение — при вторичном смещении (>2 мм по MCS или потеря репозиции на контрольных снимках).
Хирургическое лечение
Абсолютные показания к хирургии: нестабильные переломы, смещение более 2 мм, открытые переломы, нарушение синдесмоза.
Общие принципы
Укладка: на спине (стандарт) или на животе (при преимущественно заднем доступе). Жгут — по показаниям. ЭОП (C-arm) — обязательно для интраоперационного контроля.
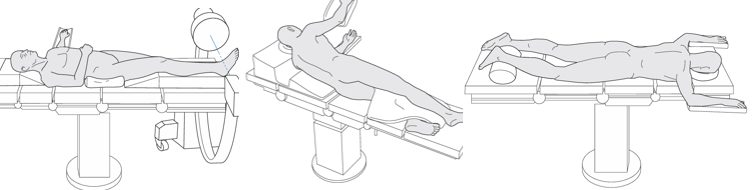
Рис. 18. Положение пациента на операционном столе
Последовательность фиксации (Rammelt, 2019; Arrondo, 2022): задняя лодыжка — латеральная лодыжка — медиальная лодыжка — синдесмоз (при сохраняющейся нестабильности). Эта последовательность обоснована тем, что фиксация задней лодыжки восстанавливает incisura fibularis и облегчает репозицию малоберцовой кости, а также стабилизирует задний синдесмоз за счёт фиксации bone-to-bone.
Латеральная лодыжка
Доступ: латеральный по заднему краю малоберцовой кости. Идентификация и защита поверхностного малоберцового нерва (проксимально) и икроножного нерва (при расширении доступа кзади).
Техника при Weber B (трансиндесмозный): анатомическая репозиция (длина и ротация малоберцовой кости — критические параметры), межфрагментарный компрессионный (lag) винт через линию перелома, нейтрализующая 1/3 трубчатая пластина по латеральной поверхности. Альтернативно — заднелатеральная антискользящая (antiglide) пластина, что позволяет работать из одного доступа с задней лодыжкой.
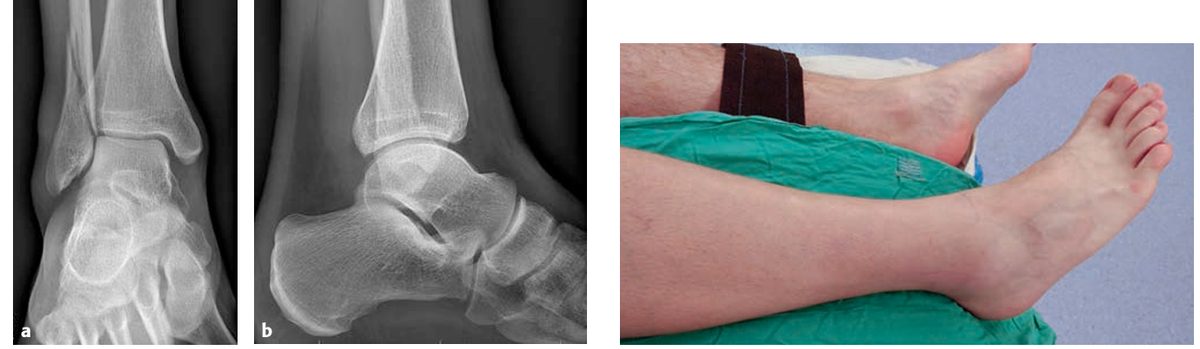
Рис. 19. Клинический пример перелома типа В. Обратите внимание на состояние мягких тканей: практически полностью отсутствует отёчность
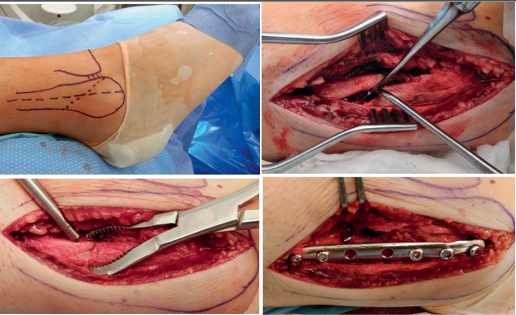
Рис. 20. Хирургический доступ и этапы остеосинтеза с использованием техники стягивающего винта и нейтрализующей пластины
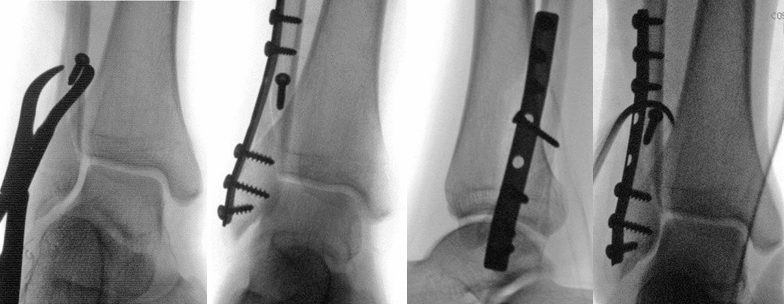
Рис. 21. Интраоперационный контроль с проведением hook-теста (теста крючка) для оценки стабильности межберцового синдесмоза
При Weber C (супрасиндесмозный): восстановление длины и ротации малоберцовой кости, мостовидная пластина при оскольчатых переломах. Использование здоровой стороны как шаблона. Интраоперационный рентген-контроль с оценкой рентгенологических параметров.
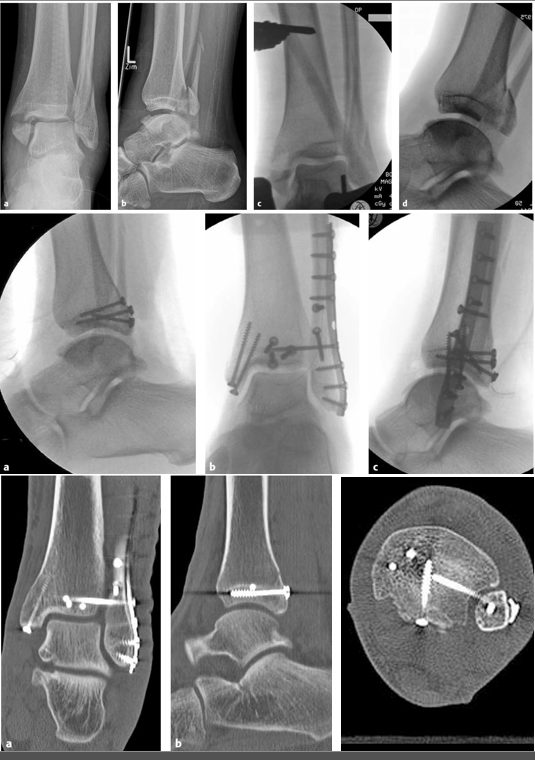
Рис. 22. Этапное лечение трёхлодыжечного перелома. Наложен АВФ для обеспечения покоя мягким тканям и первичной репозиции. Далее — интраоперационный и КТ-контроль выполненного остеосинтеза. Обратите внимание на корректное положение малоберцовой кости в вырезке
Альтернативы: интрамедуллярная фиксация малоберцовой кости — мета-анализ РКИ не выявил клинически значимых различий с пластиной до 12 месяцев, потенциальное снижение осложнений на 14%; может быть предпочтительна при остеопорозе и повышенном риске раневых осложнений. Анатомические пластины (LCP) — при сложных паттернах.
После завершения фиксации — обязательно выполнять контроль стабильности синдесмоза и проведение стресс-теста (hook test / Cotton test).
Медиальная лодыжка
Доступ: продольный медиальный, начинаясь над медиальной лодыжкой и изгибаясь дистально к навикулярному бугорку. Защита большой подкожной вены и подкожного нерва (n. saphenus). Ревизия линии перелома, удаление интерпонированного периостея и мелких фрагментов.
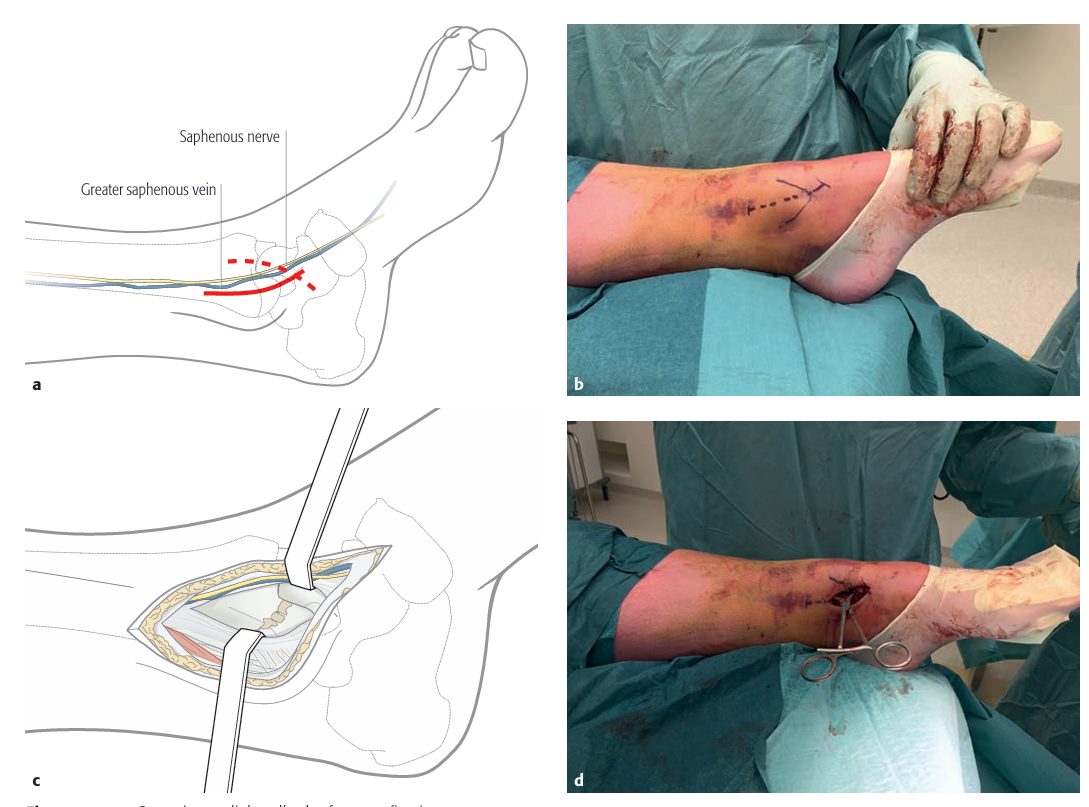
Рис. 23. Хирургический доступ к медиальной лодыжке
Стандартная фиксация: два канюлированных 4.0 мм винта или два солидных 3.5 мм винта перпендикулярно линии перелома. При небольших фрагментах — стягивающая петля (tension band wiring).
Выбор метода по классификации:
- Тип A (отрыв дельтовидной) — шов связки с якорем или без фиксации при небольших отрывах
- Тип B (anterior colliculus) — винты, направленные перпендикулярно линии перелома
- Тип C (posterior colliculus) — внимание к сухожилию задней большеберцовой мышцы; винты или малая пластина
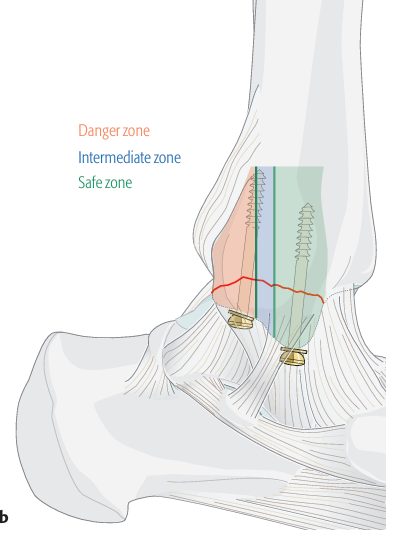
Рис. 24. Винтовая фиксация медиальной лодыжки (красным — зона риска повреждения сухожилия задней большеберцовой мышцы)
- Тип D (супраколликулярный) — стандартные винты
При вертикальных переломах (SA-тип): несостоятельность фиксации винтами до 16.4%; опорная пластина снижает риск до 7.4%, комбинация (пластина + винты) — до 1.9%. При SA-переломах с импакцией медиального плафона — подъём импактированного фрагмента, костная пластика, опорная пластина.
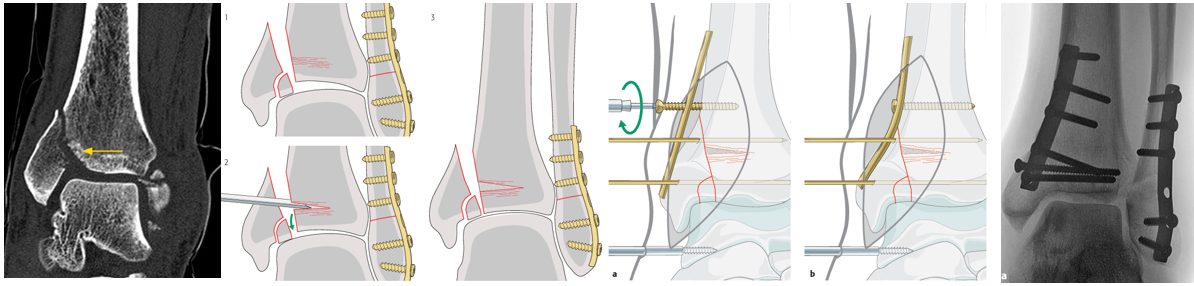
Рис. 25. Остеосинтез медиальной лодыжки с импакцией
Задний край большеберцовой кости
Смена парадигмы: Hunt et al. (JBJS, 2024) доказали, что правило «25%» (фиксация фрагмента только при вовлечении более 25% суставной поверхности) основано на доказательствах V уровня из малых ретроспективных серий почти столетней давности и должно быть отменено. [LOE V — историческое основание]
Современные показания к фиксации:
- смещение фрагмента более 2 мм
- нестабильность синдесмоза (вовлечение incisura fibularis)
- импакция тибиального плафона
- ступенька суставной поверхности более 1 мм (коррелирует с посттравматическим артрозом — Verhage et al., 2019)
Определяющий фактор — вовлечение малоберцовой вырезки (incisura). Восстановление её морфологии обеспечивает адекватное расположение малоберцовой кости, ширину вилки и стабильность синдесмоза, что нередко устраняет необходимость в отдельной фиксации синдесмоза (Bartonicek, Rammelt, 2015; Arrondo, Segura, 2022).
Хирургический протокол Arrondo (по морфологии КТ):
- A1-повреждения (заднелатеральный фрагмент) — заднелатеральный доступ (posterolateral approach)
- A2-повреждения (заднемедиальный фрагмент) — заднемедиальный или модифицированный заднемедиальный доступ
- A3-повреждения (обе задние колонны) — модифицированный заднемедиальный доступ (позволяет одновременно фиксировать медиальную лодыжку)
Заднелатеральный доступ (Rammelt): вертикальный разрез 10 см между малоберцовой костью и ахилловым сухожилием. Идентификация и защита n. suralis. Диссекция через фасцию голени в интервал между m. flexor hallucis longus (ретракция медиально — защита сосудисто-нервного пучка) и m. peroneus brevis. Визуализация задних фрагментов, репозиция с использованием блока таранной кости как шаблона, временная фиксация спицами, окончательная фиксация опорной пластиной или компрессионными винтами через пластину.
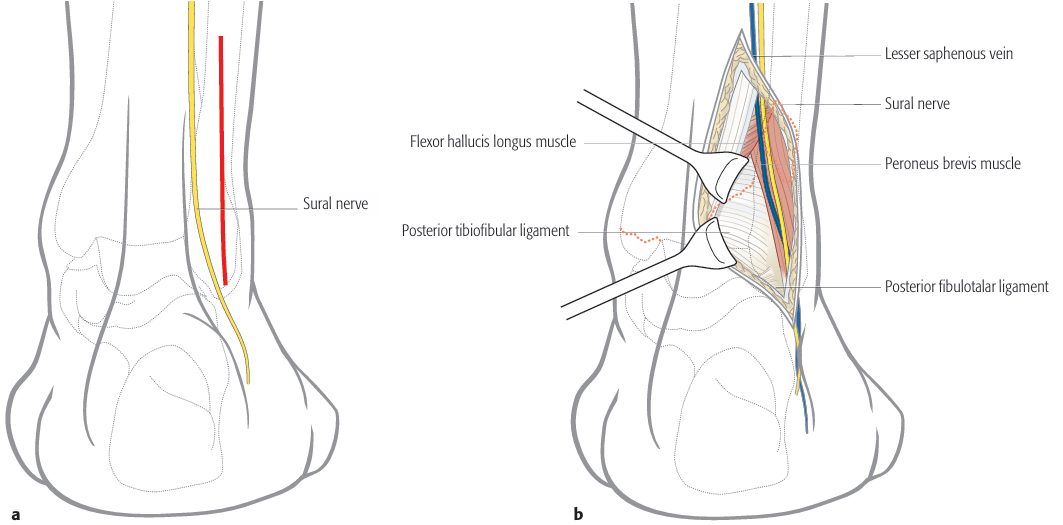
Рис. 26. Заднелатеральный доступ
Методы фиксации — сетевой мета-анализ (Chen et al., BMC Musculoskelet Disord, 2024):
- Передне-задние винты — лучший по AOFAS, наименьшая частота инфекции и повреждения n. peroneus
- Задние-передние винты — лучший по снижению боли (VAS)
- опорная пластина — наименьшая частота остеоартроза, ступеньки более 2 мм, несращений и потери тыльного сгибания более 5 градусов
Мета-анализ Tu et al. (J Foot Ankle Surg, 2024): пластина vs винт — пластина обеспечивает более высокий AOFAS, быстрое сращение, раннюю нагрузку и меньше осложнений, но ценой большей продолжительности операции и кровопотери.
Ключевой принцип: прямая визуализация и открытая репозиция задней лодыжки предпочтительнее непрямой фиксации AP-винтами, которая несёт риск неадекватной репозиции и невозможна при импакции.
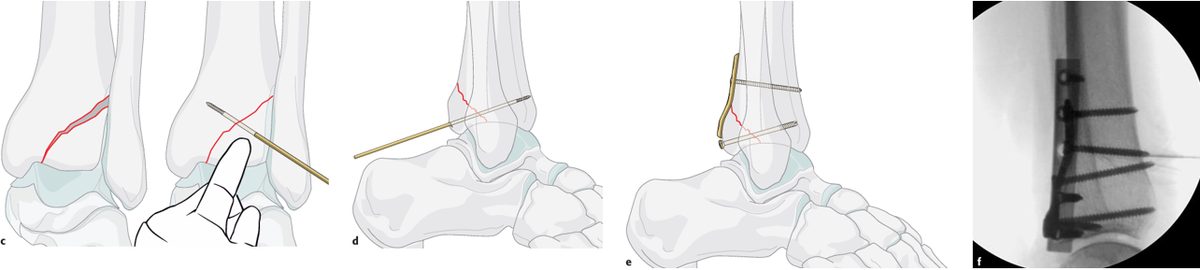
Рис. 27. Техника репозиции и фиксации заднего края
Фиксация синдесмоза
Показания: сохраняющаяся нестабильность синдесмоза после фиксации всех костных компонентов. Интраоперационное тестирование обязательно:
- тест Cotton / hook test — латеральная и задняя тракция малоберцовой кости крючком или ламинарным расширителем под контролем ЭОП в проекции вилки
- тест наружной ротации — стабилизация голени + наружная ротация стопы под контролем ЭОП
- Положительный тест: увеличение MCS более 5 мм или видимое тибиофибулярное расхождение
Методы фиксации:
Динамическая фиксация vs 3.5 мм трикортикальный синдесмозный винт:
Мета-анализ Migliorini et al. (Arch Orthop Trauma Surg, 2024, Level I, только РКИ): динамическая фиксация превосходит винт по функциональным исходам, с меньшим числом плохой репозиции, несостоятельности фиксации, удалений импланта и локального раздражения. [LOE I]
Мета-анализ Xu et al. (Am J Sports Med, 2023, РКИ): AOFAS значимо выше при динамической фиксации на сроках 3 месяца и 2 года, OMAS значимо выше на 1 год, меньше осложнений по всем категориям.
Преимущества динамической фиксации: не требует рутинного удаления, сохраняет физиологическую микроподвижность синдесмоза, сопоставимая биомеханическая прочность.
Количество кортикалов при винтовой фиксации: 3 vs 4 — продолжается дискуссия; большинство исследований не показывают значимых различий. Один или два винта — в зависимости от степени нестабильности и уровня перелома.
Удаление синдесмозного винта: текущие данные поддерживают ретенцию, если нет объективных ограничений; удаление показано при функциональных нарушениях или боли при интактном винте. Динамическая фиксация удаляют только при симптомах (около 17% случаев).
Дельтовидная связка
Анатомия и клиническое значение
Дельтовидная связка — главный стабилизатор медиальной стороны голеностопа. Состоит из поверхностного слоя (тибиокалканеальная, тибионавикулярная, поверхностная тибиоталарная порции) и глубокого слоя (передняя и задняя глубокие тибиоталарные порции). Глубокий слой является основным ограничителем наружной ротации и вальгусного смещения таранной кости, поверхностный — препятствует эверсии.
Разрыв дельтовидной связки при переломах лодыжек ассоциирован с медиальной нестабильностью (расширение MCS >4 мм), является предиктором хуже функциональных исходов при неадекватном лечении и в 40–60% случаев сочетается с переломами Weber B–C и повреждением синдесмоза.
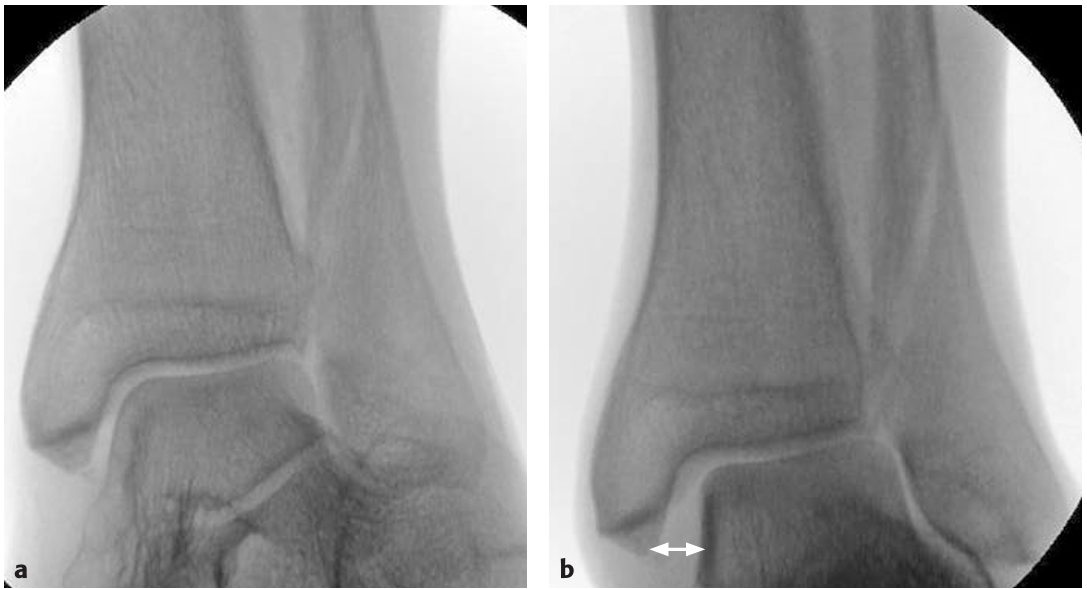
Рис. 28. Динамическая нестабильность голеностопного сустава при переломе Weber B, подтверждающая разрыв дельтовидной связки
Диагностика
Клинически — болезненность по медиальной поверхности, расширение MCS при стресс-тесте. МРТ — метод выбора для верификации повреждения и уточнения анатомии. КТ — ограниченная информативность для мягких тканей, но позволяет оценить медиальное пространство и перелом переднего/заднего бугорка.
Интраоперационная оценка: после фиксации малоберцовой кости и синдесмоза — обязательный контроль медиального пространства. MCS >2 мм по сравнению с контралатеральной стороной после фиксации всех костных структур — признак персистирующей медиальной нестабильности.
Современные тенденции в лечении (2020–2025)
Общая тенденция — сдвиг в сторону первичного восстановления.
Исторически разрывы дельтовидной связки при бималлеолярных эквивалентных переломах вели консервативно: после фиксации малоберцовой и синдесмоза связка срасталась самостоятельно. Этот подход основан на данных ранних ретроспективных серий (Baird, Jackson, 1987; Stromsoe, 1995), где исходы были сопоставимы. Однако за последние 5 лет доказательная база и хирургическая практика значительно изменились:
- Первичное восстановление дельтовидной связки при нестабильных переломах
Систематический обзор и мета-анализ (Zhao et al., J Foot Ankle Surg, 2023; 12 исследований, n=782): первичное восстановление дельтовидной связки при бималлеолярных и трималлеолярных переломах с медиальной нестабильностью ассоциировано с:
- лучшими функциональными исходами (OMAS, AOFAS) через 12–24 месяца (MD +6.8 балла, p<0.05)
- меньшим числом случаев остаточной медиальной нестабильности (OR 0.31)
- более быстрым возвратом к нагрузке
РКИ (Woo et al., J Orthop Trauma, 2022; n=96): первичное восстановление vs нефиксация дельтовидной при бималлеолярных эквивалентных переломах — значимо лучший OMAS (83 vs 74, p=0.003) и меньше случаев хронической нестабильности через 2 года. [LOE II]
- Показания к первичному восстановлению (современный консенсус)
Показано при сочетании:
- разрыв дельтовидной связки + перелом Weber B/C или трималлеолярный перелом
- персистирующее расширение MCS >2 мм после фиксации малоберцовой и синдесмоза
- нестабильность при интраоперационном стресс-тесте
- молодые, физически активные пациенты с высоким функциональным запросом
Не показано (можно ограничиться фиксацией костных структур и синдесмоза):
- изолированный перелом Weber A без медиальных симптомов
- стабильное MCS после фиксации малоберцовой
- пожилые пациенты с низким функциональным запросом и высоким хирургическим риском
- Техника восстановления
Предпочтительный метод — прямое шовное восстановление через медиальный доступ (repair глубокого слоя к переднему бугорку большеберцовой). При авульсиях с костным фрагментом — фиксация костного блока. Применение анкерных систем (suture anchor, 1–2 анкера у основания переднего бугорка) — сопоставимые результаты с транскостными швами, технически более простое исполнение.
InternalBrace augmentation (FiberTape + анкеры): набирает популярность при хронической или высокоэнергетической нестабильности, обеспечивает немедленную механическую поддержку на период биологического заживления. Данные РКИ пока ограничены (ongoing trials).
- Изолированный разрыв дельтовидной связки без перелома
Свежий разрыв — преимущественно консервативно (walker boot 4–6 нед., ранняя ЛФК); хирургия — при хронической нестабильности или неэффективности консерватизма >3 месяцев. При сочетании с разрывом синдесмоза — фиксация синдесмоза как приоритет, вопрос дельтовидной решается индивидуально.
Особые ситуации
Перелом Maisonneuve
Высокий перелом проксимального отдела малоберцовой кости + разрыв межкостной мембраны + повреждение синдесмоза + медиальное повреждение (перелом медиальной лодыжки или разрыв дельтовидной связки). В 80% случаев на КТ выявляется перелом задней лодыжки.
Клиническое значение: легко пропустить при ограниченном обследовании (изолированный медиальный перелом + не пальпирована вся малоберцовая). Любой «изолированный» перелом медиальной или задней лодыжки должен вызывать подозрение на Maisonneuve.
Лечение: фиксация синдесмоза (динамическая система или винт) после восстановления длины и ротации малоберцовой, фиксация медиальных и задних компонентов. Малоберцовая кость проксимально обычно не фиксируется.
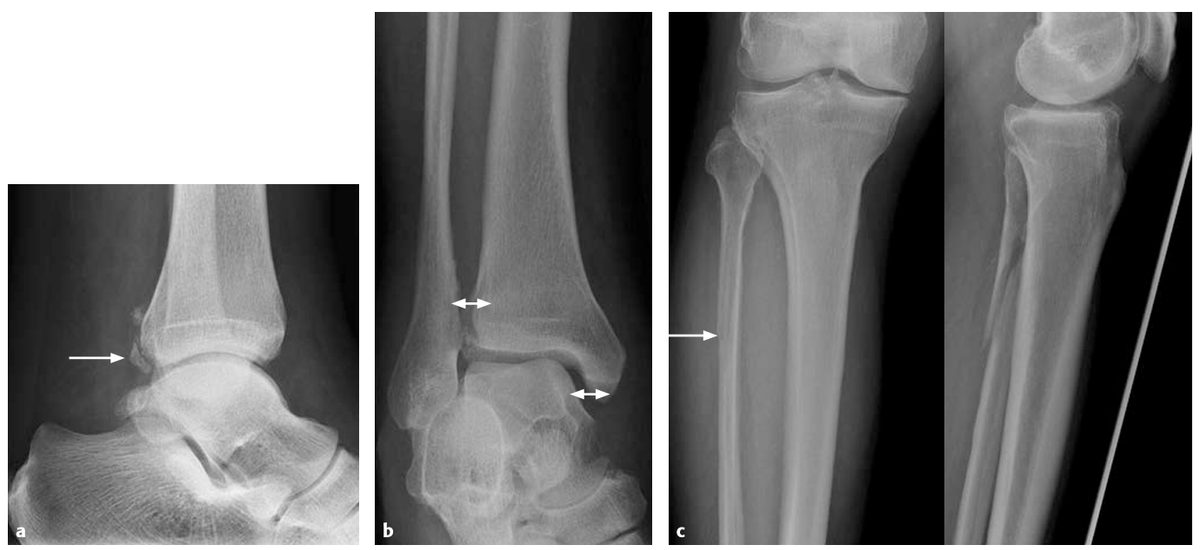
Рис. 29. Перелом Maisonneuve. Обратите внимание, что на стандартных снимках голеностопного сустава мы не видим перелом малоберцовой кости. Однако при выполнении рентгенографии на протяжении — перелом выявляется сразу
Перелом-вывих Bosworth
Заклиненный перелом-вывих малоберцовой кости: проксимальный фрагмент малоберцовой заклинивается за задним бугорком большеберцовой кости, что делает закрытую репозицию невозможной. Часто сопровождается импакцией заднего края тибиального плафона (Rammelt, Bartonicek, case 3.8).
Тактика: экстренная открытая репозиция, фиксация малоберцовой кости + восстановление заднего края + фиксация синдесмоза. При задержке — высокий риск некроза кожи.
Остеопоротические переломы
Нарастающая проблема в развитых странах. Нерегулярные паттерны переломов, часто с вовлечением переднего бугорка (Chaput) — квадрималлеолярные переломы (Rammelt, case 3.9). Стандартная фиксация может быть недостаточной.
Особенности хирургической тактики: блокируемые пластины (LCP) вместо обычных 1/3 трубчатых, увеличение количества винтов, использование цементных технологий (PMMA-аугментация), опорные пластины для задних фрагментов — обязательны (обычная винтовая фиксация ненадёжна в остеопорозной кости).
Открытые переломы
Экстренное хирургическое лечение: дебридмент, лаваж, стабилизация (внешний фиксатор или ORIF в зависимости от степени контаминации и состояния мягких тканей). Антибиотикопрофилактика. Повышенный риск инфекции и раневых осложнений.
Реабилитация
Ранняя нагрузка
WAX trial (Costa et al., Lancet, 2024; n=561, 23 центра NHS, прагматическое мультицентровое РКИ): ранняя нагрузка с 2 недель после операции не уступает отсроченной (6 недель) по OMAS (non-inferiority подтверждена), при сопоставимой частоте осложнений и вероятной экономической эффективности. [LOE I]
Мета-анализ ранней vs отсроченной нагрузки (2024-2025): ранняя нагрузка обеспечивает лучшие показатели боли (SMD +0.32), тыльного сгибания (SMD +0.38), на 48% большее снижение боли к 6 неделям и на 62% — к 12 неделям. Через 1 год различий в функции нет.
Пациенты с диабетом парадоксально больше выигрывают от ранней нагрузки (задержка восстановления 0.9 vs 2.3 недели при отсроченной).
Съёмная иммобилизация
Cochrane Review (Lewis et al., 2024; 53 исследования, n=4489): съёмная иммобилизация (ортез) для выполнения упражнений уменьшает ограничение активности и боль по сравнению с несъёмным гипсом (5/8 исследований). Несколько более высокая частота малых нежелательных явлений при съёмном варианте. [LOE I]
Протокол реабилитации
0-2 недели: шинирование, возвышенное положение, контроль отёка, ненагрузочные упражнения (изометрия).
2-6 недель: начало нагрузки по переносимости (по данным WAX trial), ROM-упражнения, съёмный ортез/walker boot (при условии стабильного перелома и комплаентного пациента).
6-12 недель: прогрессивная нагрузка, укрепление мышц, проприоцептивная тренировка.
Более 12 недель: полная активность, спорт-специфическая реабилитация.
При фиксации заднего доступа: защита шиной в положении 90 градусов первые 2 недели для профилактики антальгического эквинуса (манипуляция m. flexor hallucis longus при операции).
При сопутствующем повреждении медиальных связок: защитная шина на 3 недели.
Удаление металлоконструкций
Рутинное удаление имплантов не рекомендуется. Показания: выступающие или беспокоящие конструкции, боль, ограничение движений. Синдесмозные винты: текущие данные поддерживают ретенцию при отсутствии жалоб (даже при поломке винта). Динамическая система: удаление при симптомах (~17%).
Возврат к спорту: мета-анализ (2024, 17 исследований, n=1422 спортсмена): среднее время 134.5 дней, процент возврата 87.1%. При bi/trimalleolar — до 720 дней.
Осложнения
Общая частота осложнений при ORIF: 1-8% (Arrondo, Segura, 2022).
Раневые осложнения: глубокая инфекция 1-8%. Факторы риска (мета-анализ Luan et al., 2025): сахарный диабет, открытые переломы, высокоэнергетическая травма, курение, ИМТ более 30. Защитный фактор — антибиотикопрофилактика. [LOE I]
Малредукция синдесмоза: одна из наиболее частых причин плохих результатов. КТ-контроль повышает точность диагностики. При динамической системе — достоверно реже, чем при винтовой фиксации.
Посттравматический артроз: до 70% через 20 лет (рентгенологически). Факторы риска: повреждение суставного хряща, малсращение малоберцовой кости (вальгус, укорочение), связочная нестабильность. Ступенька суставной поверхности более 1 мм — значимый предиктор.
Другие осложнения: тугоподвижность (особенно ограничение тыльного сгибания), мышечная атрофия, тромбоз глубоких вен / ТЭЛА (0.34%), комплексный регионарный болевой синдром (1-2%), несращение (0-30% в зависимости от метода).
Общая летальность (SooHoo et al., n=57183): 1.07%.
Прогноз
Факторы плохого исхода:
- неадекватная репозиция (латеральное смещение таранной кости более 1 мм, ступенька более 1 мм, укорочение/мальротация малоберцовой)
- повреждение суставного хряща при травме (особенно при PA-механизме с импакцией плафона)
- повреждение синдесмоза и его малредукция
- трималлеолярный паттерн (хуже, чем би- и унималлеолярный)
- задержка хирургического лечения более 24 часов (раневые осложнения)
- сопутствующая патология: диабет, остеопороз, ожирение, курение, алкоголизм
- возраст старше 60 лет
- высокоэнергетический механизм
При соблюдении принципов анатомической репозиции и стабильной фиксации большинство пациентов достигают хороших и отличных функциональных результатов. Однако даже при адекватном лечении треть пациентов имеет клинические признаки артроза через 10-20 лет.
Ключевые рекомендации
Классификация Weber — для коммуникации (лучшая воспроизводимость, kappa 0.67-0.73); AO/OTA — для полноты описания; Lauge-Hansen — для понимания механизма и поиска скрытых повреждений. [LOE III]
Ottawa Ankle Rules безопасно исключают перелом при отрицательном результате (чувствительность 91-100%, LR- 0.08-0.15). [LOE I]
Стабильные Weber B (отрицательный стресс-тест) — консервативное лечение с ранней нагрузкой; исходы сопоставимы с ORIF (CROSSBAT trial). [LOE I]
Правило «25%» для задней лодыжки устарело. Показания к фиксации — смещение более 2 мм, вовлечение incisura, импакция, нестабильность синдесмоза. Опорная пластина — наименьший риск артроза. [LOE II-III]
Динамическая система превосходит синдесмозный винт по функциональным исходам и частоте осложнений; не требует рутинного удаления (Level I мета-анализ, Migliorini 2024). [LOE I]
Ранняя операция (менее 24 часов) снижает раневые осложнения в 2.7 раза и длительность госпитализации (мета-анализ 2025). [LOE I]
Ранняя нагрузка с 2 недель безопасна и не уступает 6-недельной (WAX trial, Lancet 2024, n=561). Съёмная иммобилизация лучше гипса (Cochrane 2024). [LOE I]
Последовательность фиксации: задняя лодыжка — латеральная — медиальная — синдесмоз. Фиксация задней лодыжки часто устраняет потребность в отдельной фиксации синдесмоза. [LOE III-IV]
КТ обязательна для предоперационного планирования при переломах задней лодыжки и подозрении на повреждение синдесмоза. Морфология фрагмента важнее его размера. [LOE III]
Факторы риска SSI: диабет, курение, ИМТ более 30, открытые переломы. Антибиотикопрофилактика обязательна. [LOE I]
Источники
- Rammelt S, Swords M, Dhillon MS, Sands AK. Manual of Fracture Management — Foot and Ankle. AO Foundation. Thieme; 2019.
- Arrondo G, Segura FP. Ankle Fractures. In: Wagner E, Wagner P, eds. Foot and Ankle Disorders. Springer; 2022:1165-1206.
- Ramsey PL, Hamilton W. Changes in tibiotalar area of contact caused by lateral talar shift. J Bone Joint Surg Am. 1976;58(3):356-357.
- Bartonicek J, Rammelt S, Kostlivy K, Vanecek V, Klika D, Tresl I. Anatomy and classification of the posterior tibial fragment in ankle fractures. Arch Orthop Trauma Surg. 2015;135:505-516.
- Haraguchi N, Haruyama H, Toga H, Kato F. Pathoanatomy of posterior malleolar fractures of the ankle. J Bone Joint Surg Am. 2006;88-A:1085-1092.
- Hunt AA et al. Historic indications for fixation of posterior malleolus fractures — where did they come from and where are we now? Injury. 2024;55(6):111537. PMID:38657283.
- Chen et al. Optimal surgical fixation for posterior malleolar fractures: network meta-analysis. Bone Jt Open. 2024;5(3):227-235. PMC10944669.
- Tu et al. PA screw vs plate fixation for posterior malleolar fracture: systematic review and meta-analysis. J Foot Ankle Surg. 2024.
- Migliorini F et al. Better outcomes using suture button compared to screw fixation in talofibular syndesmotic injuries of the ankle: Level I meta-analysis of RCTs. Arch Orthop Trauma Surg. 2024. PMID:38740648.
- Xu B et al. Comparison of suture button and syndesmotic screw: meta-analysis of RCTs. Orthop J Sports Med. 2023;11(1):23259671221127665.
- Obey MR et al. Syndesmotic suture button fixation results in higher Tegner scores. Foot Ankle Spec. 2025;18(1):86-92.
- Costa ML et al. WAX trial: Early vs delayed weight-bearing after ankle fracture surgery. Lancet. 2024;403(10446):2787-2797.
- Lewis SR et al. Rehabilitation for ankle fractures in adults. Cochrane Database Syst Rev. 2024.
- Gomes YE et al. Diagnostic accuracy of the Ottawa ankle rule: systematic review and meta-analysis. BMC Musculoskelet Disord. 2022;23:885.
- Liau ZQG et al. Weber ankle fracture classification system yields greatest interobserver reliability. J Foot Ankle Surg. 2023;62(3):505-510.
- Fonseca LL et al. Reproducibility of the Lauge-Hansen, Danis-Weber, and AO classifications for ankle fractures. Rev Bras Ortop. 2018;53(1):101-106.
- Surgical timing in ankle fracture: 24-hour cutoff meta-analysis. Arch Orthop Trauma Surg. 2025. PMID:40285875.
- Wang et al. Comparison of operatively and nonoperatively treated isolated Weber B ankle fractures: systematic review and meta-analysis. JOSR. 2024.
- Luan et al. Risk factors for SSI after ankle ORIF: systematic review and meta-analysis. Front Public Health. 2025.
- Meyer-Pries M et al. Arthroscopy-assisted ORIF vs conventional ORIF for ankle fractures: systematic review with meta-analysis. HSS J. 2025;21(1):86-92.
- Verhage SM et al. Open reduction and internal fixation of posterior malleolar fractures using the posterolateral approach. Bone Joint J. 2016;98-b(6):812-817.
- NICE NG38. Fractures (non-complex): assessment and management. 2016 (updated 2024).