Введение
Межберцовый синдесмоз представляет собой фиброзное соединение дистальных отделов большеберцовой и малоберцовой костей, связанных мощным связочным аппаратом. Хотя синдесмоз формально является суставом, в клинической практике под «повреждением синдесмоза» понимают именно повреждение синдесмотических связок.
Повреждения синдесмоза составляют 1–10% всех растяжений связок голеностопного сустава в общей популяции, а по данным более поздних исследований, посвящённых исключительно спортивным популяциям, синдесмотические повреждения выявляются в 17–74% всех травм голеностопного сустава у спортсменов (D’Hooghe et al., 2020; EFORT Open Rev., 2021). Изолированное повреждение синдесмоза (high ankle sprain) составляет примерно пятую часть всех растяжений голеностопного сустава и ассоциируется с более длительным восстановлением по сравнению с латеральными растяжениями. При переломах лодыжек повреждения синдесмоза встречаются значительно чаще — примерно в 10% всех переломов и в 25% переломов, требующих хирургического лечения. У 40% пациентов жалобы на нестабильность голеностопного сустава сохраняются через 6 месяцев после растяжения — и одной из причин может быть расширение вилки голеностопного сустава вследствие удлинения синдесмотических связок после острой травмы.
Расширение вилки голеностопного сустава всего на 1 мм уменьшает площадь контакта таранно-большеберцового сустава на 42% (Ramsey, Hamilton, 1976). Это приводит к перераспределению нагрузки, нестабильности и, в конечном счёте, к раннему развитию посттравматического артроза. Именно поэтому понимание анатомии, биомеханики и методов диагностики повреждений синдесмоза имеет критическое значение для определения оптимальной тактики лечения.
Анатомия синдесмоза
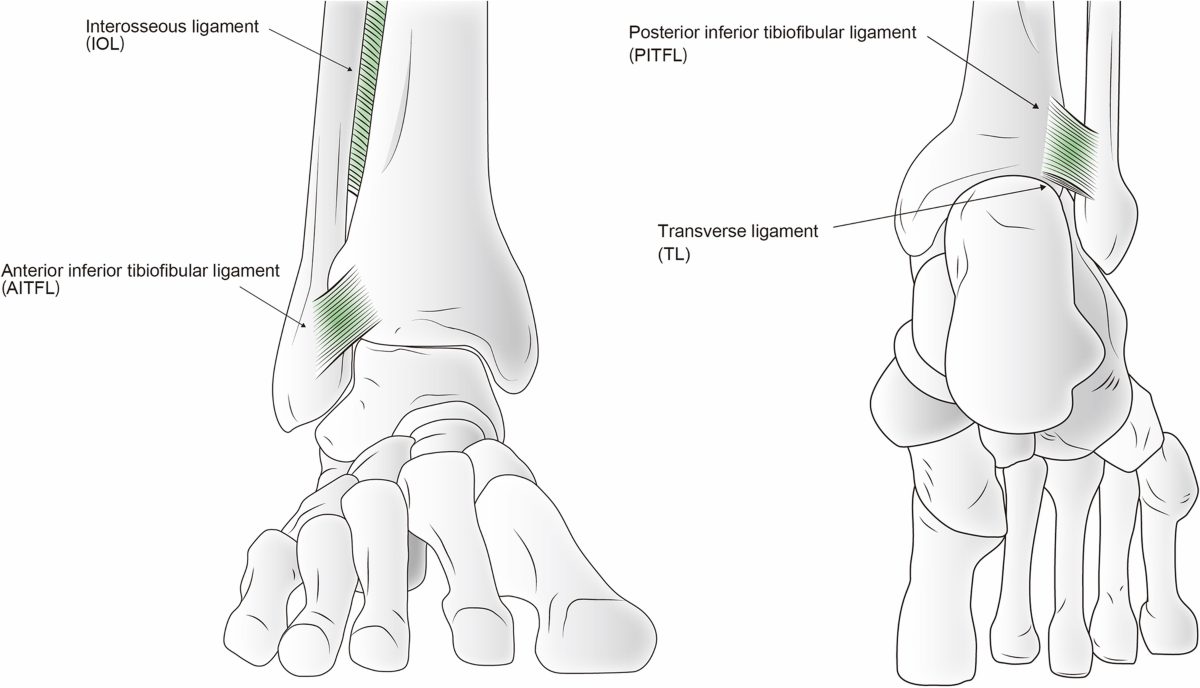
Рис. 1. Схематическое изображение синдесмоза
Костная конфигурация
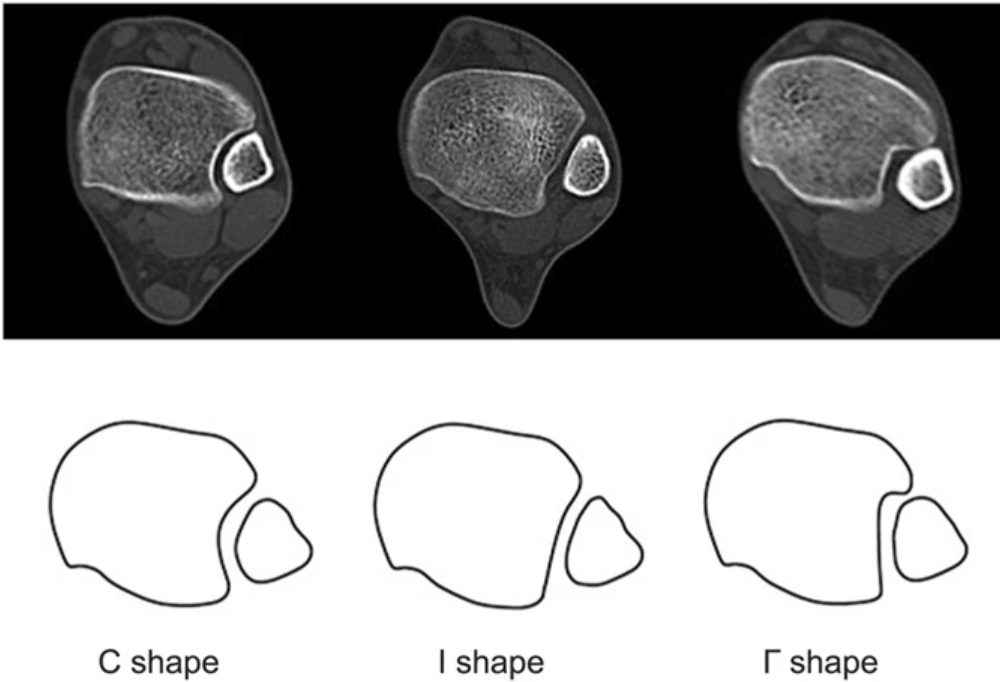
Рис. 2. Варианты строения межберцового синдесмоза
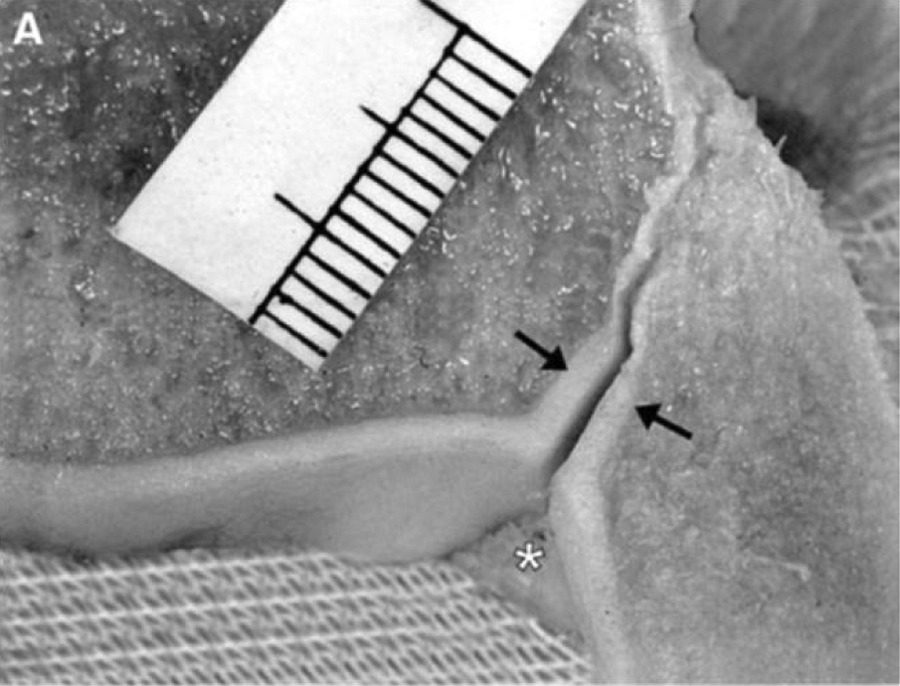
Рис. 3. Суставная поверхность межберцового синдесмоза
Межберцовый синдесмоз образован двумя костями и четырьмя связками. Медиальная шероховатая выпуклая поверхность дистального отдела малоберцовой кости сочленяется с латеральной треугольной малоберцовой вырезкой дистального отдела большеберцовой кости (incisura tibialis), формируя фиброзное соединение.
Размер и форма вырезки большеберцовой кости играют важную роль в патологии голеностопного сустава. Мелкая вырезка может предрасполагать к рецидивирующим растяжениям или повреждениям синдесмоза с переломо-вывихами. Передний бугорок большеберцовой кости (бугорок Шапута, Chaput’s tubercle) крупнее заднего и препятствует смещению малоберцовой кости кпереди. Более скромный задний бугорок допускает смещение малоберцовой кости кзади. При переломах малоберцовой кости, вызванных наружной ротацией, задний бугорок выступает точкой опоры (fulcrum), вокруг которой дистальный отдел малоберцовой кости ротируется кнаружи вдоль своей продольной оси.
Малоберцовая часть синдесмоза конгруэнтна большеберцовой. Межкостный гребень малоберцовой кости (crista interossea fibularis) образует выпуклый треугольник, расположенный проксимальнее суставной фасетки наружной лодыжки. Основание этого треугольника сформировано передним бугорком (бугорок Вагстафа — Ле Фора, Wagstaffe–Le Fort tubercle) и практически незаметным задним бугорком.
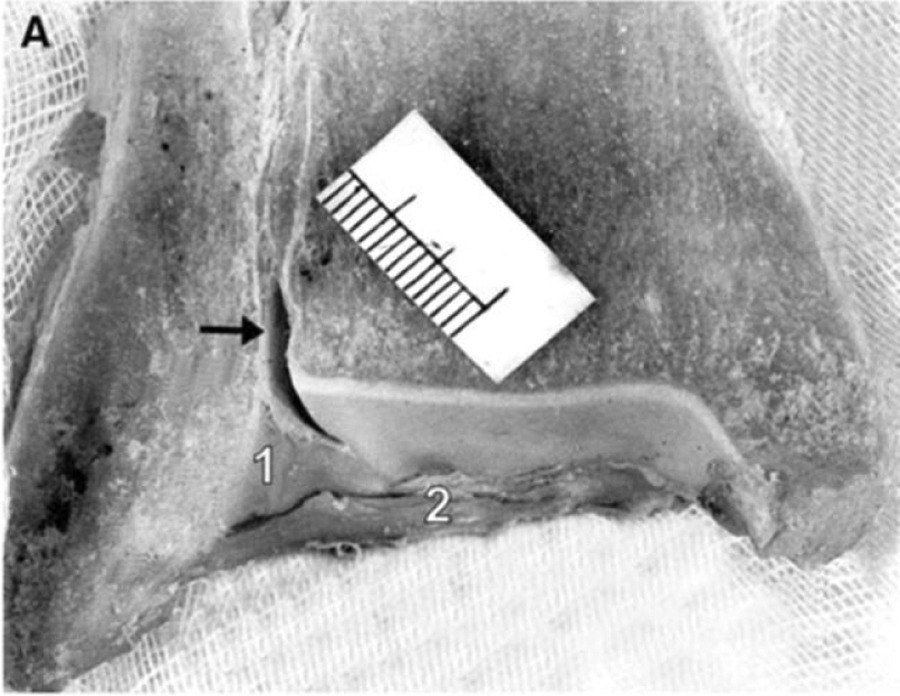
Рис. 4. Тибиофибулярная контактная зона (вид снизу, кадаверный препарат). 1 — хрящевая часть (истинный синовиальный сустав, высота 4 мм, длина 8 мм); 2 — центральная часть с V-образной синовиальной складкой. Стрелка указывает на верхнюю границу (уровень межкостной связки). Границы контактной зоны: БММС сверху, ПНБМс спереди, ЗНБМС сзади.
Связочный аппарат синдесмоза
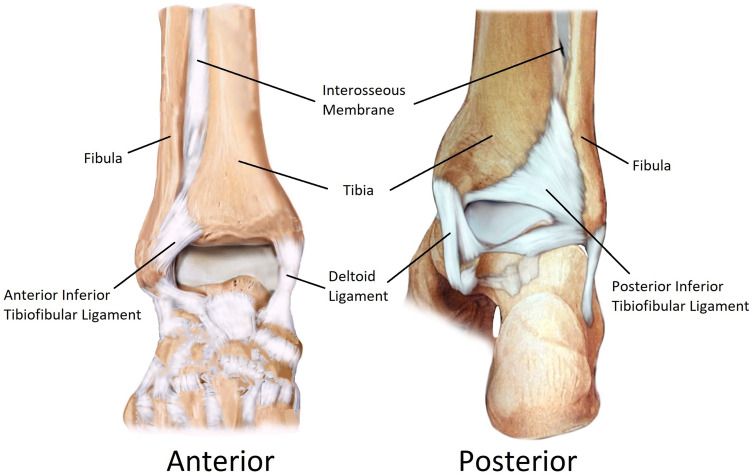
Рис. 5. Анатомия межберцового синдесмоза. Показаны четыре основные связки: передняя нижняя большеберцово-малоберцовая связка (AITFL), задняя нижняя большеберцово-малоберцовая связка (PITFL), межкостная мембрана (interosseous membrane) и поперечная связка (transverse ligament). Адаптировано из Liu et al., 2022, CC BY-NC 3.0.
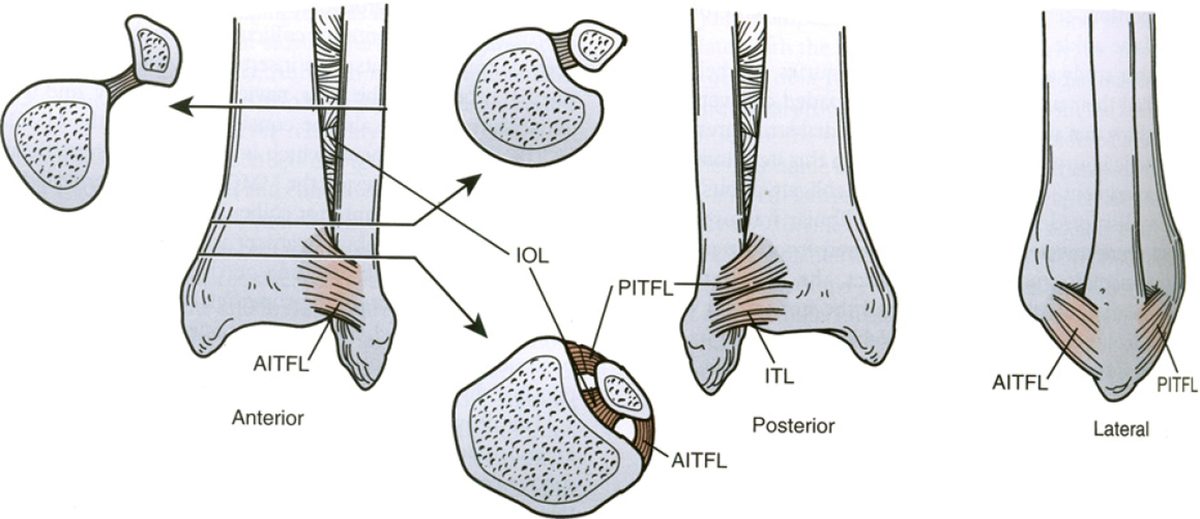
Рис. 6. Схематическое изображение связок синдесмоза
Четыре связки формируют синдесмотический связочный комплекс: передняя нижняя большеберцово-малоберцовая связка (ПНБМс, AITFL), задняя нижняя большеберцово-малоберцовая связка (ЗНБМС, PITFL), большеберцово-малоберцовая межкостная связка (БММС, TFIL) и поперечная межберцовая связка (TTFL). Эти связки совместно с костными структурами обеспечивают целостность соединения между дистальными отделами большеберцовой и малоберцовой костей, противодействуя осевым, ротационным и трансляционным нагрузкам.
Между большеберцовой и малоберцовой костями также имеется синовиальная складка, выстланная синовиальной оболочкой. Она распространяется от таранно-большеберцового сустава и называется синдесмотическим карманом (syndesmotic recess). Складка прикрепляется к дистальному отделу большеберцовой кости медиально и малоберцовой кости латерально, с интерпозицией жировой ткани, покрытой синовиальной оболочкой. При острых повреждениях синдесмоза этот карман может разрываться, что приводит к выходу контрастного вещества в область вырезки при артрографии. При хронических повреждениях синовиальная выстилка становится неровной вследствие воспаления.
передняя нижняя большеберцово-малоберцовая связка (ПНБМс, AITFL)
ПНБМс проходит косо от переднего бугорка дистальной части большеберцовой кости (фрагмент Тиллау-Шапут), в среднем на 5 мм проксимальнее суставной поверхности, к переднему бугорку дистальной части малоберцовой кости. Связка имеет мультифасцикулярное строение — между пучками коллагеновых волокон расположена жировая ткань.
ПНБМс разделена на три части. Верхняя — самая короткая, начинается чуть проксимальнее переднего бугорка большеберцовой кости и прикрепляется чуть проксимальнее переднего бугорка малоберцовой кости. Средняя — наиболее прочная, проходит между передними бугорками большеберцовой и малоберцовой костей. Нижняя часть — самая длинная, распространяется дистальнее передних бугорков.
Добавочная передняя нижняя большеберцово-малоберцовая связка, известная как связка Бассетта (Bassett’s ligament), определяется в 21–92% случаев при анатомических препарациях и МРТ-исследованиях. Она проходит дистальнее и параллельно ПНБМс, не покрыта синовиальной тканью, является внутрисуставной структурой, пересекает проксимально-латеральный край голеностопного сустава и при тыльном сгибании контактирует с латеральным блоком таранной кости. Именно связка Бассетта может быть причиной переднелатерального импинджмента.
ПНБМс — самая слабая из четырёх синдесмотических связок и первой поддаётся нагрузкам, вызывающим наружную ротацию малоберцовой кости вокруг её продольной оси.
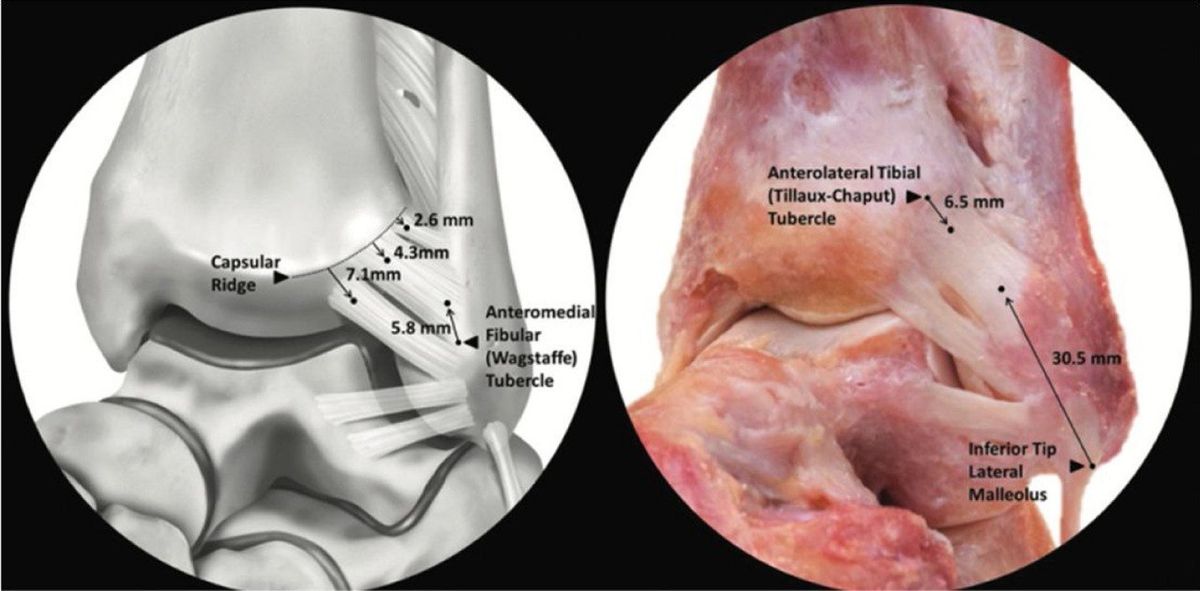
Рис. 7. передняя нижняя большеберцово-малоберцовая связка (ПНБМс/AITFL). 3D-модель и кадаверный препарат. Три пучка связки (Williams et al.). Основной пучок прикрепляется на малоберцовой кости в 30,5 мм от верхушки, на большеберцовой — в 9,3 мм от переднелатерального угла.
задняя нижняя большеберцово-малоберцовая связка (ЗНБМС, PITFL)
ЗНБМС — мощная связка, идущая от задней лодыжки большеберцовой кости к заднему бугорку малоберцовой кости в направлении от проксимально-медиального к дистально-латеральному. По форме и структуре она аналогична ПНБМс — мультифасцикулярна, состоит из множественных пучков коллагена с прослойками жировой ткани. Её нижняя часть, или поперечная связка (TTFL), расположена более горизонтально.
Поскольку ЗНБМС — толстая и прочная связка, чрезмерные нагрузки чаще приводят не к её разрыву, а к отрывному перелому задней лодыжки (фрагмент Фолькманна, Volkmann).
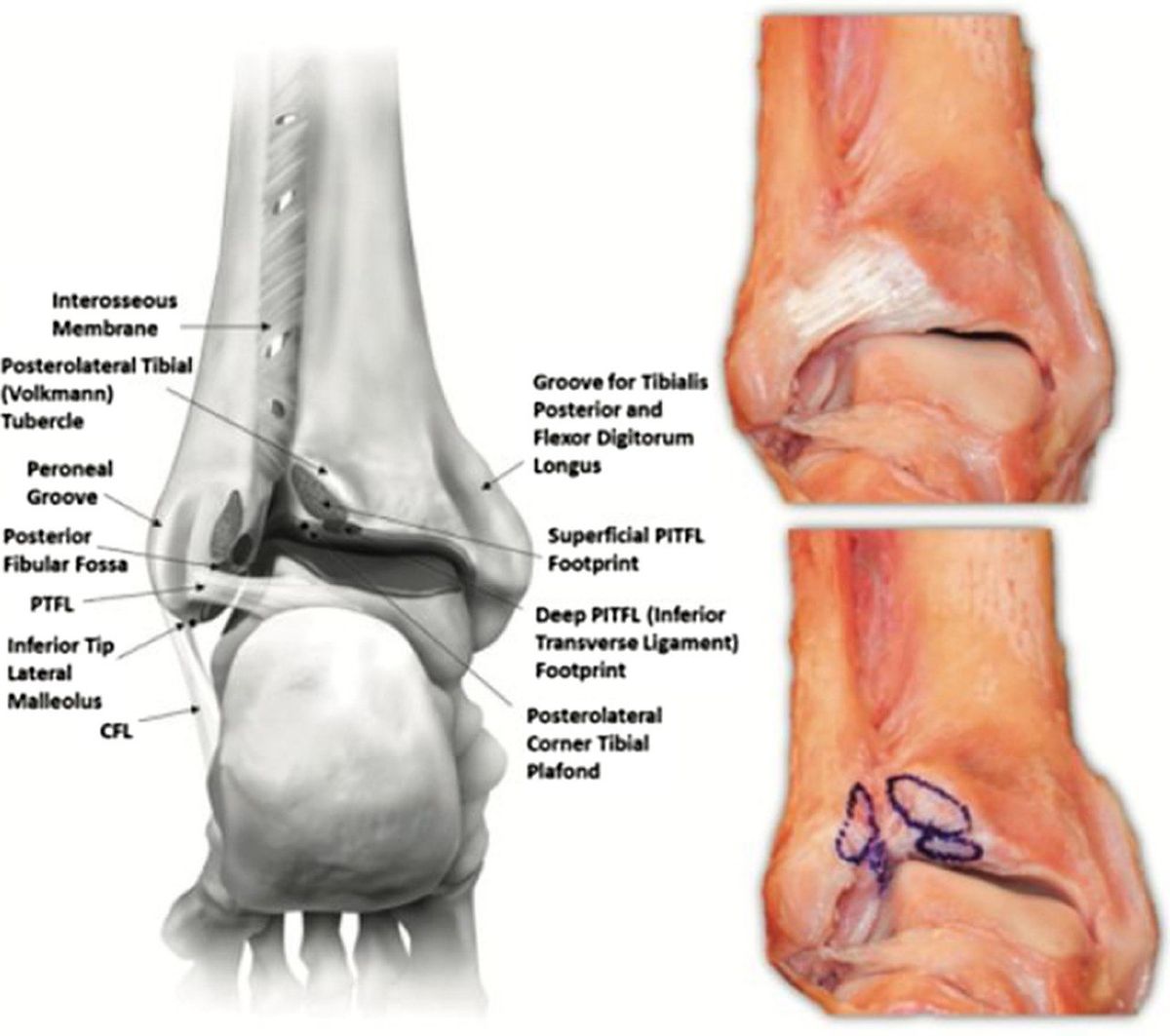
Рис. 8. задняя нижняя большеберцово-малоберцовая связка (ЗНБМС/PITFL), вид сзади. 3D-модель и кадаверные препараты. Два пучка: поверхностный и глубокий (нижняя поперечная связка). Трапециевидная форма, толщина 6 мм, длина 20 мм. Площадка прикрепления на малоберцовой кости — 26,3 мм от верхушки, на большеберцовой — 9 мм.
Поперечная межберцовая связка (TTFL)
Поперечная связка проходит горизонтально между проксимальным краем лодыжковой ямки малоберцовой кости и задненижним краем большеберцовой кости, иногда достигая задней поверхности внутренней лодыжки. Это толстая округлая связка, которая углубляет задненижний край большеберцовой кости и формирует аналог суставной губы (labrum analogue). Часть волокон задней таранно-малоберцовой связки (PTFL) сливаются с наиболее дистальными волокнами поперечной связки, образуя так называемый tibial slip, или межлодыжковую связку (IML).
Межлодыжковая связка (IML)
Межлодыжковая связка — отдельная анатомическая структура, обнаруживаемая почти всегда — в 81,8% из 77 препарированных образцов. IML начинается чуть проксимальнее начала задней таранно-малоберцовой связки в лодыжковой ямке и дистальнее начала поперечной связки. Она идёт параллельно поперечной связке, но всегда отделена от неё треугольным или четырёхугольным пространством, заполненным мягкими тканями.
При подошвенном сгибании IML расслабляется и приближается к поперечной связке. Пространство между поперечной связкой и IML делает заднелатеральный доступ при артроскопии голеностопного сустава наиболее безопасным с точки зрения сохранности связочных структур. IML может быть причиной заднего импинджмента у балерин — при крайнем подошвенном сгибании возможно её ущемление или формирование повреждения по типу ручки лейки.
Межкостная мембрана и межкостная связка
Межкостная мембрана проходит между большеберцовой и малоберцовой костями на всём их протяжении. В самом дистальном отделе она утолщается и формирует пространственную сеть пирамидальной формы, заполненную жировой тканью и крутыми пучками волокон, которые образуют межкостную связку. Большинство волокон идут от большеберцовой кости латерально-дистально и кпереди к малоберцовой кости, хотя некоторые волокна на передней поверхности имеют обратное направление.
Наиболее дистальные волокна прикрепляются к большеберцовой кости на уровне переднего бугорка и спускаются прямо к малоберцовой кости чуть проксимальнее таранно-большеберцового сустава. Наиболее проксимальные волокна прикрепляются к большеберцовой кости у верхушки вырезки. Межкостная связка отличается значительной вариабельностью: у одних людей она отсутствует, у других — отчётливо выражена, особенно при уплощённой вырезке большеберцовой и малоберцовой костей. Область под межкостной связкой обычно занята синовиальной складкой из таранно-большеберцового сустава.
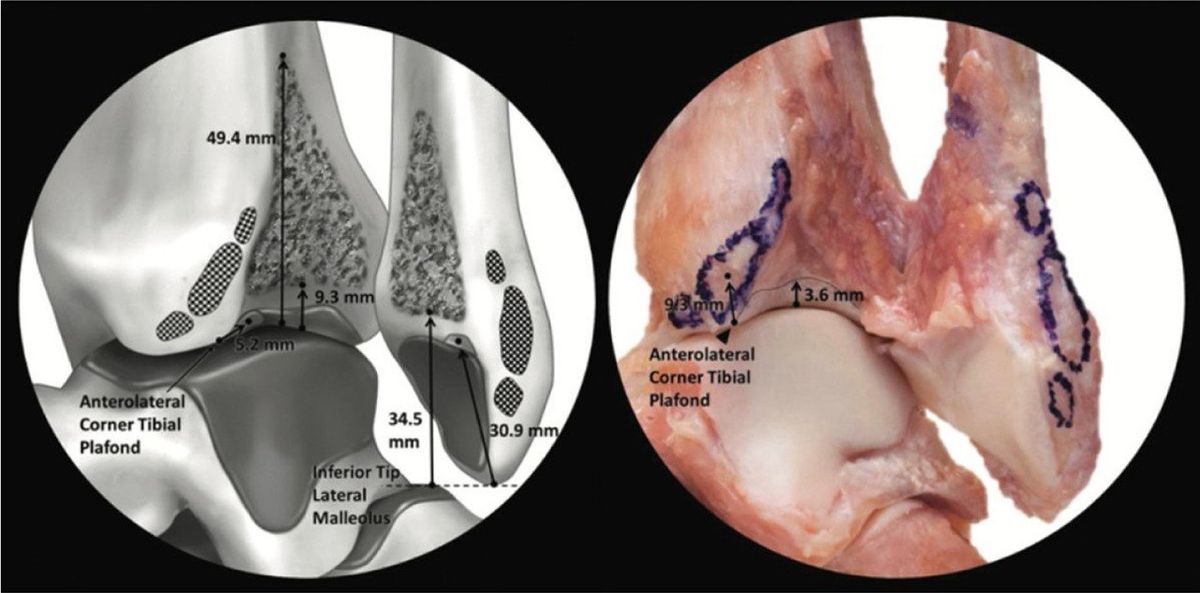
Рис. 9. Большеберцово-малоберцовая межкостная связка (БММС/TFIL). Пирамидальная форма. Площадки прикрепления: малоберцовая кость — 70,4–34,5 мм от верхушки, большеберцовая кость — 49,4–9,3 мм от переднелатерального угла. 3D-модель и кадаверный препарат.
Также в области проксимальной части межберцового синдесмоза может проходить ветвь малоберцовой артерии, которая формирует анастомоз с большеберцовой артерией. В ряде случаев данная ветвь имеет большой диаметр и её повреждение при установке позиционного винта может вызывать сильное кровотечение.
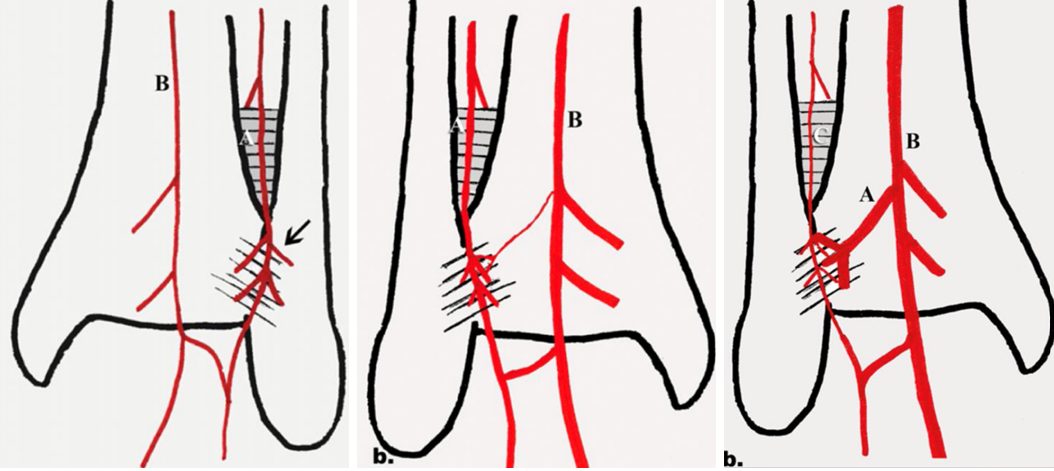
Рис. 10. Варианты расположения сосудов в области межберцового синдесмоза
Биомеханика синдесмотической нестабильности
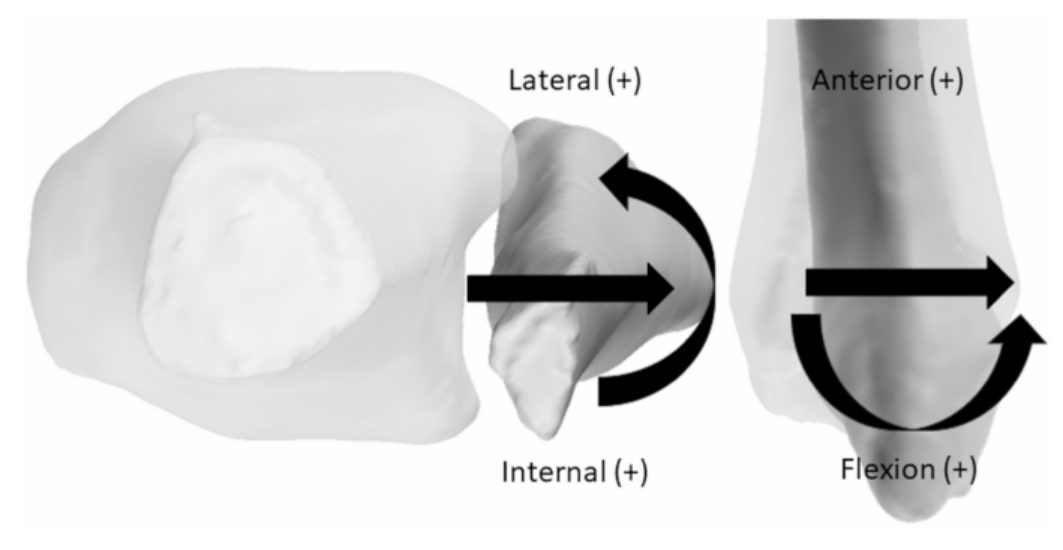
Рис. 11. Вектор движений малоберцовой кости в синдесмозе
Относительный вклад каждой связки в стабильность синдесмоза был определён в экспериментах на анатомических препаратах: ПНБМс обеспечивает примерно 35% стабильности, поперечная связка (TTFL) — 33%, межкостная связка (TFIL) — 22%, ЗНБМС (PITFL) — 9%. Таким образом, три оставшиеся связки — TTFL, TFIL и ЗНБМС, расположенные кзади и в межкостном пространстве, — суммарно обеспечивают около 64% стабильности синдесмоза, что объясняет их принципиальное значение в хирургическом лечении.
Межберцовый синдесмоз — важнейшая функциональная структура, обеспечивающая стабильность голеностопного сустава при осевой нагрузке и ходьбе. Дистальная малоберцовая и большеберцовая кости вместе с синдесмотическими связками формируют прочное сочленение. Синдесмоз обеспечивает мощный латеральный бортик вилки голеностопного сустава, противодействуя осевым, ротационным и трансляционным нагрузкам, стремящимся разделить эти две кости.
Относительное движение в синдесмозе зависит от положения стопы и характера нагрузки. При переходе от подошвенного к тыльному сгибанию малоберцовая кость совершает 1,25 мм латеральной трансляции и 2° наружной ротации.
Повреждение межкостной мембраны снижает передачу нагрузки по малоберцовой кости на 30%, что приводит к нарушению распределения нагрузки и динамическим изменениям в голеностопном суставе, если целостность малоберцовой кости не восстановлена. Нарушение нагрузки, в свою очередь, вызывает повреждение суставного хряща и развитие артроза.
Ранее считалось, что перелом малоберцовой кости на высоте более 7 см от верхушки наружной лодыжки не влияет на ротационную стабильность голеностопного сустава, и сообщались хорошие результаты без фиксации малоберцовой кости. Однако перелом в средней трети малоберцовой кости с повреждением межкостной мембраны часто приводит к укорочению дистального фрагмента малоберцовой кости, что делает восстановление конгруэнтности голеностопного сустава невозможным. Нефиксированный межберцовый синдесмоз приводит к развитию вертикальной нестабильности в данном случае.
Латеральное смещение таранной кости на 1 мм уменьшает площадь контакта с большеберцовой костью на 40% — это явление, механически связанное с расширением вилки, но обусловленное непосредственно трансляцией таранной кости, а не изменением межберцового промежутка. Смещение более 1,5 мм приводит к концентрации напряжения в голеностопном суставе и дегенерации суставной поверхности в долгосрочной перспективе.
Синдесмотические связки и дельтовидная связка функционируют как единый блок: совместно они обеспечивают стабильность таранной кости во фронтальной плоскости в пределах вилки голеностопного сустава. Хотя ПНБМс слабее ЗНБМС, она является основным ограничителем избыточного движения малоберцовой кости относительно большеберцовой и наружной ротации таранной кости внутри вилки.
Механическое разрушение межкостной связки и мембраны может привести к повышению компрессионного напряжения в большеберцовой кости, увеличению вероятности латеральной дислокации малоберцовой кости и неконгруэнтности суставных поверхностей голеностопного сустава. Динамика движений и положение таранной кости в вилке нарушаются, что приводит к аномальному распределению контактного давления и, следовательно, к развитию артроза.
Механизм повреждения
Наружная ротация стопы — наиболее значимый механизм повреждения межберцового синдесмоза. При наружной ротации стопы малоберцовая кость ротируется кнаружи и смещается латерально, что приводит к постепенному нарастанию натяжения ПНБМс и межкостной связки до их разрыва. Дальнейшее латеральное смещение малоберцовой кости за пределы межкостной мембраны приводит к её повреждению.
Если наружно-ротационная нагрузка продолжает нарастать и передаётся на проксимальный отдел малоберцовой кости, возникает концентрация напряжения из-за ограничения верхнего межберцового синдесмоза. При этом, если малоберцовая кость не сместилась кнаружи, под действием избыточной нагрузки произойдёт перелом малоберцовой кости. Отёк в зоне повреждения межкостной мембраны дополнительно увеличивает натяжение и нередко приводит к укорочению дистального отдела малоберцовой кости, что усугубляет нестабильность и, при отсутствии надлежащего лечения, способствует развитию посттравматического артроза.
Помимо наружной ротации, повреждения синдесмоза могут быть вызваны эверсией (пронацией) таранной кости в вилке голеностопного сустава и чрезмерным тыльным сгибанием. Последний механизм обусловлен тем, что передняя часть блока таранной кости шире задней. Этот анатомический фактор способствует расширению дистального межберцового сочленения при крайнем тыльном сгибании — таранная кость действует как клин внутри вилки голеностопного сустава.
Повреждения синдесмоза обычно сочетаются с переломами лодыжек — чаще всего с переломами типа Weber C, но также и с переломами типа Weber B. Изолированные повреждения синдесмоза без перелома также возможны. Описаны случаи дислокации межберцового синдесмоза при интактной малоберцовой кости — все они были связаны с торсионной нагрузкой и травматической супинацией. Эти случаи, как правило, оставались нераспознанными из-за отсутствия настороженности в отношении повреждения синдесмоза при отсутствии перелома.
Отдельного внимания заслуживает перелом Мезоннёва (Maisonneuve) — высокий перелом малоберцовой кости в проксимальной трети, сочетающийся с повреждением межкостной мембраны и синдесмоза на всём протяжении. Этот тип перелома может выглядеть обманчиво доброкачественным на стандартных рентгенограммах голеностопного сустава, поскольку уровень перелома малоберцовой кости значительно выше зоны исследования.
Клиническая картина и диагностика
Анамнез и жалобы
Большинство пациентов описывают механизм наружной ротации стопы. Боль в области синдесмоза голеностопного сустава, которая может распространяться проксимально по голени, невозможность нагрузки на конечность и отёк — типичные проявления острого повреждения синдесмоза. Боль обычно локализуется над ПНБМс и может быть воспроизведена при активной или пассивной наружной ротации стопы либо при форсированном тыльном сгибании.
Нормальный паттерн ходьбы с перекатом пятка-носок может быть заменён ходьбой с подъёмом пятки — пациент стремится избежать тыльного сгибания и уменьшить боль при фазе отталкивания.
Клинические тесты
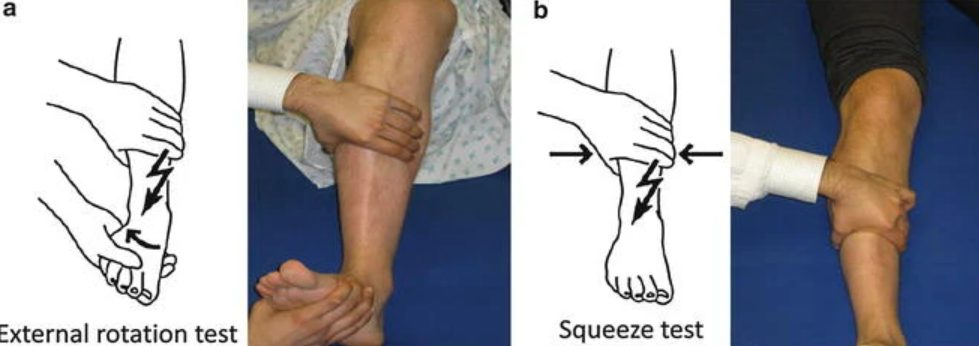
Рис. 12. Стресс-тесты оценки стабильности межберцового синдесмоза
Для диагностики повреждений синдесмоза используют шесть основных клинических тестов, каждый из которых направлен на провокацию боли в области межберцового синдесмоза:
Точечный тест (point test) — исследующий оказывает давление непосредственно на переднюю поверхность межберцового синдесмоза. Положительным считается воспроизведение боли в проекции ПНБМс.
Тест сжатия (squeeze test) — исследующий обхватывает дистальные отделы большеберцовой и малоберцовой костей обеими руками и выполняет компрессию. Боль в области синдесмоза указывает на его повреждение.
Тест наружной ротации (external rotation stress test) — исследующий фиксирует голень одной рукой, а другой выполняет наружную ротацию стопы при нейтральном положении голеностопного сустава. Боль в области синдесмоза свидетельствует о повреждении.
Тест скрещённых ног (cross-leg test) — пациент сидит, положив повреждённую ногу на колено здоровой ноги, и мягко надавливает на медиальную поверхность колена повреждённой ноги. Нагрузка передаётся на синдесмоз через малоберцовую кость.
Тест тыльного сгибания (dorsiflexion test) — исследующий фиксирует голень и пассивно выполняет тыльное сгибание стопы, что может привести к расширению вилки и воспроизведению боли.
Тест удара по пятке (heel thump test) — исследующий удерживает голень пациента и наносит умеренный удар кулаком по центру пяточной кости вдоль продольной оси большеберцовой кости. Аксиальная нагрузка передаётся через голеностопный сустав на синдесмоз.
Диагностическая точность тестов
Первый систематический обзор с мета-анализом диагностической точности клинических тестов при повреждениях синдесмоза (Sman et al., Physical Therapy in Sport, 2021) включал 6 исследований с 512 участниками и оценил 13 тестов. Ключевые результаты приведены ниже.
| Тест | Чувствительность | Специфичность | Практическое значение |
|---|---|---|---|
| Пальпация синдесмоза | 92% (95% ДИ 79–98%) | умеренная | Лучший скрининговый тест |
| Тест выпада с тыльным сгибанием (dorsiflexion lunge) | 75% (95% ДИ 64–84%) | умеренная | Высокочувствительный нагрузочный тест |
| Тест сжатия (squeeze test) | умеренная | 85% (95% ДИ 81–89%) | Лучший подтверждающий тест |
| Тест наружной ротации | умеренная | 78% (95% ДИ 73–82%) | Высокоспецифичный провокационный тест |
Примечание. Тест выпада с тыльным сгибанием (dorsiflexion lunge test) — это нагрузочный тест: пациент стоит у стены и наклоняется вперёд, удерживая пятку на полу. Его следует отличать от пассивного теста тыльного сгибания, описанного выше.
Данные мета-анализа свидетельствуют, что ни один тест в отдельности не обладает одновременно высокой чувствительностью и высокой специфичностью. Наиболее рациональная клиническая стратегия — последовательная: сначала применяют высокочувствительные тесты (пальпация, dorsiflexion lunge) для исключения повреждения, затем при положительном результате — высокоспецифичный тест (сжатие) для его подтверждения. Ни один тест не позволяет достоверно разграничить стабильные и нестабильные повреждения синдесмоза, поэтому решение об операции требует дополнительной визуализации или артроскопии (Sman et al., 2021).
Классификация
Повреждения синдесмоза традиционно классифицируют по трём степеням — аналогично латеральным растяжениям голеностопного сустава. I степень — умеренное растяжение, II степень — неполный разрыв, III степень — полный разрыв синдесмоза. Предложена также анатомическая классификация диастаза синдесмоза, разделяющая его на явный (frank) и скрытый (occult), с дальнейшим делением на коронарный, сагиттальный, ротационный и продольный типы.
Помимо классификации по степени тяжести, консенсусная панель ESSKA-AFAS предложила разделение по давности: острые повреждения (менее 6 недель), подострые (6 недель — 6 месяцев) и хронические (более 6 месяцев). Это деление имеет практическое значение, поскольку тактика лечения существенно различается для каждой временной группы.
Консенсус APKASS (2021) дополнительно систематизировал подход к хроническим повреждениям синдесмоза, предложив структурную классификацию на основе вовлечённых элементов: ПНБМс, межкостная связка, межкостная мембрана, ЗНБМС и дельтовидная связка. Классификация помогает определить объём хирургического вмешательства: изолированное повреждение ПНБМс может потребовать только её реконструкции, тогда как вовлечение нескольких связок в сочетании с дельтовидной связкой указывает на глобальную нестабильность вилки и требует более масштабной реконструкции.
Роль дельтовидной связки
Повреждения синдесмоза могут сопровождаться повреждениями дельтовидной связки, поэтому необходима дифференциальная диагностика для оценки вовлечения медиального связочного комплекса. Значительный отёк, болезненность при пальпации и экхимоз в области внутренней лодыжки в сочетании с рентгенологически подтверждённым расширением синдесмоза более 4 мм могут указывать на повреждение дельтовидной связки. Сочетанное повреждение дельтовидной связки и синдесмотических связок, как правило, приводит к выраженной нестабильности всей вилки голеностопного сустава.
Дифференциальная диагностика
Повреждение синдесмоза нередко ошибочно принимают за тяжёлое латеральное растяжение голеностопного сустава, тогда как тактика лечения этих состояний кардинально различается: нестабильное повреждение синдесмоза III степени требует операции, тогда как латеральное растяжение III степени — нет. Ключевые дифференциально-диагностические признаки представлены ниже.
| Признак | Повреждение синдесмоза | Латеральное растяжение |
|---|---|---|
| Механизм | Наружная ротация стопы, форсированное тыльное сгибание | Инверсия (супинация) стопы |
| Локализация боли | Выше голеностопного сустава, над ПНБМс, по ходу межберцового промежутка | Ниже и кпереди от наружной лодыжки (ATFL, CFL) |
| Пальпация | Болезненность в проекции ПНБМс и межберцового промежутка | Болезненность в проекции ATFL, кпереди от наружной лодыжки |
| Тест сжатия | Положительный (боль в проекции синдесмоза) | Отрицательный |
| Тест наружной ротации | Положительный | Отрицательный |
| Сроки восстановления | 45–65 дней и более | ~15 дней |
| Риск нестабильности | Высокий при нераспознанном диастазе | Умеренный при множественных растяжениях |
Кроме того, в дифференциальный ряд необходимо включать:
- Перелом Maisonneuve — боль по медиальной поверхности лодыжки и/или болезненность по ходу малоберцовой кости должны служить поводом для рентгенографии всей голени;
- Переломы Weber B и C — стандартные рентгенограммы обязательны при любом подозрении на повреждение синдесмоза;
- Остеохондральное повреждение таранной кости — нередко сопутствует повреждениям синдесмоза и может быть единственным источником хронической боли при кажущемся благополучии связочного аппарата.
Необходимо помнить, что клиническое разграничение тяжёлого латерального растяжения и изолированного повреждения синдесмоза крайне затруднено: оба состояния могут давать схожую клиническую картину, а специфичность отдельных тестов недостаточна для уверенного исключения синдесмотической патологии (Physical Examination of Ankle Sprain and Ankle Instability, PubMed 37137620, 2023).
Визуализация
Рентгенография
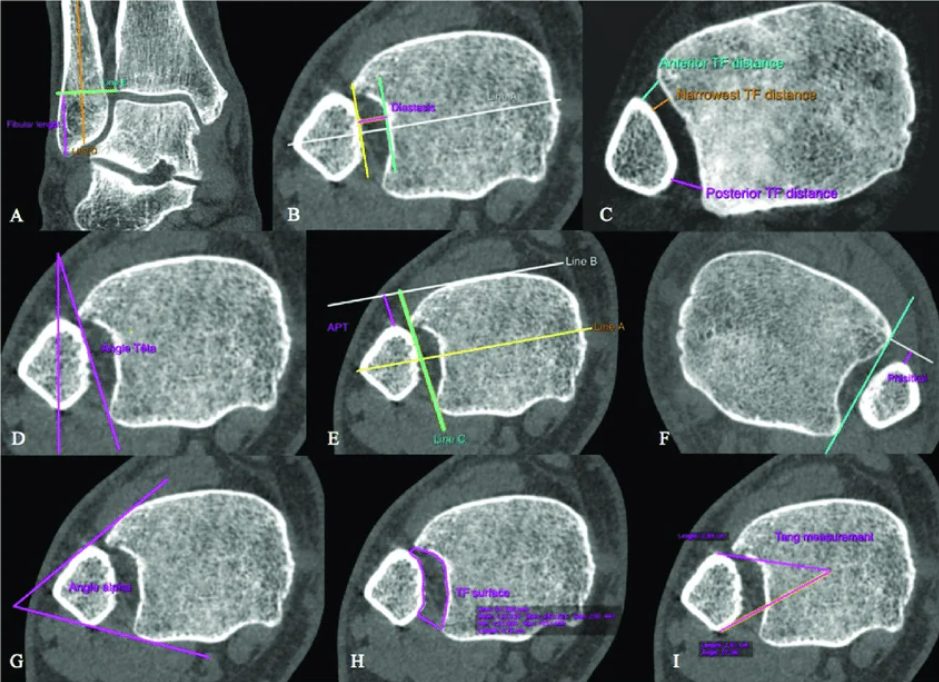
Рис. 13. Предложенные в литературе углы и дистанции для оценки синдесмоза
Стандартная рентгенография в прямой (AP) и ротационной (mortise) проекциях позволяет оценить три ключевых параметра межберцового синдесмоза:
Межберцовый светлый промежуток (tibiofibular clear space, TFCS) — измеряется на 1 см проксимальнее суставной поверхности большеберцовой кости. При интактном синдесмозе TFCS не должен превышать 6 мм.
Межберцовое перекрытие (tibiofibular overlap, TFO) — на прямой проекции должно составлять более 6 мм или более 42% ширины малоберцовой кости; на ротационной проекции — более 1 мм.
Медиальный светлый промежуток (medial clear space, MCS) — не должен превышать расстояние между куполом таранной кости и плафоном большеберцовой кости.
Ротационная проекция с нагрузкой (weight-bearing mortise view) — наиболее информативный метод рентгенологической оценки стабильности синдесмоза, однако многие пациенты не могут стоять на одной ноге из-за боли. Для оценки тяжести повреждения рентгенограммы повреждённого синдесмоза следует сравнивать с рентгенограммами контралатерального интактного голеностопного сустава. Необходимо также обращать внимание на возможное укорочение малоберцовой кости, ассоциированное с повреждением синдесмоза.
Тем не менее классические рентгенологические измерения синдесмоза могут быть ненадёжными при оценке дистального межберцового соотношения.
Стресс-рентгенография
Интраоперационная стресс-рентгенография помогает оценить состояние межберцового синдесмоза. Расширение TFCS и MCS более чем на 2 мм при наружно-ротационной нагрузке указывает на повреждение синдесмоза. Однако доказательная база для стресс-рентгенографии как основного метода оценки синдесмотических повреждений ограничена, особенно при хронических повреждениях.
Интраоперационный тест латерального крючка (lateral hook test, LHT) эффективно выявляет нестабильность синдесмоза во фронтальной плоскости. Нестабильность определяется при увеличении TFCS свыше 5 мм при рентгенологическом контроле или при расширении синдесмоза более 2 мм при интраоперационном осмотре. Однако степень диастаза, необходимая для определения нестабильности, остаётся дискуссионной.
Компьютерная томография
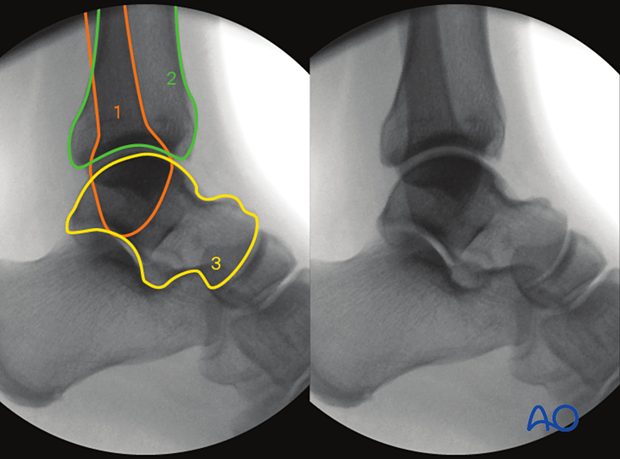
Рис. 14. Положение малоберцовой кости в боковой проекции
КТ превосходит стандартную рентгенографию в оценке целостности синдесмоза и способна выявлять подвывих синдесмоза, которую сложно визуализировать на обзорных рентгенограммах, особенно в неочевидных случаях. Возможность оценки обоих голеностопных суставов делает КТ предпочтительным неинвазивным методом оценки репозиции синдесмоза.
КТ-сканирование синдесмоза обычно проводится на уровне наиболее выступающей точки переднего бугорка большеберцовой кости. Повреждение синдесмоза диагностируется при межберцовом промежутке более 6 мм или расширении более 2 мм по сравнению с контралатеральной стороной. Повреждение с расхождением 2–3 мм может быть подтверждено на фронтальных КТ-срезах.
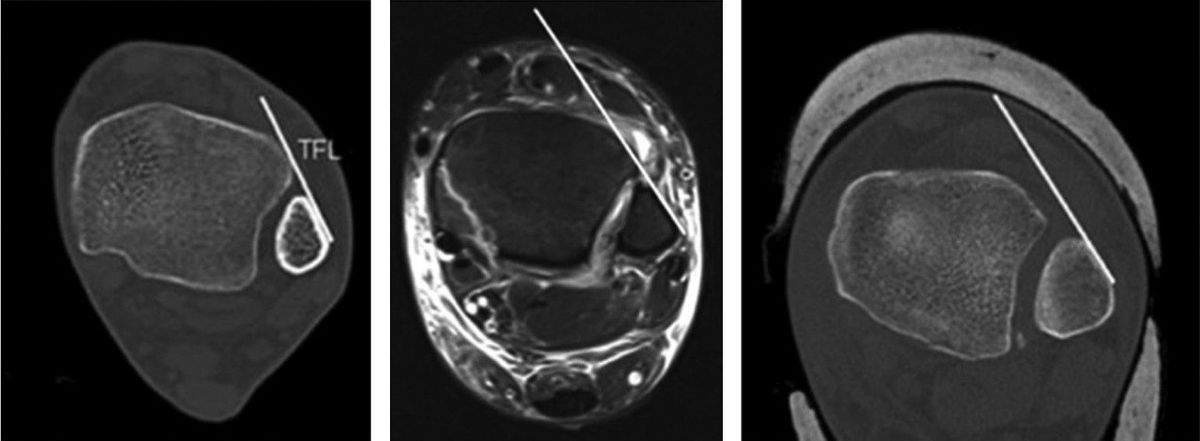
Рис. 15. Тибиофибулярная линия Гиффорда (TFL) на аксиальных срезах КТ и МРТ. Линия проводится вдоль переднелатеральной кортикальной поверхности малоберцовой кости. Расстояние от переднего бугорка Тилло-Шапута до TFL не должно превышать 2 мм. Параметр чувствителен к ротационной нестабильности.
КТ с нагрузкой (weight-bearing CT, WBCT) обладает дополнительным преимуществом — динамической оценкой синдесмоза: при нагрузке выявляются значимые латеральная трансляция и наружная ротация малоберцовой кости относительно вырезки.
В последние годы WBCT стала ведущим инструментом диагностики субклинической (subtle) нестабильности синдесмоза — той, которую не удаётся выявить стандартными методами. Наиболее перспективным направлением является трёхмерный волюметрический анализ: объёмные измерения синдесмоза на протяжении 5 см проксимальнее плафона большеберцовой кости продемонстрировали площадь под ROC-кривой 0,96 с чувствительностью 90% и специфичностью 95% (Ashkani Esfahani et al., 2022). Трёхмерное картирование расстояний (3D distance mapping) на WBCT показало наибольшую диагностическую точность в первых 1–3 см вырезки с AUC 80,9–83,0% (Krähenbühl et al., 2025). Эти данные свидетельствуют о том, что 3D-волюметрия на WBCT может стать новым стандартом диагностики повреждений синдесмоза, особенно в клинически неоднозначных ситуациях.
Разрабатываются и технологии глубокого обучения (deep learning) для автоматизированного анализа WBCT-сканов синдесмоза. Одна из моделей достигла F1-score 0,91 при распознавании нестабильности синдесмоза, ошибочно классифицировав лишь один случай (Borjali et al., 2023). Автоматизация 3D-анализа может существенно повысить воспроизводимость и доступность точной диагностики.
Магнитно-резонансная томография
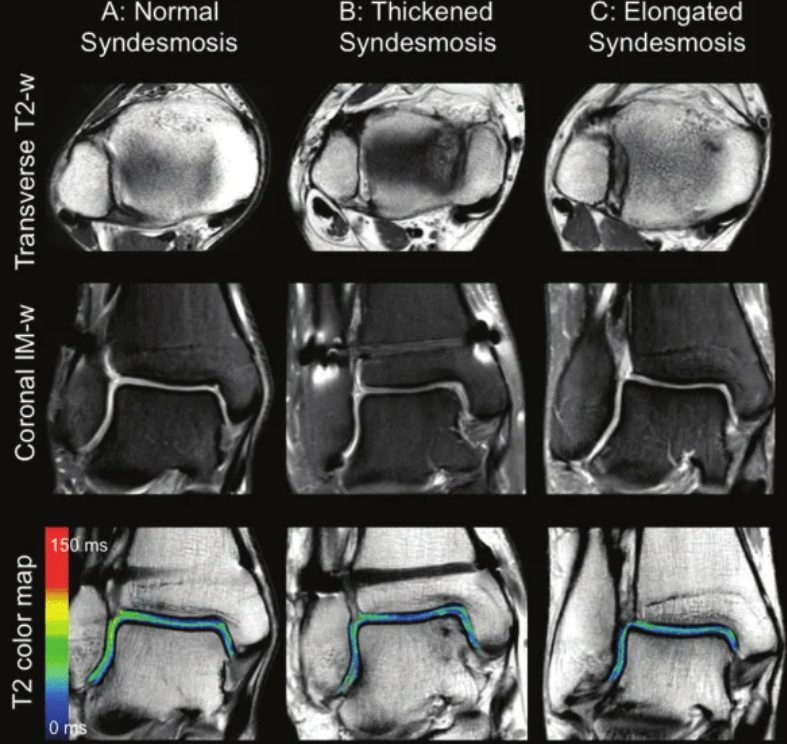
Рис. 16. МРТ-изображение различных состояний синдесмоза: А — нормальное, В — рубцово изменённое, С — элонгированное (удлинённое)
МРТ обеспечивает более высокую диагностическую точность по сравнению с рентгенографией и КТ. В отличие от рентгенографии и КТ, которые оценивают повреждение синдесмоза по вторичным признакам, МРТ позволяет напрямую визуализировать синдесмотические связки. Контрастные препараты и МРТ 3 Тесла дополнительно повышают диагностическую точность.
Чувствительность МРТ при повреждениях синдесмоза достигает 91%, специфичность — 100%. Для сопутствующих разрывов дельтовидной связки чувствительность составляет 84%, специфичность — 93,5%.
Однако корреляция МРТ-находок с клиническими жалобами может быть затруднительной, а ценность МРТ при субклинической (subtle) нестабильности синдесмоза требует дальнейшего изучения.
В целом, рентгенография не может надёжно предсказать повреждение синдесмоза. КТ превосходит рентгенографию в выявлении подвывиха. МРТ обеспечивает чувствительность и специфичность, приближающиеся к 100%. Каждый метод имеет своё место: рентгенография — для первичного скрининга, КТ — для оценки репозиции и выявления скрытых повреждений, МРТ — для прямой визуализации связок и планирования лечения.
Артроскопия
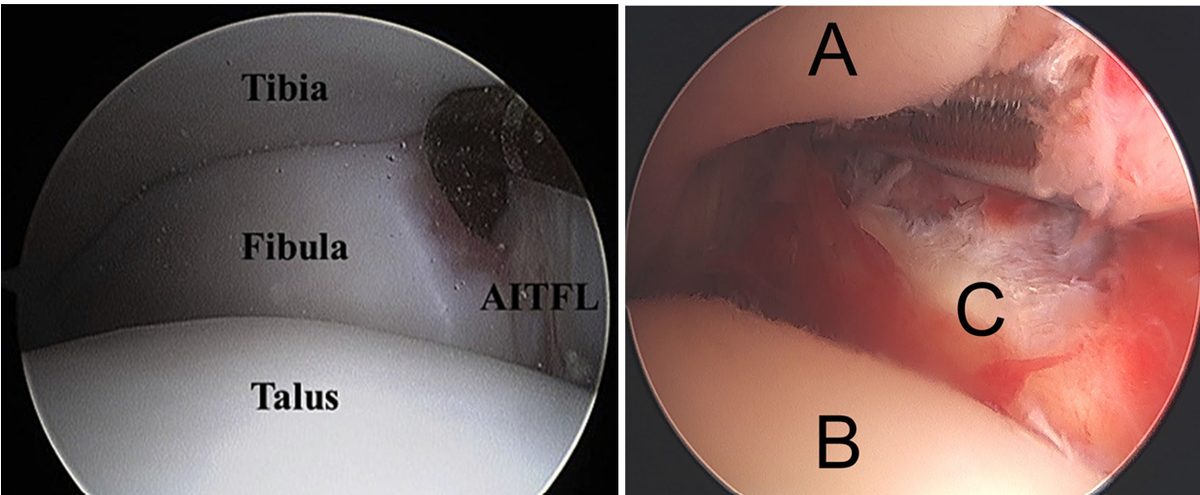
Рис. 17. Артроскопический вид нормального и повреждённого синдесмоза
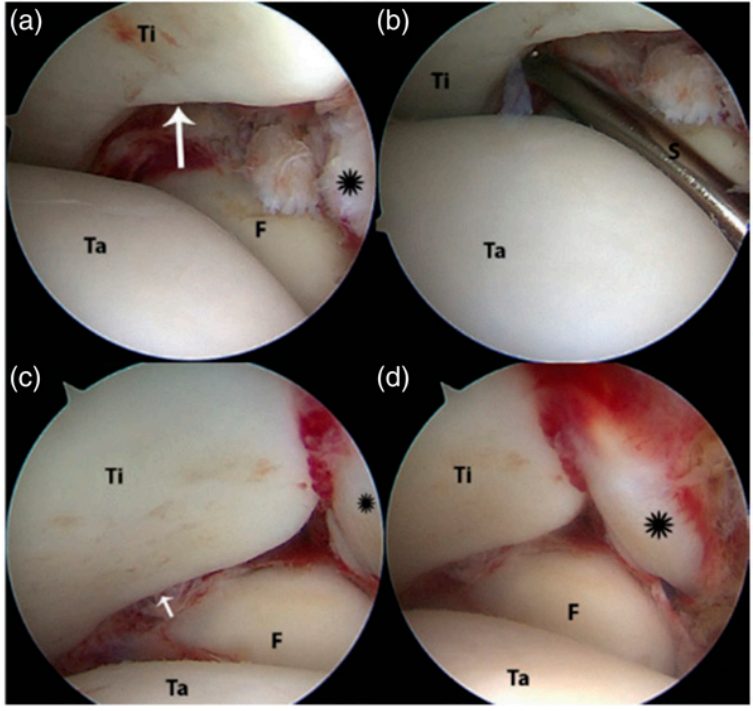
Рис. 18. Артроскопический вид повреждённого синдесмоза: a — внешний вид, b — положительный стресс-тест, c и d — этапы устранения подвывиха
Артроскопическая оценка синдесмоза стала ценным методом диагностики стабильности связочного аппарата голеностопного сустава. Артроскопия обеспечивает прямую визуализацию межберцового сочленения и позволяет оценить стабильность в нескольких плоскостях — фронтальной, горизонтальной и сагиттальной — при моделировании нагрузок. Точность артроскопической диагностики повреждений синдесмоза составляет 100%.
Острые повреждения
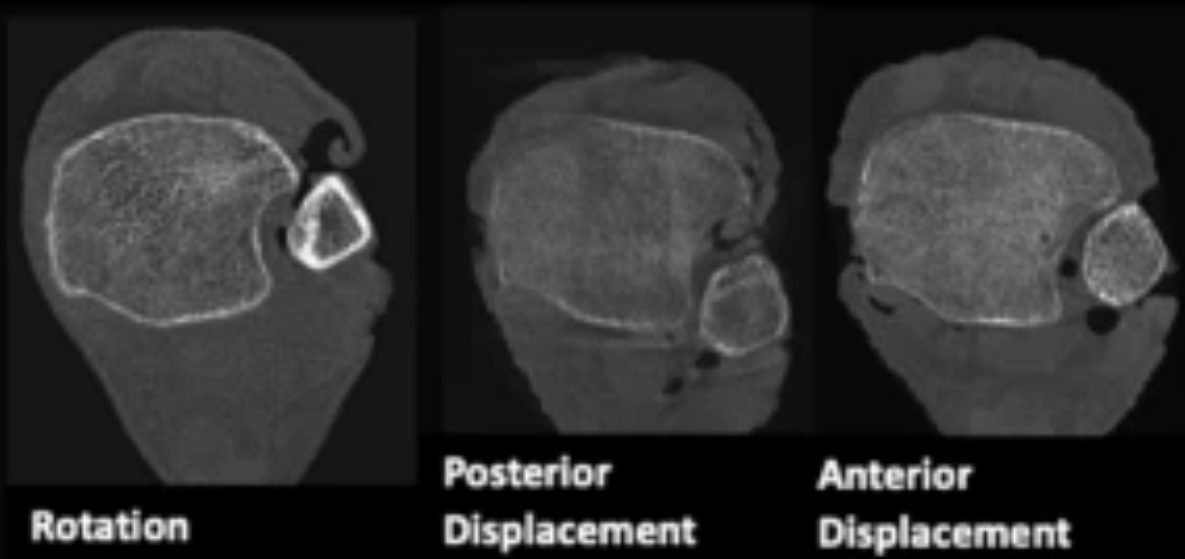
Рис. 19. Возможные варианты подвывиха в межберцовом синдесмозе
При острых повреждениях можно визуализировать разорванные части передней порции синдесмоза и нестабильность малоберцовой кости, что позволяет определить характер повреждения и выбрать адекватную тактику лечения.
Артроскопически выделяют: частичный разрыв ПНБМс, полный разрыв ПНБМс без дислокации, полный разрыв ПНБМс с дислокацией, полный разрыв ПНБМс с отрывом ЗНБМС. Помимо латерального повреждения, артроскопия позволяет оценить состояние дельтовидной связки и стабильность всей вилки.
Хронические повреждения
При хронических повреждениях артроскопия позволяет оценить положение малоберцовой кости во вырезке и стабильность голеностопного сустава. Несостоятельность синдесмотических связок часто выявляется при мануальном тестировании под артроскопическим контролем — например, при пробе сжатия (squeeze test) гипертрофированная синовиальная ткань выпячивается в полость сустава при компрессии малоберцовой кости к большеберцовой и исчезает при прекращении компрессии, что верифицирует нестабильность во фронтальной плоскости.
Целостность синдесмоза также можно оценить введением 3-миллиметрового зонда в дистальный межберцовый сустав с мягким вращением его вокруг продольной оси.
Последовательная диссекция связок показала, что для возникновения нестабильности синдесмоза во фронтальной плоскости необходимо повреждение ПНБМс, межкостной связки и ЗНБМС. Артроскопическая оценка такой нестабильности должна проводиться вдоль заднего края вырезки. Если нестабильность выявляется как кзади, так и кпереди, это указывает на сопутствующее повреждение дельтовидной связки.
Артроскопия также помогает выявить гипертрофию синдесмотических связок с развитием переднелатерального импинджмента.
В сравнении со стресс-рентгенографией, которая не могла достоверно отличить интактный синдесмоз от повреждения одной связки, артроскопическое зондирование позволяло дифференцировать изолированные повреждения ПНБМс или дельтовидной связки и различать различные паттерны последовательного повреждения связок.
Консервативное лечение и реабилитация
Критерии выбора тактики лечения
Тактика лечения острых повреждений синдесмоза определяется прежде всего стабильностью синдесмотического комплекса, верифицированной клинически и визуализационно.
- I степень (стабильное растяжение) — консервативное лечение: период разгрузки с постепенным переходом к нагрузке в ортезе, реабилитационная программа. Хирургическое вмешательство не показано.
- II степень — стабильная (grade IIa) — при подтверждённой стабильности на стресс-рентгенограммах, КТ или при артроскопии допустимо консервативное лечение, однако требует динамического наблюдения: сохранение симптомов или нарастание расхождения синдесмоза служат основанием для ревизии тактики. Необходимо понимать, что в настоящее время надёжно разграничить стабильные и нестабильные повреждения II степени клиническими методами невозможно (Ankle and Syndesmosis Instability Consensus, EFORT Open Rev., 2021).
- II степень — нестабильная (grade IIb) и III степень — хирургическая стабилизация. Нестабильные повреждения при консервативном ведении неизбежно приводят к латентному диастазу, хронической нестабильности и раннему артрозу.
Критерии неэффективности консервативного лечения, при наличии которых следует рассмотреть хирургическое вмешательство:
- сохранение боли и отёка в проекции синдесмоза через 6 недель на фоне полноценной реабилитации;
- невозможность перейти к осевой нагрузке в допустимые сроки;
- выявление нарастания межберцового промежутка при контрольной визуализации.
Протокол реабилитации
Изолированные повреждения синдесмоза требуют значительно более длительного восстановления, чем латеральные растяжения: в среднем 45 дней до возвращения к спорту при консервативном ведении по сравнению с 15 днями при латеральных растяжениях. После хирургической стабилизации пуговичными фиксаторами средний срок возвращения к спорту составляет около 65 дней, что существенно меньше, чем при фиксации винтами (90–180 дней) (PMC6391553, Return to Sport Systematic Review, 2019).
Современные протоколы реабилитации строятся на критериальном принципе: переход к следующей фазе осуществляется не по истечении фиксированного срока, а при достижении конкретных функциональных показателей.
Фаза 1 — острая (0–2 недели при консервативном; 0–6 недель после операции)
Цели: контроль боли и отёка, защита повреждённых структур, сохранение мышечного тонуса.
Нагрузка: разгрузка или частичная нагрузка в ортезе / гипсовой шине в зависимости от степени повреждения и метода лечения. Форсированное тыльное сгибание исключается.
Упражнения: изометрические сокращения мышц голени, движения пальцами, упражнения для проксимальных суставов.
Критерии перехода к фазе 2: значительное уменьшение боли в покое и при пальпации, контроль отёка, возможность ходьбы с минимальным дискомфортом.
Фаза 2 — подострая (2–6 недель при консервативном; 6–10 недель после операции)
Цели: восстановление объёма движений, силы и нормального паттерна ходьбы.
Нагрузка: прогрессивная осевая нагрузка в ортезе; постепенная отмена вспомогательных средств опоры.
Упражнения: активные движения в голеностопном суставе (включая осторожное тыльное сгибание по мере стихания боли), упражнения на укрепление мышц голени (подъёмы на носок, эксцентрические упражнения), тренировка баланса на устойчивой поверхности.
Критерии перехода к фазе 3: удержание равновесия на одной ноге в течение 60 секунд, полный пассивный объём движений в голеностопном суставе, безболезненная ходьба в нормальном темпе.
Фаза 3 — возвращение к спортивной деятельности (с 6–8 недели при консервативном; с 10–12 недели после операции)
Цели: восстановление спортивно-специфической функции, нейромышечного контроля и силовой симметрии.
Упражнения: бег по прямой, смена направления, прыжковые упражнения, спортивно-специфические задачи с нарастающей интенсивностью.
Критерии допуска к спорту (return-to-sport criteria):
- индекс симметрии конечностей (Limb Symmetry Index, LSI) ≥ 90% при одиночном прыжке в длину (single-leg hop for distance);
- отклонение при тесте Y-balance (передняя проекция) не более 4 см по сравнению со здоровой стороной;
- объём тыльного сгибания в тесте «колено к стене» (knee-to-wall test) — не более 2 см разницы с контралатеральной стороной;
- отсутствие выпота и боли при провокационных тестах.
Необходимо подчеркнуть, что доказательная база специфических критериев возвращения к спорту после повреждений синдесмоза пока ограничена: большинство рекомендаций экстраполированы из протоколов, разработанных для других травм голеностопного сустава. Это — актуальное направление для будущих исследований (Return to Sport Systematic Review, PMC6391553, 2019).
Хирургическое лечение
Острые повреждения
Стабилизация межберцового синдесмоза показана при подтверждённой нестабильности — как при острых изолированных повреждениях, так и после остеосинтеза сопутствующих переломов лодыжек. Успех лечения определяется анатомической репозицией синдесмоза. Первый и самый критический шаг — анатомическая репозиция малоберцовой кости с восстановлением её длины, оси и ротации.
Роль артроскопии при острых повреждениях
Артроскопия голеностопного сустава, выполняемая одновременно с фиксацией синдесмоза, позволяет решить несколько задач: верифицировать повреждение синдесмоза под прямым контролем, оценить качество репозиции в режиме реального времени, а также выявить и устранить сопутствующие внутрисуставные повреждения. По данным систематических обзоров, сопутствующие хондральные повреждения обнаруживаются при артроскопии у 72% пациентов с переломами лодыжек, нередко оставаясь нераспознанными при стандартном хирургическом доступе. Артроскопическое зондирование синдесмоза имеет диагностическую точность 100% (см. раздел «Артроскопия») и позволяет исключить подвывих малоберцовой кости, невыявляемый при флюороскопии. Именно поэтому артроскопически ассистированная фиксация синдесмоза находит всё более широкое применение.
Репозиция
Репозиция синдесмоза обычно выполняется с помощью репозиционных щипцов (bone clamp). Однако многочисленные исследования показали, что положение щипцов или винта может вызывать подвывих. Установка щипцов в нейтральном положении перпендикулярно синдесмозу сопровождается меньшим числом подвывихов по сравнению с косым положением. Прямая визуализация синдесмоза рекомендуется во всех случаях для минимизации риска подвывиха.
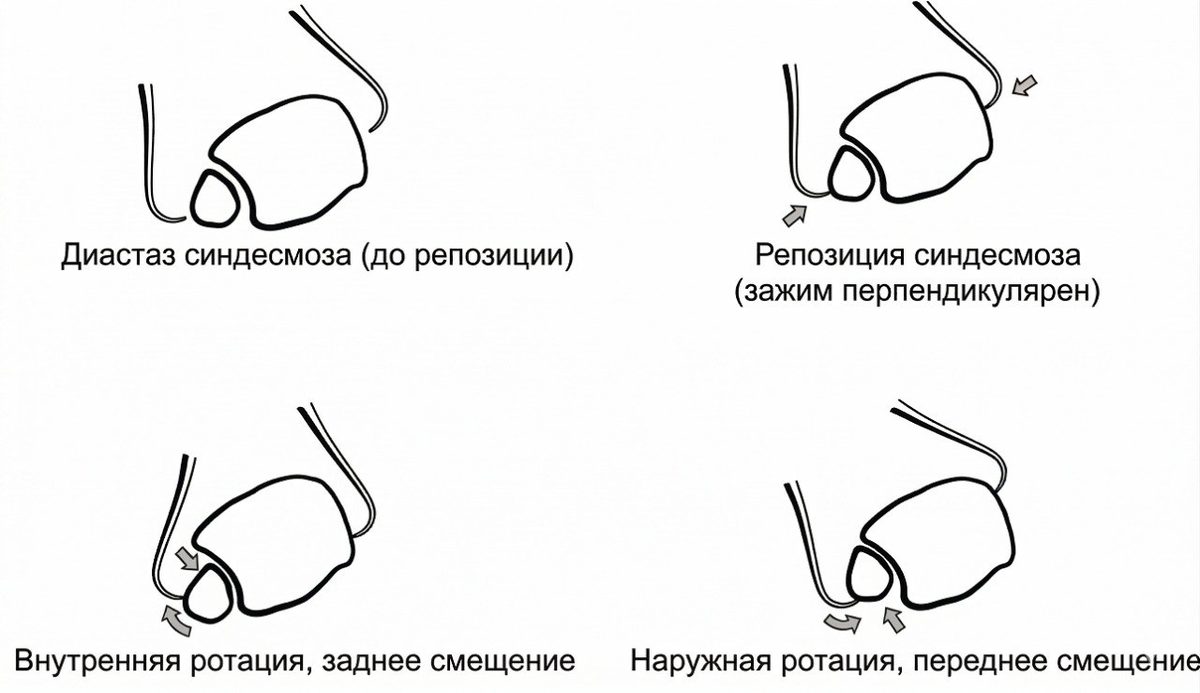
Рис. 20. Влияние положения щипцов на смещение малоберцовой кости при репозиции синдесмоза
Положение стопы при фиксации. Вопрос о том, в каком положении стопы выполнять фиксацию синдесмоза, остаётся дискуссионным. Классическое представление о необходимости максимального тыльного сгибания (для расширения вилки при установке передней, более широкой части блока таранной кости) не подтверждено доказательствами. Кадаверное исследование 2024 года показало, что фиксация в положении максимального тыльного сгибания ассоциируется с наружной ротацией малоберцовой кости и риском неправильной репозиции, тогда как статистически значимых различий в качестве репозиции между нейтральным положением и лёгким подошвенным сгибанием выявлено не было. Совокупность данных свидетельствует: положение стопы менее важно, чем анатомическая репозиция синдесмоза под прямым визуальным контролем. Максимальное тыльное сгибание при фиксации не рекомендуется (Cadaveric Study on Ankle Positioning, PubMed 39007668, 2024).
Методы фиксации
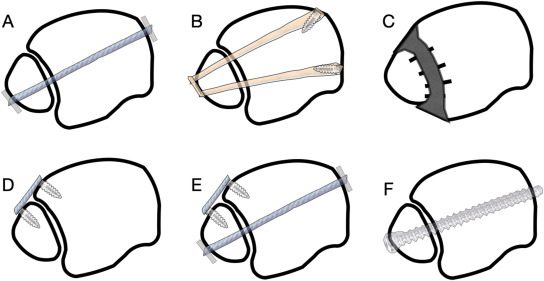
Рис. 21. Варианты фиксации межберцового синдесмоза
Описаны различные методы фиксации синдесмоза без единого консенсуса относительно оптимальной комбинации: один или два винта, винты 3,5 или 4,5 мм, металлические или биорезорбируемые винты, надсиндесмотическая или транссиндесмотическая установка, а также фиксация пуговичными фиксаторами (suture button).
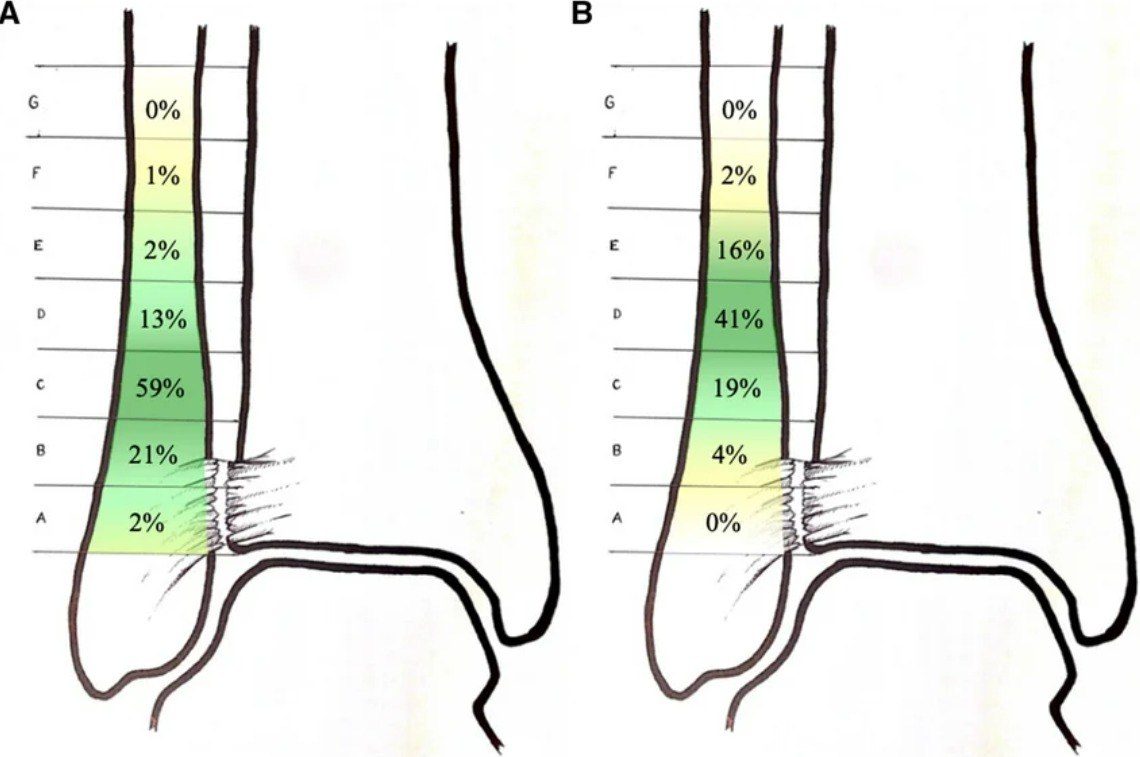
Рис. 22. Зона установки позиционных винтов по результатам опроса хирургов. А — установка первого винта, В — установка второго винта
Количество кортикалей при винтовой фиксации. Вопрос о том, сколько кортикалей должен захватывать позиционный винт, также остаётся дискуссионным. Биомеханические исследования и клинические данные не выявили значимых различий между трикортикальной и квадрикортикальной фиксацией ни по механической прочности, ни по функциональным результатам, ни по рентгенологическим параметрам. Трикортикальная фиксация рассматривается как адекватная альтернатива с сопоставимыми результатами.
Пуговичные фиксаторы vs. позиционные винты. Мета-анализ рандомизированных контролируемых исследований уровня I (Xu et al., 2023, SAGE Journals) показал, что пуговичные фиксаторы обеспечивают более высокий балл AOFAS через 3 месяца и 2 года, достоверно меньшую частоту подвывиха (0,8% vs 11,5%), поломки фиксатора (0% vs 25,4%) и необходимости удаления имплантата (6% vs 22,4%). На основании совокупности данных РКИ уровня I пуговичные фиксаторы получили рекомендацию уровня A (Xu et al., 2023). Это подтверждено более поздним мета-анализом (Archives of Orthopaedic and Trauma Surgery, 2024). Многоцентровое исследование Obey et al. (2024) также продемонстрировало достоверно более высокие баллы по шкале активности Tegner у пациентов после фиксации пуговичными фиксаторами.
Интраоперационный контроль репозиции. Проспективное исследование с использованием интраоперационной 3D-визуализации (O-arm или моторизованная 3D С-дуга) показало, что при удовлетворительной флюороскопической картине 3D-контроль выявлял подвывих, требующий ревизии, в 41% случаев. Это подчёркивает недостаточность стандартной флюороскопии и необходимость расширенного контроля репозиции.
Удаление позиционного винта. Вопрос о рутинном удалении синдесмотических винтов долгое время оставался дискуссионным. Систематический обзор и мета-анализ РКИ (2024) однозначно показали: рутинное удаление синдесмотических винтов не улучшает функциональные результаты по шкалам OMAS и AOFAS и не увеличивает объём тыльного сгибания по сравнению с оставлением винта на месте. При этом рутинное удаление ассоциируется с достоверно более высокой частотой послеоперационных осложнений (PMC12112226, 2025). Текущие данные поддерживают избирательный (on-demand) подход: удаление винта показано при болевом синдроме, поломке или признаках раздражения. Если удаление выполняется, оптимальные сроки — 8–15 недель после операции.
Переломы лодыжек с разрывом синдесмоза нередко сочетаются с переломом задней лодыжки (фрагмент Фолькманна), при котором ЗНБМС остаётся интактной и прикреплённой к костному фрагменту. Тактика фиксации заднего фрагмента остаётся дискуссионной, однако анатомическая репозиция доказанно восстанавливает натяжение ЗНБМС и улучшает стабильность синдесмоза по сравнению с изолированной винтовой фиксацией синдесмоза. Переломы бугорка Шапута и бугорка Вагстафа должны быть анатомически репонированы и фиксированы винтами с возможной дополнительной поддержкой пластинами.
Хронические повреждения
При подтверждённой хронической нестабильности межберцового синдесмоза выбор метода лечения определяется степенью повреждения связок, наличием диастаза, состоянием суставного хряща и давностью травмы. Доказательная база по этому разделу пока ограничена небольшими ретроспективными сериями, поэтому приведённые ниже рекомендации отражают преобладающий экспертный консенсус (J Clin Orthop Trauma, 2024; APKASS Consensus, 2021).
Алгоритм выбора метода лечения
Артроскопический дебридмент — при частичной нестабильности без значимого диастаза (гипертрофированная синовиальная ткань, рубцовые изменения без функциональной несостоятельности синдесмоза). Дебридмент устраняет источник импинджмента, однако при динамической нестабильности без дополнительной стабилизации результаты неудовлетворительны.
Дебридмент + динамическая стабилизация пуговичным фиксатором — при подтверждённой динамической нестабильности без грубого диастаза. Является наиболее широко используемым методом при хронических повреждениях: по имеющимся данным, 86% пациентов возвращаются к бегу и 79% — к дооперационному уровню спортивной активности. Применяется один или несколько пуговичных фиксаторов в сочетании с артроскопической оценкой.
Реконструкция ПНБМс аутотрансплантатом — при полной несостоятельности ПНБМс со значимой нестабильностью, не поддающейся изолированной фиксации пуговичным фиксатором. Используются аутотрансплантаты из полусухожильной мышцы, нежной мышцы (gracilis), подошвенной мышцы (plantaris), расщеплённого длинного малоберцового сухожилия. В большинстве случаев после пластики рекомендуется временная защита позиционным винтом.
Реконструкция с вовлечением дельтовидной связки — при глобальной нестабильности вилки с повреждением как синдесмотических, так и медиальных структур. Описаны методики одномоментной реконструкции синдесмоза и дельтовидной связки единым трансплантатом.
Активно развиваются артроскопические методики репарации ПНБМс. В 2024 году описана техника артроскопической репарации ПНБМс с использованием безузловых якорных фиксаторов (knotless suture anchor) в сочетании с пуговичным фиксатором (Arthroscopy Techniques, 2024). В 2025 году опубликована методика комбинированной артроскопической репарации ПНБМс со стабилизацией синдесмоза при хронической нестабильности (Arthroscopy Techniques, 2025). Преимущества артроскопического подхода: минимальная травма мягких тканей, одновременная оценка хряща и синдесмоза, более быстрое восстановление по сравнению с открытыми методиками.
Межберцовый артродез — при длительно существующей нестабильности с грубым диастазом, выраженным артрозом или неудаче предшествующих реконструктивных вмешательств. Рассматривается как операция спасения (salvage procedure). Сравнение артродеза и дебридмента со стабилизацией пуговичными фиксаторами не выявило достоверных различий в функциональных результатах, поэтому артродез не имеет преимуществ перед биологической реконструкцией при наличии условий для её выполнения (J Clin Orthop Trauma, 2024).
Корригирующая остеотомия — при неправильно сросшихся переломах лодыжек с нарушением баланса голеностопного сустава. При удлинении малоберцовой кости рубцовые синдесмотические связки натягиваются, что может само по себе стабилизировать синдесмоз без дополнительной фиксации.
Послеоперационное ведение
Послеоперационный протокол определяется методом фиксации. При фиксации пуговичными фиксаторами допустима более ранняя мобилизация по сравнению с позиционными винтами: ранняя нагрузка в ортезе с 4–6 недель, возвращение к спорту в среднем через 65 дней (27–104 дня). При фиксации позиционными винтами сроки нагрузки и возвращения к спорту традиционно более длительны (90–180 дней), хотя современные протоколы с применением одного тонкого винта при отсутствии перелома допускают более раннюю активизацию.
Детализированный реабилитационный протокол с критериями перехода между фазами и критериями допуска к спорту представлен в разделе «Консервативное лечение и реабилитация».
Исходы лечения
Данных об отдалённых результатах хирургического лечения хронических повреждений синдесмоза пока немного, однако большинство доступных работ сообщают об улучшении послеоперационных функциональных шкал. По данным обзора J Clin Orthop Trauma (2024), 86% пациентов возвращаются к бегу и 79% — к дооперационному уровню спортивной активности после хирургического лечения хронической нестабильности синдесмоза. Сравнение межберцового артродеза (32 случая) и отсроченного дебридмента с репозицией и стабилизацией пуговичными фиксаторами (39 случаев) не выявило статистически значимых различий в послеоперационных исходах. Тем не менее высококачественных проспективных данных по-прежнему недостаточно, и выбор метода во многом определяется индивидуальной ситуацией.
Для повреждений синдесмоза, ассоциированных с переломами лодыжек, имеется значительно больше данных, демонстрирующих в целом удовлетворительные результаты при различных методиках. Не выявлено принципиальных различий при использовании винтов 3,5 или 4,5 мм, трикортикальных или квадрикортикальных винтов, транссиндесмотических или надсиндесмотических винтов, нержавеющей стали или титана, металлических или биорезорбируемых винтов.
Динамические фиксаторы (suture button) продемонстрировали несколько лучшие функциональные результаты по сравнению с винтами. Частота подвывиха при использовании пуговичных фиксаторов ниже, чем при винтовой фиксации.
При переломах задней лодыжки с интактной ЗНБМС фиксация заднего фрагмента обеспечивает лучшую стабилизацию синдесмоза — восстановление 70% нормальной жёсткости по сравнению с 40% при изолированной фиксации синдесмоза винтами. Фиксация задней лодыжки также может повысить точность репозиции перелома малоберцовой кости в отношении ротации, длины и трансляции.
Осложнения
Подвывих
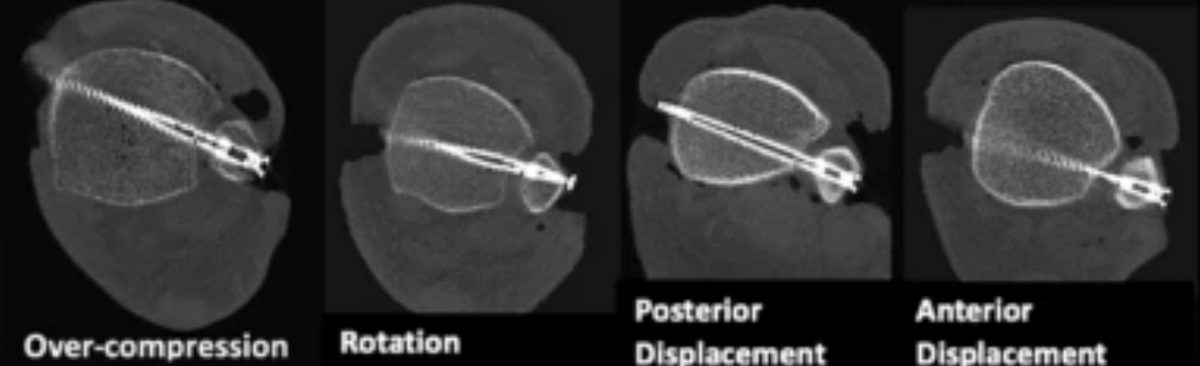
Рис. 23. Возможные варианты неправильной фиксации межберцового синдесмоза
Подвывих синдесмоза — частое осложнение с частотой 25–50% по данным различных исследований. Проспективное исследование Rungprai et al. (2024) продемонстрировало ещё более тревожные цифры: частота подвывиха непосредственно после остеосинтеза составила 69,2%, а через 12 месяцев — 61,5% при использовании стандартной винтовой фиксации. Прямая визуализация и репозиция под контролем зрения снижают частоту подвывиха при винтовой фиксации до уровня, сопоставимого с пуговичными фиксаторами. Фиксация пуговичными фиксаторами обеспечивает анатомическую репозицию в 98–100% случаев при минимальном сроке наблюдения 1 год по сравнению с 84% при винтовой фиксации.
Подвывих всего на 1,5 мм может приводить к неудовлетворительным клиническим результатам. Потеря латерального бортика позволяет таранной кости смещаться латерально, что увеличивает пиковую нагрузку в голеностопном суставе и может приводить к развитию артроза.
Осложнения фиксации
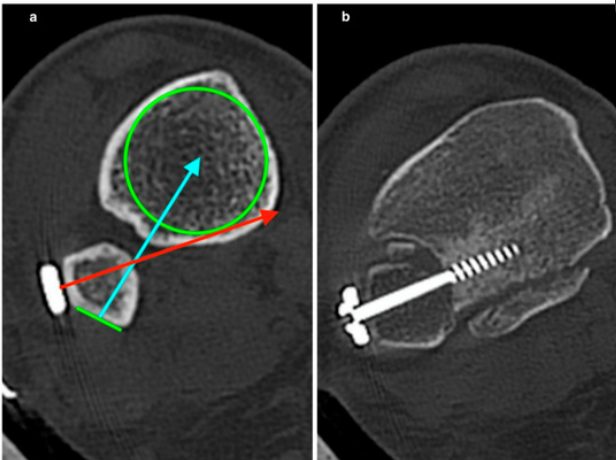
Рис. 24. Ошибки при фиксации межберцового синдесмоза
Осложнения, связанные с пуговичными фиксаторами, сопоставимы с осложнениями винтовой фиксации: раздражение мягких тканей (2%), дискомфорт (2%), инфекция (2%), при отсутствии случаев поломки или расшатывания в опубликованных исследованиях. Уникальные осложнения пуговичной фиксации включают ущемление сухожилия медиальной кнопкой. Редким, но описанным осложнением обоих методов является перелом дистальной части большеберцовой кости через канал винта или фиксатора.
Фиксация синдесмоза приводит к потере физиологического движения в межберцовом суставе и изменению нормальной биомеханики. Ограничение подвижности создаёт повышенную нагрузку на синдесмотические винты, что объясняет высокую частоту поломки винтов. В настоящее время нет однозначных данных в пользу рутинного удаления или сохранения синдесмотических винтов.
Дополнительные осложнения включают развитие гетеротопических оссификаций и, реже, межберцового синостоза — с неоднозначными функциональными последствиями.
Последствия нераспознанной и нелечённой нестабильности
Нераспознанное или недолеченное повреждение синдесмоза нередко приводит к значительно худшим долгосрочным исходам, чем осложнения самого хирургического вмешательства.
Хроническая нестабильность и латентный диастаз. Стабильное на первичном осмотре повреждение II степени при ненадлежащем ведении может прогрессировать в скрытый (occult) диастаз синдесмоза. Хроническая нестабильность проявляется болью при нагрузке, рецидивирующим отёком и снижением функции голеностопного сустава.
Посттравматический артроз. Персистирующий диастаз синдесмоза и нарушение конгруэнтности вилки ведут к перераспределению контактного давления и дегенерации суставного хряща. Клинически значимые дегенеративные изменения формируются при смещении таранной кости более 1,5 мм (см. раздел «Биомеханика»).
Импинджмент-синдромы. При хронических повреждениях синовиальная выстилка синдесмотического кармана становится неровной вследствие воспаления, развивается гипертрофия синовиальной ткани с формированием переднелатерального или большеберцово-малоберцового импинджмент-синдрома. Клинически это проявляется хронической болью при тыльном сгибании, стойким ограничением движений и нередко требует артроскопического дебридмента.
Остеохондральные повреждения таранной кости. Аномальная нагрузка на суставной хрящ при нестабильности синдесмоза предрасполагает к развитию остеохондральных дефектов блока таранной кости.
Рубцовая ткань в синдесмозе. Рубцовая перестройка дистального межберцового соединения — один из факторов хронического болевого синдрома и ограничения тыльного сгибания у пациентов с нераспознанными повреждениями синдесмоза (Switaj et al., Clin Sports Med, 2015).
Эти данные подчёркивают, что своевременная диагностика и правильный выбор тактики при первичном обращении являются ключевыми факторами профилактики долгосрочных осложнений.
Заключение
Повреждения синдесмоза — относительно частая патология, особенно у спортсменов. Хотя многие из этих повреждений поддаются консервативному лечению, критически важно различать стабильные и нестабильные повреждения. Современная литература углубила понимание последовательности, тяжести и значимости повреждения связок при травме синдесмоза, что помогает определять тактику лечения и прогноз.
Транссиндесмотическая винтовая фиксация остаётся широко используемым и эффективным методом, однако мета-анализы уровня I (2023–2024) свидетельствуют о преимуществах пуговичных фиксаторов: более физиологическое движение, достоверно меньшая частота подвывиха и поломки имплантата, отсутствие необходимости рутинного удаления фиксатора.
Диагностика существенно продвинулась благодаря КТ с нагрузкой и трёхмерному волюметрическому анализу (AUC 0,96 для субклинической нестабильности), а артроскопические методики репарации ПНБМс расширяют возможности минимально инвазивного лечения хронических повреждений.
Ключом к успешному лечению остаётся ранняя диагностика и анатомическая репозиция — смещение таранной кости более 1,5 мм неизбежно приводит к дегенеративным изменениям в голеностопном суставе.