Введение
Перелом пилона (перелом дистального метаэпифиза большеберцовой кости, перелом плафона) - внутрисуставной перелом несущей поверхности большеберцовой кости с вовлечением суставного плато голеностопного сустава. Термин «pilon» (франц. - пестик) был введён Destot в 1911 году и отражает механизм травмы: осевое вдавливание блока таранной кости в суставную поверхность большеберцовой кости.
Переломы пилона составляют 5-10% всех переломов большеберцовой кости и 1-10% переломов нижней конечности [Rüedi TP, Allgöwer M. Clin Orthop, 1979; Kellam JF, Waddell JP. J Trauma, 1979]. Ежегодная заболеваемость - около 7-10 на 100 000 населения [Court-Brown CM, Caesar B. Injury, 2006]. Несмотря на относительную редкость, эти переломы остаются одними из наиболее сложных в практике травматолога-ортопеда из-за высокой частоты осложнений, связанных с повреждением мягких тканей и внутрисуставным характером перелома.
Эпидемиология
Механизм травмы
Выделяют два основных механизма:
- Высокоэнергетическая осевая нагрузка - падение с высоты, ДТП. Преимущественно молодые мужчины (средний возраст 42 года). Характерна выраженная оскольчатость суставной поверхности и метафиза, тяжёлое повреждение мягких тканей [Lou et al., Injury, 2023]
- Низкоэнергетическая ротационная травма - более частый механизм у пожилых женщин (средний возраст 51 год). Менее выраженная оскольчатость, лучший прогноз [Lou et al., 2023]Из практики авторав большинстве случаев высокоэнергетические травмы требуют этапного лечения для профилактики развития послеоперационных осложнений.
Сопутствующие повреждения:
- Перелом малоберцовой кости - в 75-85% случаев [Topliss CJ et al., J Bone Joint Surg Br, 2005]
- Открытые переломы - 20-25% при высокоэнергетической травме
- Повреждение сухожилий (ущемление сухожилия задней большеберцовой мышцы) - выявляется при целенаправленном КТ-поиске; 36% — суммарная частота для переломов пилона и пяточной кости в комбинированной серии [Sousa et al., Arch Orthop Trauma Surg, 2023]; специфических данных только для переломов пилона в литературе недостаточно
- Повреждение синдесмоза - 25% случаев; ассоциировано со значительно худшими исходами (PROMIS PF 42.5 vs 47.1; 27% vs 10% вероятность эндопротезирования/артродеза) [Christensen et al., J Orthop Trauma, 2022]
Факторы риска осложнений
Сахарный диабет значительно ухудшает прогноз: риск любого осложнения возрастает в 3.64 раза (95% ДИ 1.854-7.159), риск артродеза - в 5.5 раза, риск глубокой инфекции - в 2.7 раза [Oladeji et al., J Orthop Trauma, 2021]. Крупное когортное исследование (N=8457 закрытых, N=1711 открытых переломов) подтвердило повышение частоты раневых инфекций, острого повреждения почек, ампутаций у пациентов с диабетом [Chowdary et al., J Orthop Trauma, 2023].
Хирургическая анатомия
Костная анатомия дистального отдела большеберцовой кости
Суставная поверхность дистального отдела большеберцовой кости (плафон) имеет вогнутую форму в сагиттальной плоскости, что обеспечивает конгруэнтность с блоком таранной кости. Площадь суставной поверхности плафона составляет примерно 10 см². Передний край плафона (margo anterior, передний бугорок Chaput/Tillaux-Chaput) выступает дистальнее заднего, формируя переднюю «губу», ограничивающую тыльное сгибание. Задний край (задняя лодыжка, фрагмент Volkmann) образует заднюю опору суставной поверхности и место прикрепления задней порции межберцового синдесмоза.
Медиальная лодыжка является продолжением медиальной колонны и местом прикрепления дельтовидной связки. Вырезка малоберцовой кости (incisura fibularis) расположена на латеральной поверхности дистального отдела большеберцовой кости и формирует ложе для дистального межберцового синдесмоза.
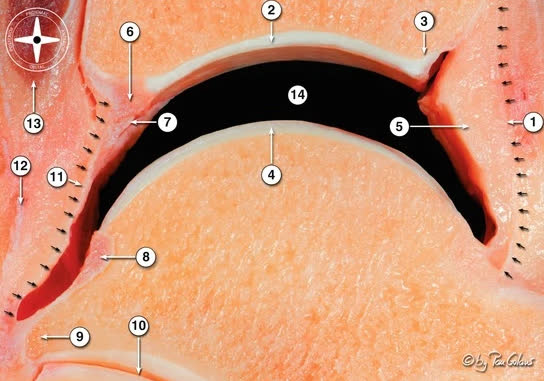
Метафиз большеберцовой кости имеет тонкий кортикальный слой и губчатую структуру, что определяет характерный паттерн разрушения при осевой нагрузке: вдавливание блока таранной кости в плафон с формированием импакции центральной зоны и расщеплением периферических фрагментов.
Мягкотканный покров
Передняя и медиальная поверхности дистального отдела большеберцовой кости покрыты минимальным слоем мягких тканей — кость расположена непосредственно под кожей и подкожной клетчаткой без мышечного покрытия. Это ключевая особенность, определяющая высокую частоту раневых осложнений: отсутствие мышечного буфера делает кожу уязвимой к повреждению при отёке, а закрытие раны при некрозе кожных краёв невозможно без пластических методов.
Латеральная и задняя поверхности покрыты мышцами (малоберцовые, задняя группа голени), что обеспечивает лучшее кровоснабжение и заживление ран. Это одна из причин, по которой задние доступы ассоциированы с меньшей частотой раневых осложнений.
Кровоснабжение и ангиосомы
Дистальный отдел голени кровоснабжается тремя основными артериями, каждая из которых формирует свой ангиосом:
- Передняя большеберцовая артерия — передняя поверхность голеностопного сустава, тыл стопы. Проходит в переднем компартменте между передней большеберцовой мышцей и длинным разгибателем пальцев, затем переходит на тыл стопы как тыльная артерия стопы
- Задняя большеберцовая артерия — медиальная и подошвенная поверхность. Проходит в глубоком заднем компартменте позади медиальной лодыжки
- Малоберцовая артерия — латеральная и задняя поверхность. Конечные ветви (прободающая передняя, латеральная пяточная) кровоснабжают латеральную область голеностопного сустава
Между ангиосомами располагаются «водоразделы» (watershed zones) — зоны двойного кровоснабжения из смежных ангиосом. Параллельные разрезы, расположенные в пределах одного ангиосома, безопаснее, чем разрезы, пересекающие ангиосомные границы.
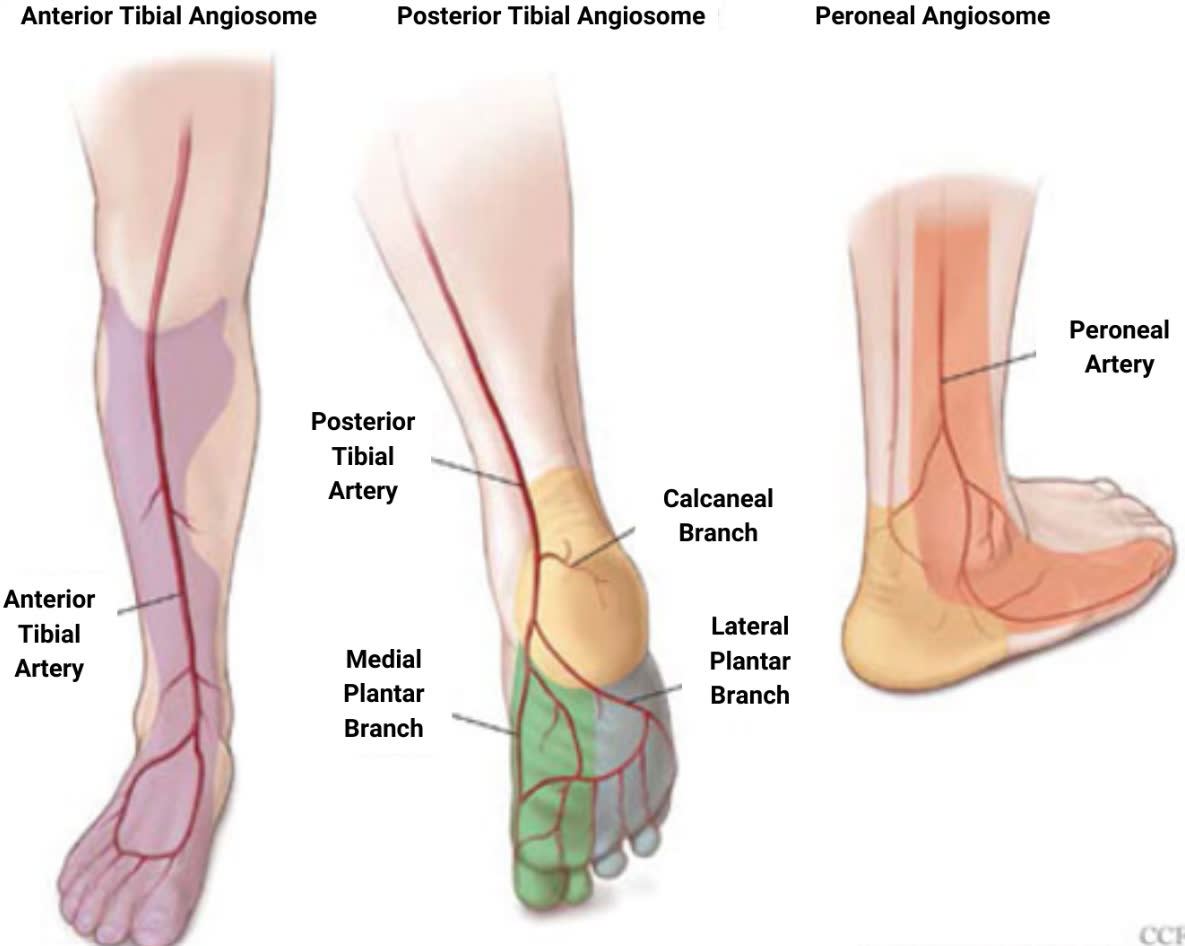
Передняя поверхность большеберцовой кости — наиболее уязвимая зона из-за минимального мышечного покрытия и конечных ветвей кровоснабжения.
Топография хирургических коридоров
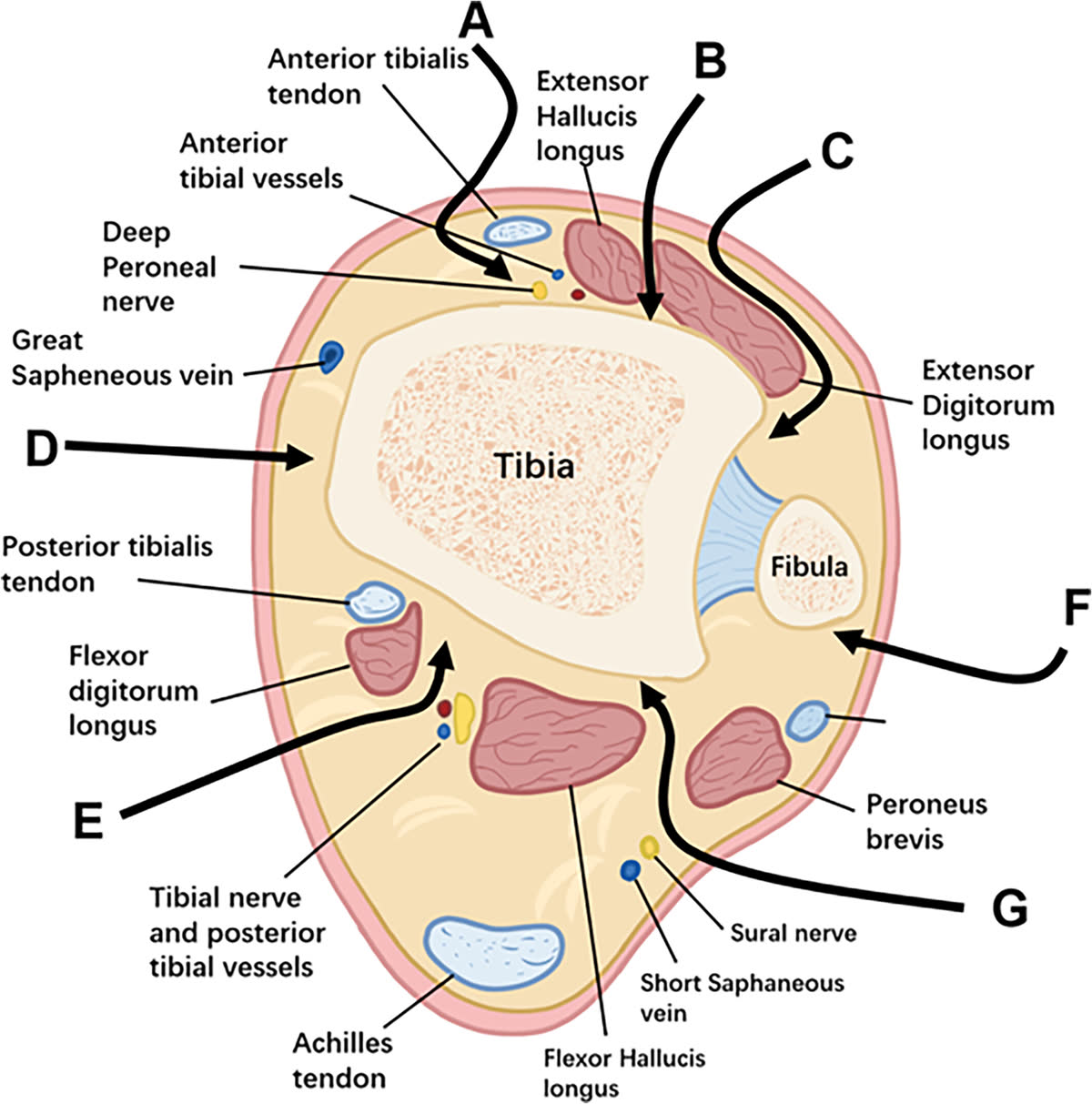
Переднелатеральный коридор (по латеральному краю длинного разгибателя пальцев (или третьей малоберцовой мышцей) и передним краем малоберцовой кости): риск повреждения поверхностного малоберцового нерва, который расположен в поверхностном слое до фасции голени. Сосудисто-нервный пучок (a. tibialis anterior, n. peroneus profundus) располагается в глубоком слое, на уровне голеностопного сустава, между сухожилием длинного сгибателя первого пальца и длинным сгибателем пальцев.
Переднемедиальный коридор (между сухожилием передней большеберцовой мышцы и медиальной лодыжкой): должна выполняться минимальная диссекция мягких тканей. Также может быть выбран кордиор между сухожилием передней большеберцовой мышцей и длинным разгибателем первого пальца. Риск повреждения v. saphena magna и n. saphenus располагаются впереди медиальной лодыжки в поверхностном слое.
Заднелатеральный коридор (между малоберцовыми мышцами и длинным сгибателем большого пальца): безопасная зона при условии работы латеральнее длинного сгибателя первого пальца (FHL). Риск — n. suralis при мобилизации малоберцовых мышц. Глубокий сосудисто-нервный пучок (a. tibialis posterior, n. tibialis) располагается медиальнее сухожилием длинного сгибателя первого пальца и сухожилием длинного сгибателя пальцев
Заднемедиальный коридор (между задней большеберцовой мышцей и длинным сгибателем пальцев): обеспечивает доступ к заднемедиальным фрагментам и тарзальному каналу. Риск — задний сосудисто-нервный пучок располагается латеральнее этого интервала (за сухожилием длинного сгибателя пальцев).
Классификации
Классификация Rüedi-Allgöwer (1969)
Исторически первая и наиболее простая классификация:
- Тип I - перелом суставной поверхности без смещения, минимальная оскольчатость метафиза
- Тип II - перелом суставной поверхности со смещением, умеренная оскольчатость
- Тип III - оскольчатый перелом суставной поверхности с импакцией, выраженная оскольчатость метафиза
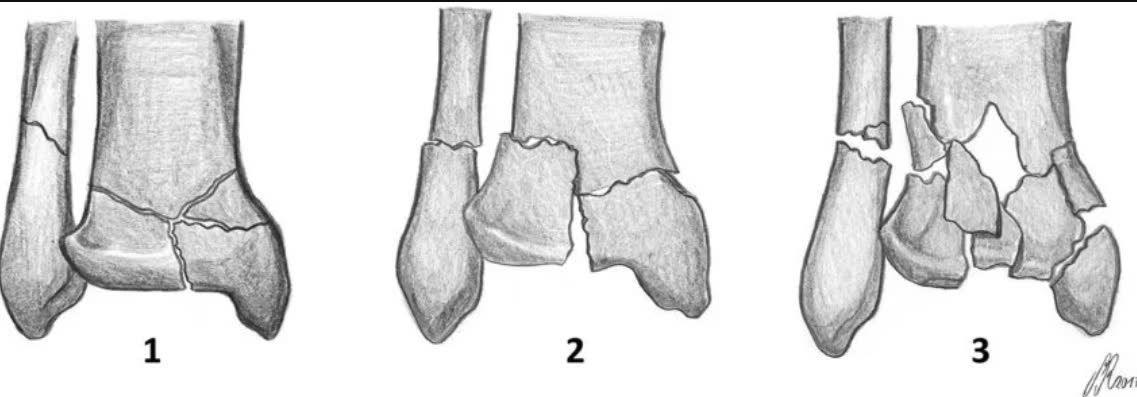
Межнаблюдательская надёжность: хорошая (каппа = 0.61) [Qiu et al., J Foot Ankle Surg, 2020]. Проста и широко распространена, но не определяет хирургический доступ.
Классификация AO/OTA (43A, 43B, 43C)
- 43A - внесуставной перелом
- 43B - неполный внутрисуставной (B1 - чистое расщепление, B2 - расщепление с импакцией, B3 - многооскольчатая импакция)
- 43C - полный внутрисуставной (C1 - простой суставной/простой метафизарный, C2 - простой суставной/оскольчатый метафизарный, C3 - оскольчатый суставной/оскольчатый метафизарный)
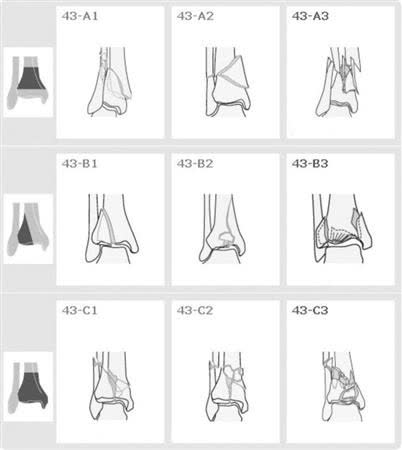
Межнаблюдательская надёжность для типов (A, B, C): хорошая (каппа = 0.71); для подгрупп (A1-C3): умеренная [Qiu et al., 2020]. Классификация AO/OTA ≥C является независимым фактором риска инфекции области хирургического вмешательства (ИОХВ) [Li et al., J Foot Ankle Surg, 2026].
Колонная классификация Topliss (2005)
Разделяет дистальный отдел большеберцовой кости на 3 колонны:
- Переднелатеральная колонна (фрагмент Chaput/Tillaux-Chaput)
- Медиальная колонна
- Заднелатеральная колонна (задний Volkmann)
Каждая колонна представляет собой независимую суставно-метафизарную единицу, требующую индивидуальной фиксации. Межнаблюдательская надёжность: умеренная [Qiu et al., 2020]. 3D КТ-реконструкция значительно повышает надёжность классификации [Keiler et al., Arch Orthop Trauma Surg, 2020].
Четырёхколонная теория (Chen, 2019)
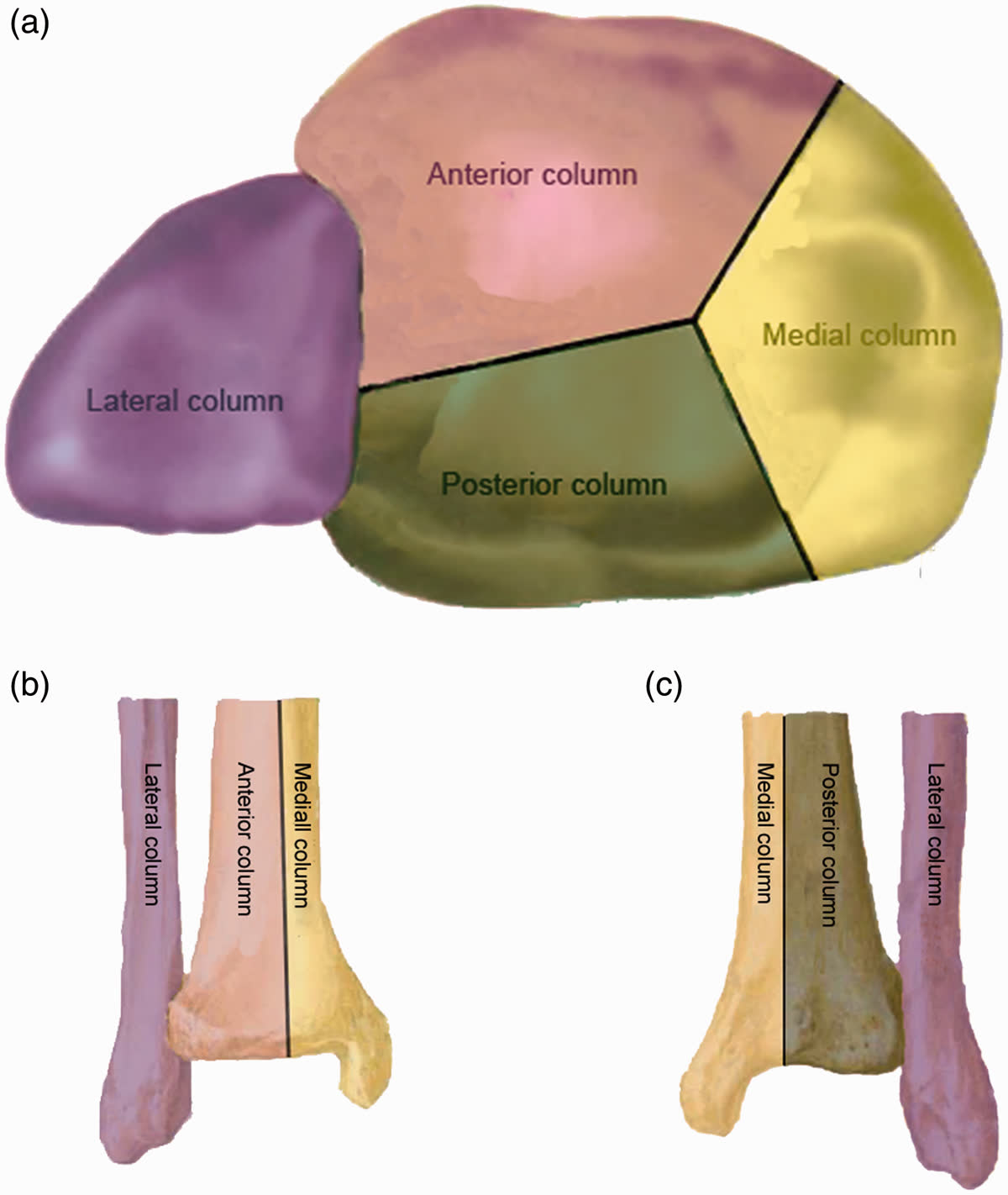
Расширение классификации Topliss с выделением задней колонны как самостоятельной единицы. По данным Lou et al. (2023), задняя колонна повреждается в 88% переломов пилона (125 из 142) - это наиболее часто повреждаемая колонна. Задние варианты пилона (низкоэнергетические) составляют до 63% всех переломов пилона в некоторых сериях.
Практическое значение: при переломах AO/OTA 43-C не всегда необходима фиксация всех колонн - стабилизация 2-3 ключевых колонн может быть достаточной [Bakan et al., Injury, 2023].
Ни одна классификация изолированно не определяет хирургический доступ. Рекомендуется комбинация: AO/OTA для оценки тяжести + колонная классификация для планирования доступов [Bastias & Lagos, Foot Ankle Clin, 2020].
Пятиколонная классификация (Liu, 2025)
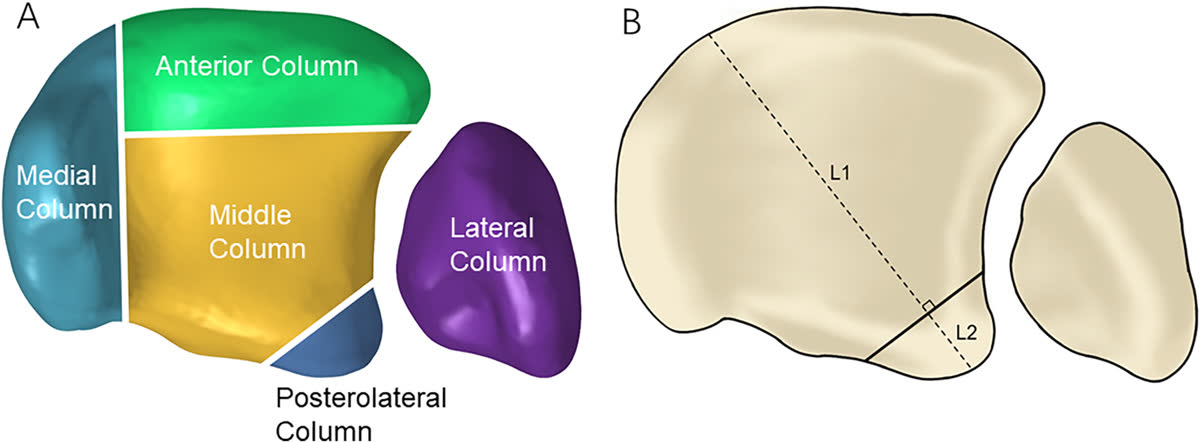
Наиболее современная классификация, основанная на 3D-картировании переломов и конечно-элементном анализе распределения нагрузки (244 перелома пилона, 2018-2024). Выделяет 5 колонн:
- Медиальная колонна - перелом медиальной лодыжки
- Передняя колонна - передняя 1/3 суставной поверхности дистального отдела большеберцовой кости (за исключением медиальной лодыжки)
- Средняя (центральная) колонна - задние 2/3 суставной поверхности, исключая медиальную колонну и заднюю лодыжку. Отражает импакцию центральной зоны плафона - ключевой компонент, не выделявшийся в предшествующих классификациях
- Заднелатеральная колонна - задняя лодыжка (фрагмент Volkmann)
- Латеральная колонна - дистальный отдел малоберцовой кости + повреждение дистального межберцового синдесмоза, рассматриваемые как единая функциональная единица
Линия перелома на суставной поверхности имеет характерное V-образное распределение с ветвями, расходящимися от зоны медиальной лодыжки и вырезки малоберцовой кости. Наиболее частый паттерн - трёхколонные переломы, затем двухколонные.
Межнаблюдательская надёжность: каппа = 0.653 (P<0.001); внутринаблюдательская: каппа = 0.708 (P<0.001) - сопоставима с AO/OTA и превосходит ранние колонные классификации по воспроизводимости.
Принципиальные отличия от 3-колонной (Topliss) и 4-колонной (Chen) систем: выделение средней колонны как самостоятельной зоны импакции и объединение малоберцовой кости с синдесмозом в латеральную колонну. Это позволяет более точно планировать объём фиксации и количество хирургических доступов [Liu et al., Orthop Surg, 2025; PMID: 39579007].
Пятиколонная теория, это продолжение теории колонн, которая преобразовалась тем, что задняя колонна была переосмыслена на среднюю (или привычнее для нас, центральную) и добавлена постеролатеральная колонна (фрагмент Фолькмана). Клинических и практических данных по данной классификации пока недостаточно, чтобы однозначно делать какие-то выводы о таком подходе.
Диагностика
Рентгенография
Стандартные проекции: передне-задняя, боковая, проекция Mortise - для первичной оценки типа перелома и смещения.
КТ с 3D-реконструкцией
КТ является обязательным исследованием при всех переломах пилона [Flores et al., OTA Int, 2023].
Протокол:
- Аксиальные срезы ≤1 мм через дистальный отдел большеберцовой кости (10-15 см проксимальнее плафона)
- Сагиттальные и коронарные реконструкции
- 3D-реконструкция с субтракцией малоберцовой кости
Задачи предоперационного планирования по КТ:
- Определение паттерна повреждения колонн
- Оценка зон импакции суставной поверхности
- Картирование линий перелома на аксиальных срезах для планирования доступов
- Оценка перелома малоберцовой кости (простой vs сегментарный - сегментарный является маркером повреждения синдесмоза и худших исходов) [Purcell et al., J Orthop Trauma, 2022]
- Поиск ущемления сухожилий (задняя большеберцовая мышца) — частота не установлена специфически для переломов пилона; описана в комбинированных сериях [Sousa et al., 2023]
- Оценка повреждения синдесмоза (25% случаев) [Christensen et al., 2022]
Лечение
Консервативное лечение
Показания к консервативному лечению ограничены:
- Внесуставные переломы (43-A) без значимого смещения
- Неполные внутрисуставные переломы (43-B1) без смещения суставной поверхности
- Пациенты с абсолютными противопоказаниями к хирургическому лечению (тяжёлая соматическая патология, декомпенсированный сахарный диабет с критической ишемией конечности, отказ пациента)
Метод: иммобилизация гипсовой лонгетой или ортезом с исключением осевой нагрузки на 6-8 недель. Контрольная рентгенография через 1, 2, 4, 6 недель для оценки вторичного смещения. При появлении смещения — конверсия в оперативное лечение.
Результаты консервативного лечения внутрисуставных переломов значительно уступают хирургическому: выше частота неправильного сращения, посттравматического артроза и функциональных ограничений. Поэтому при любом смещении суставной поверхности ≥2 мм показано оперативное лечение.
Этапный протокол (золотой стандарт)
Этапное лечение (протокол Sirkin) остаётся золотым стандартом при переломах пилона с повреждением мягких тканей.
Этап 1 (день 0-1):
- Временная чрескостная фиксация аппаратом внешней фиксации (АВФ) - дельта-рама или блокирующая конструкция через голеностопный сустав (возможно также использование классических конструкций)
- Репозиция малоберцовой кости и остеосинтез
- Обработка раны при открытом переломе
- Опционально: ограниченная репозиция и фиксация большеберцовой кости (LTRF - Limited Tibial Reduction and Fixation) при первичной операции
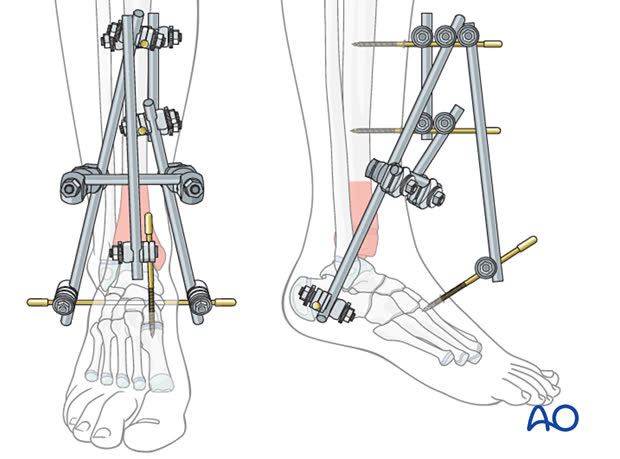
Этап 2 (день 10-21, при адекватном состоянии мягких тканей):
- Окончательный остеосинтез через соответствующий доступ на основании данных КТ
- Тест «морщин» (wrinkle test) - появление складок кожи свидетельствует о готовности мягких тканей к операции
Сроки: среднее время между этапами при стандартном протоколе 15.61 ± 8.59 дней. При выполнении LTRF на первом этапе время сокращается до 10.86 ± 7.44 дней (на 4.75 дня быстрее, P=0.009), а продолжительность окончательной операции уменьшается на 98 минут (P<0.001) без увеличения частоты инфекции (3.1% vs 2.5%, P=0.86) [Hreha et al., Foot Ankle Int, 2022].
Острая окончательная фиксация (отобранные случаи)
По данным Flanagan et al. (J Orthop Trauma, 2023, N=98): у подходящих пациентов (молодой возраст, отсутствие сопутствующей патологии, минимальная травматизация мягких тканей при многооскольчатом характере перелома) острая фиксация показала сопоставимые результаты с этапным лечением - анатомичная/хорошая репозиция >90% в обеих группах, сопоставимая частота расхождения раны (2.5% vs 6.9%), глубокой инфекции (10% vs 8.6%), при меньшем времени операции (121 vs 146 мин). Острая фиксация допустима у подходящих пациентов опытным хирургом.
Этапный протокол при переломах C3
Gao et al. (J Pers Med, 2023) предлагают модифицированный двухэтапный протокол:
- Этап 1: фиксация малоберцовой кости + задней колонны + АВФ
- Этап 2: фиксация медиальной и передней колонн
Раннее восстановление задней колонны позволяет вернуть конгруэнтность суставной поверхности и улучшить условия для окончательного остеосинтеза.
Хирургические доступы
Переднелатеральный доступ
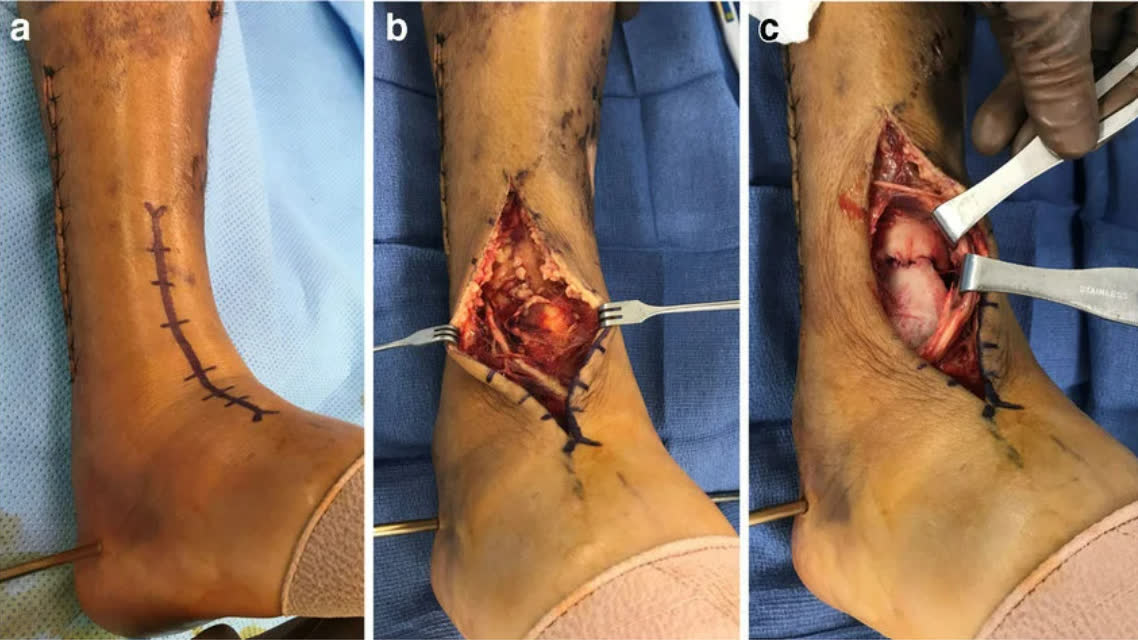
- Показания: переднелатеральный фрагмент (Chaput/Tillaux-Chaput), переднелатеральная колонна
- Разрез между сухожилиями длинного разгибателя пальцев и латеральной лодыжкой
- Переднелатеральный фрагмент присутствует при большинстве переломов с вовлечением суставной поверхности дистального отдела большеберцовой кости [Rammelt et al., JBJS Am, 2022]
Переднемедиальный доступ
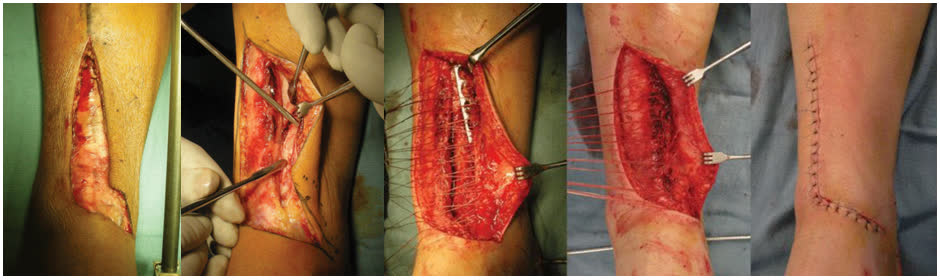
- Показания: медиальная колонна, центральная импакция суставной поверхности
- Разрез между сухожилием передней большеберцовой мышцы и медиальной лодыжкой
- Модифицированный передний дугообразный разрез в сочетании с техникой MIPO [Wu et al., BMC Musculoskelet Disord, 2020]
Заднелатеральный доступ (положение на животе)
- Показания: задняя колонна (фрагмент Volkmann), заднелатеральный вариант пилона
- Между сухожилиями малоберцовых мышц и длинного сгибателя первого пальца
- Позволяет напрямую визуализировать заднюю суставную поверхность
- Комбинация заднелатерального и заднемедиального доступов: частота раневых осложнений 6%, репозиция <1 мм ступеньки/щели в 94% случаев [Campbell et al., J Orthop Trauma, 2022]
Заднемедиальный доступ
- Показания: медиальная колонна, заднемедиальные фрагменты
- Между сухожилиями задней большеберцовой мышцы и длинного сгибателя пальцев
- Безопасно комбинируется с заднелатеральным доступом [Campbell et al., 2022]
Принципы выбора доступа
Доступ определяется стратегией репозиции, а не выбором импланта. Основа планирования - аксиальные КТ-срезы на 1 см выше суставной щели голеностопного сустава.
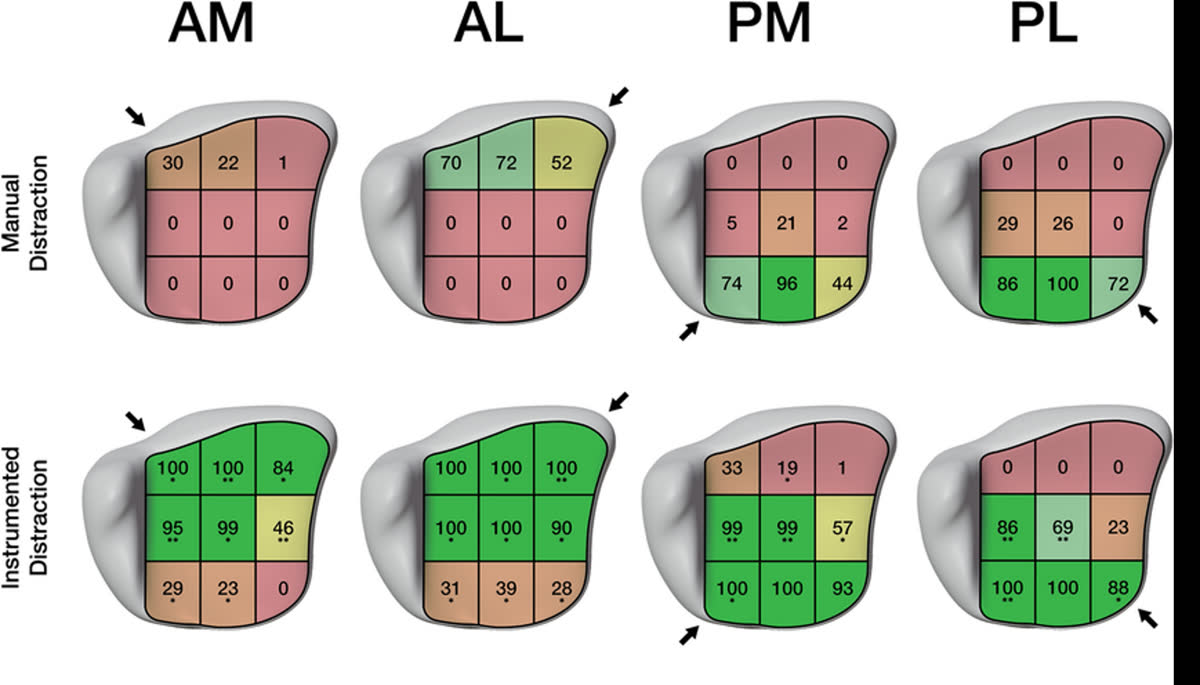
Алгоритм выбора:
Первый ключевой вопрос: вовлечение тарзального канала. Если задний фрагмент распространяется на тарзальный канал или затрагивает медиальную лодыжку - заднемедиальный доступ (для задних структур) + переднелатеральный (для передних/латеральных). Если задний фрагмент не вовлекает тарзальный канал - заднелатеральный доступ + переднемедиальный или передний.
Второй вопрос: локализация импакции суставной поверхности (die-punch фрагмент). Передний доступ смещается латерально или медиально в зависимости от положения зоны импакции на аксиальных срезах.
Выбор доступа по типу перелома:
При неполных внутрисуставных переломах (43-B) доступ определяется локализацией перелома. Цель - установка опорной (buttress) пластины над вершиной перелома. Задние B-типы оперируются в положении на животе через задний доступ.
При полных внутрисуставных переломах (43-C) передний доступ предпочтителен в большинстве случаев при адекватном состоянии мягких тканей. Выбор между переднемедиальным и переднелатеральным определяется точкой выхода передней линии перелома на переднюю поверхность большеберцовой кости. Ориентир - передний гребень большеберцовой кости (crista tibiae):
- Линия перелома выходит медиальнее гребня (в сторону медиальной лодыжки) - переднемедиальный доступ. Обеспечивает экспозицию передней и медиальной поверхности плафона, удобен для работы с центральной импакцией. Ограничение: затруднена визуализация латерального желоба и мелких переднелатеральных фрагментов
- Линия перелома выходит латеральнее гребня (в сторону вырезки малоберцовой кости, фрагмент Chaput/Tillaux-Chaput) - переднелатеральный доступ. Обеспечивает визуализацию переднелатеральных фрагментов, синдесмоза и латерального желоба. Более щадящий для мягких тканей. Ограничение: меньшая экспозиция проксимально, часто требует дополнительного доступа
- При центральном выходе линии перелома или при множественных линиях - решение принимается в пользу доступа, обеспечивающего экспозицию наиболее крупного и смещённого фрагмента
Соответствие доступов пятиколонной классификации:
- Медиальная колонна - медиальный доступ. Фиксация опорной пластиной или винтами
- Передняя колонна - передний доступ (переднелатеральный или переднемедиальный в зависимости от линии перелома). Фиксация дистальной Т-образной опорной пластиной
- Средняя (центральная) колонна - заднемедиальный доступ. Фиксация дистальной Т-образной опорной пластиной. Это принципиальное отличие от задней лодыжки: импакция центральной зоны плафона требует именно заднемедиального, а не заднелатерального доступа. Данная рекомендация основана на пятиколонной классификации Liu (2025) и пока не подкреплена крупными клиническими сериями
- Заднелатеральная колонна (задняя лодыжка) - заднелатеральный доступ. Позволяет одномоментно фиксировать фрагмент Volkmann и малоберцовую кость
- Латеральная колонна - латеральный доступ. Опорная пластина малоберцовой кости
Последовательность репозиции:
В литературе описаны три основных стратегии, и выбор между ними зависит от конкретного паттерна перелома:
- Классический принцип Rüedi-Allgöwer: начинать с малоберцовой кости (восстановление длины и оси), затем суставная поверхность большеберцовой кости, затем метафиз. Наиболее универсальный подход, особенно при простых паттернах малоберцовой кости
- Приоритет задней колонны (Gao et al., 2023): малоберцовая кость + задняя колонна на 1-м этапе, передняя/медиальная - на 2-м. Обоснование: задний фрагмент формирует «фундамент», на который опирается остальная репозиция. Предпочтителен при крупных задних фрагментах (>25% суставной поверхности)
- Латерально-медиальная и задне-передняя последовательность: репозиция суставной поверхности от латерального к медиальному, от заднего к переднему, с использованием фрагмента Volkmann как опоры. Применяется при многооскольчатых паттернах C3, когда нет единого крупного ключевого фрагмента
Комбинация доступов и позиционирование пациента:
При необходимости комбинации переднего и заднего доступов существуют два варианта позиционирования:
- Интраоперационная смена положения (на живот → на спину): обеспечивает оптимальную экспозицию для каждого доступа, но увеличивает время операции и требует повторной обработки операционного поля
- Положение на боку (lateral decubitus): позволяет выполнить и задний, и передний доступы без перекладывания пациента. Компромисс по экспозиции, но экономит время
Выбор позиционирования зависит от планируемого объёма фиксации: при изолированном заднелатеральном фрагменте + переднемедиальном доступе перекладывание обосновано; при многоколонных переломах, требующих работы с 3-4 доступами, положение на боку может быть предпочтительнее.
При выполнении множества хирургических доступов важно соблюдения правила ангиосом: параллельные разрезы, расположенные между ангиосомами, не угрожают жизнеспособности кожного мостика. При этом минимально безопасное расстояние между разрезами на передней поверхности голени составляет не менее 5 см; при выраженном отёке мягких тканей это расстояние должно быть увеличено. Глубина диссекции тканей влияет на заживление раны и риск инфекции значительно больше, чем расстояние между разрезами.
Противопоказания к переднему доступу: контаминированная рана передней поверхности голени, геморрагические фликтены, рубцы от предшествующих операций. В этих случаях задние доступы могут использоваться как основные.
Принципы фиксации
Фрагмент-специфическая фиксация по колоннам
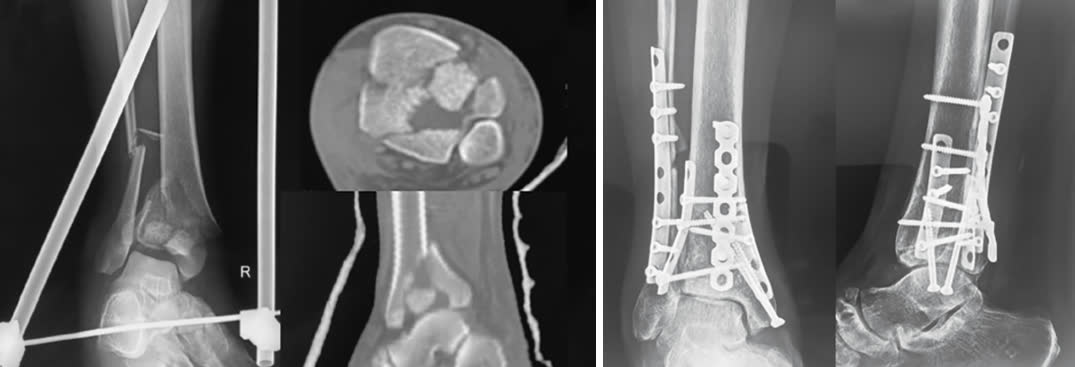
Принцип колонного остеосинтеза: каждая повреждённая колонна фиксируется индивидуально через оптимальный для неё доступ. При переломах типа С необходима стабилизация минимум двух колонн (для четырехколонной теории); фиксация всех повреждённых колонн не всегда обязательна — стабилизация 2-3 ключевых колонн может быть достаточной [Bakan et al., Injury, 2023].
Медиальная колонна — ключевая для механической стабильности. Варианты фиксации: опорная (buttress) пластина по медиальной поверхности, одна треть трубчатая пластина или винты. Одна треть трубчатая пластина обеспечивает более раннюю осевую нагрузку и меньшую потерю репозиции по сравнению с изолированными винтами [Wang et al., Ann Transl Med, 2022]. Стабилизация медиальной колонны + как минимум одной дополнительной колонны — минимальный объём при сложных переломах [Bastias & Lagos, 2020].
Передняя колонна (переднелатеральная) — фиксация дистальной Т-образной или L-образной опорной пластиной. Пластина устанавливается как buttress по передней поверхности, предотвращая вторичное смещение переднего фрагмента (Chaput/Tillaux-Chaput). Переднелатеральный фрагмент присутствует при большинстве переломов пилона с вовлечением суставной поверхности [Rammelt et al., JBJS Am, 2022].
Средняя (центральная) колонна — зона импакции суставной поверхности (die-punch). Фиксация через заднемедиальный доступ. Техника: подъём импактированного суставного фрагмента, заполнение дефекта аутокостью или костным заменителем, фиксация субхондральными винтами и/или опорной пластиной. Ступенька суставной поверхности ≥2 мм достоверно ухудшает исходы [Gao et al., 2025].
Заднелатеральная колонна (задняя лодыжка / фрагмент Volkmann) — задняя антискользящая (antiglide) пластина через заднелатеральный доступ. Одномоментная фиксация с малоберцовой костью через тот же доступ экономит время и снижает хирургическую агрессию. Задняя колонна повреждается в 88% случаев переломов пилона — это наиболее часто вовлекаемая колонна [Lou et al., Injury, 2023].
Латеральная колонна (малоберцовая кость) — опорная или мостовидная пластина. Показания к фиксации: использование малоберцовой кости как инструмента непрямой репозиции (восстановление длины и оси), повреждение синдесмоза, латеральная нестабильность.
Фиксация опорной конструкцией по колоннам
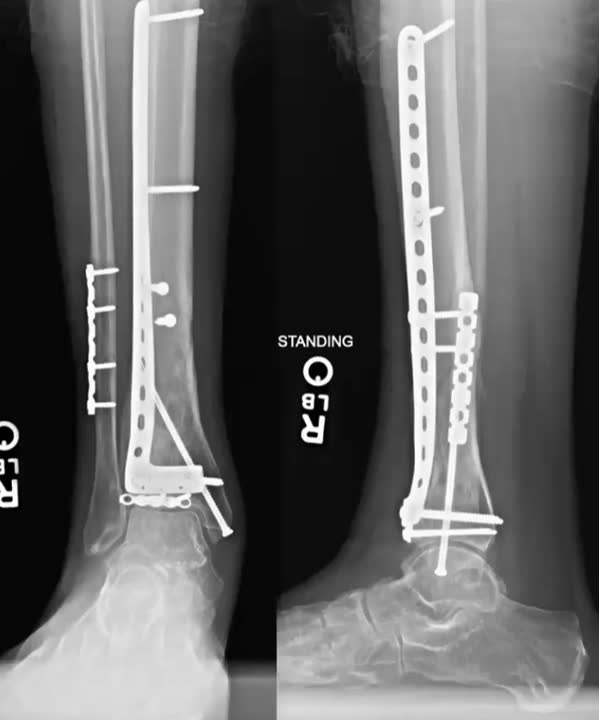
Опорными конструкциями в данном контексте называются большие премоделированные пластины и/или штифты. Если анализировать с точки зрения четырехколонной теории (по ней, на текущий момент больше данных, чем по пятиколонной) обязательным является фиксация, как минимум, двух колонн с восстановлением суставной поверхности пилона.
При определении того какие колонны должны быть восстановлены важно оценивать характер перелома: варусный или вальгусный. При варусном переломе обязательно должна быть восстановлена медиальная колонна, т.е. использована опорная медиальная пластина. При вальгусном перелом должна быть фиксирована центральная колонна (передняя пластина).
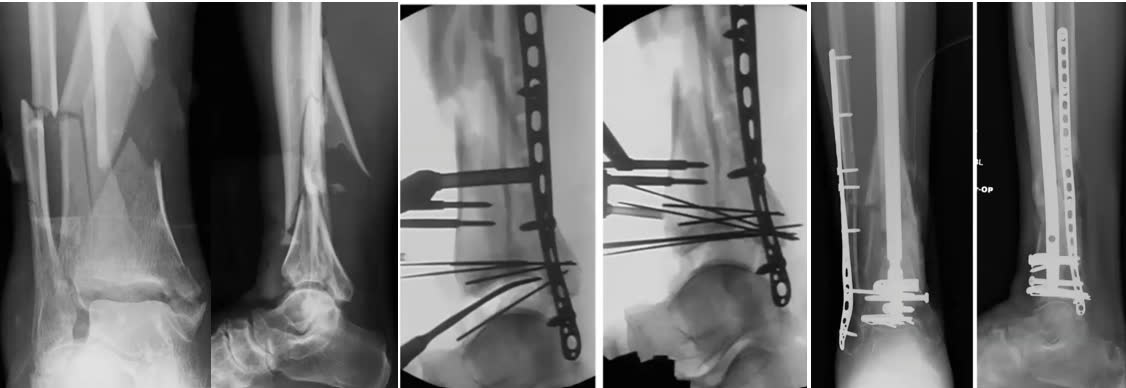
Преимущество штифта заключается в том, что он обеспечивает меньшую травматизацию, но существенно выше риск сохранения варусной/вальгусной деформации дистального отдела большеберцовой кости, что необратимо приведет к вторичной деформации, либо плохому функциональному результату. Также, при применении штифта отдается предпочтение полной дистальной блокировке во всех плоскостях. Синтез штифтом часто сочетают с фрагмент-специфичной фиксацией, что позволяет восстановить суставную поверхность пилона.
Импакция суставной поверхности
Центральная импакция (die-punch) — один из ключевых элементов, определяющих исход. Техника восстановления: через задний или передний доступ импактированный фрагмент поднимается до уровня окружающей суставной поверхности. Образовавшийся метафизарный дефект заполняется аутокостью (из гребня подвздошной кости, проксимального отдела большеберцовой кости) или синтетическим костным заменителем (трикальцийфосфат, гидроксиапатит). Субхондральные винты или пластина создают опору снизу, предотвращая вторичное проседание.
Качество репозиции суставной поверхности — главный модифицируемый фактор исхода. Цель — анатомичная репозиция с остаточной ступенькой <2 мм.
MIPO vs стандартный ORIF
Систематический обзор (Sourougeon et al., Foot Ankle Surg, 2023, N=673): отличные и хорошие результаты в 87.3% случаев, глубокая инфекция 0.15%, несращение 0.59%, общая частота осложнений 35%.
Первое РКИ MIPO vs ORIF (Erivan et al., OTSR, 2025, N=54): MIPO не продемонстрировал превосходства над стандартным ORIF через 12 месяцев. Идентичная частота инфекции (15.4% в обеих группах). ORIF показал лучшие функциональные результаты через 3 месяца (AOFAS, FADI, MAZUR), но к 6 месяцам различия нивелировались.
Циркулярная внешняя фиксация
Мета-анализ (Malik-Tabassum et al., Injury, 2020, N=239): сопоставимая частота несращения, неправильного сращения и инфекции между ORIF и циркулярной внешней фиксацией. При ORIF выше частота удаления металлоконструкций (RR 5.68, P=0.04), но ниже частота посттравматического артроза (RR 0.48, P=0.003).
Показания: открытые переломы с тяжёлым повреждением мягких тканей, когда внутренняя фиксация противопоказана; пациенты с сопутствующей сосудистой патологией нижних конечностей; нежелание или невозможность соблюдения безнагрузочного режима [Thabet et al., Foot Ankle Int, 2021].
Артроскопическая ассистенция
Позволяет визуализировать суставную поверхность, оценить качество репозиции в режиме реального времени, выполнить лаваж сустава и диагностировать хондральные повреждения [Miksch et al., Arch Orthop Trauma Surg, 2025; Giatroudakis et al., J Am Podiatr Med Assoc, 2024]. Применяется при переломах с подозрением на остаточную ступеньку, не визуализируемую с поверхности, а также при переломах фрагмента Tillaux. Артроскопия целесообразна при переломах типа В с депрессией центральной фасетки, при многооскольчатых переломах типа С её применение очень ограничено и больше создает дополнительных трудностей (дополнительная отёчность мягких тканей), а также существенно повышает стоимость хирургического лечения, чем приносит пользы.
Роль малоберцовой кости
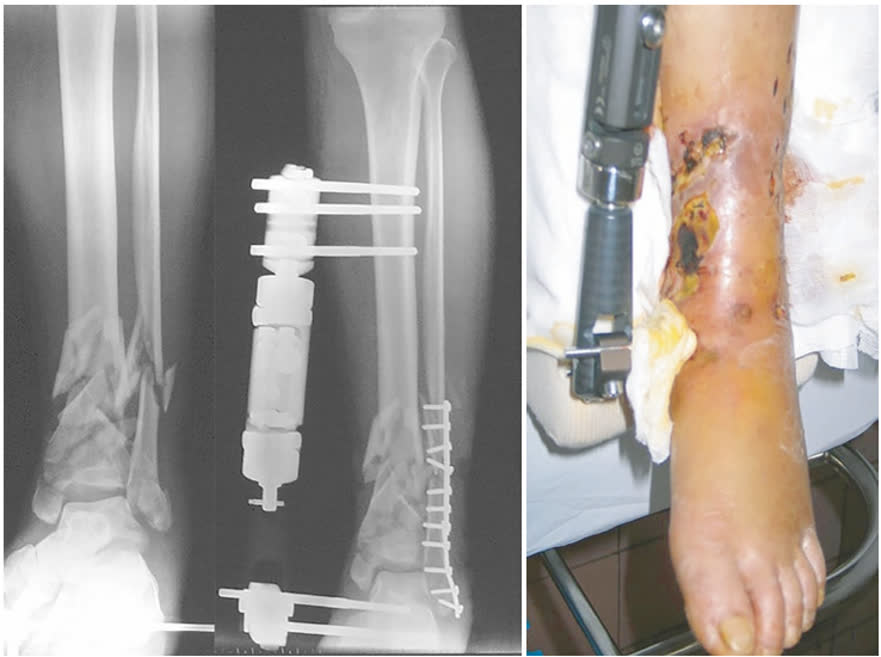
Восстановление длины и оси малоберцовой кости на первом этапе позволяет избежать трудностей при последующих этапах остеосинтеза. И, соответственно, если остеосинтез малоберцовой кости был выполнен некорректно (чаще всего с укорочением), это приведёт к синтезу дистального отдела большеберцовой кости в вальгусном положении.
Показания к фиксации малоберцовой кости:
- Малоберцовая кость как инструмент непрямой репозиции — восстановление длины и ротации конечности (наиболее частое показание)
- Повреждение дистального межберцового синдесмоза, требующее стабилизации
- Сегментарный перелом малоберцовой кости — маркер тяжёлого повреждения синдесмоза и худших исходов [Purcell et al., 2022]
Фиксация может быть отложена или не выполняться когда:
- Дополнительный латеральный доступ увеличивает риск повреждения мягких тканей (узкий кожный мостик между медиальным и латеральным разрезами)
- Перелом малоберцовой кости на уровне диафиза без нестабильности синдесмоза
Последовательность фиксации
Традиционный принцип Rüedi-Allgöwer: малоберцовая кость фиксируется первой (восстановление длины и оси как шаблон). Современная ревизия (Bastias & Lagos, 2020): малоберцовая кость не всегда фиксируется первой - приоритет может отдаваться задней колонне или суставной репозиции. Gao et al. (2023): малоберцовая кость + задняя колонна на 1-м этапе, передняя/медиальная колонна на 2-м.
Ведение мягких тканей
Сроки и тест «морщин»
Состояние мягких тканей - главный фактор, определяющий сроки хирургического вмешательства. Появление складок на коже (wrinkle test) - обязательное условие перед окончательной операцией. Среднее время до окончательной фиксации: 10-16 дней после 1-го этапа [Hreha et al., 2022].
Раневые осложнения
Суммарная частота ИОХВ по данным мета-анализа (N=4120): 17% (95% ДИ: 12-23%) [Li et al., J Foot Ankle Surg, 2026].
Факторы риска ИОХВ:
- Возраст, сахарный диабет, артериальная гипертензия
- Низкий уровень альбумина
- Открытый перелом
- Классификация AO/OTA ≥C
- Длительное пребывание в стационаре до операции
- Продолжительное время операции
Открытые переломы пилона
По данным Olson et al. (J Orthop Trauma, 2021, N=161 открытых переломов AO/OTA 43C):
- Глубокая инфекция: 27%
- Несращение: 22% (42% из них - инфицированное несращение)
- Острая фиксация (<24 ч) при типе IIIA: более высокая частота инфекции (38% vs 20%, P=0.036)
- Раннее пластическое закрытие (<1 неделя) при типе IIIB: ниже частота инфекции (18% vs 53%)
Рекомендации: этапная фиксация при типе IIIA; раннее лоскутное закрытие + окончательная фиксация при типе IIIB [Olson et al., 2021].
Степень повреждения по Gustilo-Anderson - единственный значимый предиктор глубокой инфекции при открытых переломах пилона (P=0.04) [Burkhart et al., Arch Orthop Trauma Surg, 2024].
Послеоперационное ведение
Нагрузочный режим
Стандартный протокол: исключение осевой нагрузки на оперированную конечность в течение 8-12 недель. Передвижение на костылях без опоры на ногу. Частичная нагрузка (15-20 кг) начинается при рентгенологических признаках консолидации, обычно через 10-12 недель. Полная нагрузка — через 12-16 недель в зависимости от типа перелома и качества фиксации.
Факторы, влияющие на сроки нагрузки: тип перелома (C3 — позднее, B1 — раньше), качество костной ткани (остеопороз — позднее), метод фиксации (циркулярная фиксация может допускать более раннюю нагрузку), состояние мягких тканей и наличие инфекции. При инфекции сроки до частичной нагрузки увеличиваются более чем вдвое (29.6 vs 12.5 недель, P=0.02) [Jing et al., 2025].
Реабилитация
Ранний послеоперационный период (0-6 недель): активные движения в коленном и тазобедренном суставах с первых суток. Пассивные и активные движения в голеностопном суставе начинаются по мере восстановления мягких тканей. Профилактика тромбоэмболических осложнений согласно протоколу учреждения.
Промежуточный период (6-12 недель): увеличение амплитуды движений в голеностопном суставе, укрепление мышц голени в безнагрузочном режиме (изометрические упражнения, упражнения с эластичной лентой). Гидрокинезотерапия при наличии возможности.
Поздний период (12-24 недели): прогрессивная осевая нагрузка, проприоцептивная тренировка, восстановление паттерна ходьбы. Возврат к полной нагрузке и повседневной активности обычно через 4-6 месяцев. Возврат к тяжёлому физическому труду и спорту — не ранее 6-12 месяцев.
Контрольные обследования
Рентгенография: через 2, 6, 12 недель, затем через 6 и 12 месяцев после операции. Оценивается положение фрагментов, признаки консолидации, состояние импланта, признаки посттравматического артроза.
КТ: при подозрении на вторичное смещение или потерю репозиции, а также перед удалением металлоконструкций для оценки консолидации.
Удаление металлоконструкций
Рутинное удаление металлоконструкций при отсутствии жалоб не рекомендуется. Показания к удалению: боль и дискомфорт от импланта (особенно медиальная пластина под тонкими мягкими тканями), ограничение движений вследствие импинджмента, инфекция, необходимость последующих хирургических вмешательств (артродез, эндопротезирование). Сроки удаления — не ранее 12-18 месяцев при подтверждённой консолидации.
Исходы и осложнения
Функциональные исходы
AOFAS - наиболее часто используемая шкала оценки (57% исследований), однако она не валидирована для переломов пилона [Alnasser et al., Foot Ankle Surg, 2025]. PROMIS PF всё шире применяется в исследованиях.
Факторы высоких функциональных результатов: низкий ИМТ, закрытый перелом, тип AO/OTA 43-B (неполный внутрисуставной) [Wheelwright et al., Foot Ankle Int, 2022].
Несращение
Частота: от 0.59% (серии MIPO) до 22% (открытые переломы C3) [Sourougeon et al., 2023; Olson et al., 2021]. Глубокая инфекция достоверно ассоциирована с несращением (43% vs 15%, P<0.001). Инфекция значительно замедляет сроки нагрузки: 29.6 vs 12.5 недель до частичной опоры (P=0.02) [Jing et al., Foot Ankle Int, 2025].
Неправильное сращение
Частота: от 3.27% (серии MIPO) до 9.9% (этапная фиксация при C3) [Sourougeon et al., 2023; Chaudhry et al., 2021]. Неправильная репозиция плафона и импакция блока таранной кости ускоряют развитие артроза. Ступенька суставной поверхности ≥2 мм достоверно ухудшает исходы [Gao et al., 2025].
Посттравматический артроз
При ORIF частота посттравматического артроза ниже, чем при аппаратной фиксации (ОР 0.48, P=0.003) [Malik-Tabassum et al., 2020].
Суммарная частота конверсии в эндопротезирование/артродез голеностопного сустава после переломов дистального отдела большеберцовой кости: 5.6% по данным мета-анализа со случайными эффектами [Greco et al., J Funct Morphol Kinesiol, 2026].
Подтаранный артроз после переломов пилона прогрессирует со временем (степень по Kellgren-Lawrence достоверно выше через 24 месяца) и ассоциирован с возрастом, курением, использованием ГКС, классификацией AO/OTA [Joshi et al., JBJS Am, 2026].
Повреждение синдесмоза - предиктор худших исходов: 27% пациентов потребовали артродез/эндопротезирование vs 10% без повреждения синдесмоза [Christensen et al., 2022].
Инфекция
- Закрытые переломы: ИОХВ 17% (12-23%) [Li et al., 2026]
- Открытые переломы: глубокая инфекция 27% при C3 [Olson et al., 2021]; общая частота осложнений 52% [Burkhart et al., 2024]
Ведение осложнений
Инфекция области хирургического вмешательства: поверхностная инфекция — пероральная антибиотикотерапия, местный уход за раной, динамическое наблюдение. Глубокая инфекция — хирургическая санация, удаление нежизнеспособных тканей, взятие посевов, целенаправленная антибиотикотерапия. При стабильном импланте и отсутствии остеомиелита — попытка сохранения металлоконструкции с повторными санациями. При нестабильном импланте или хроническом остеомиелите — удаление металлоконструкции, установка антибиотик-содержащего цемента, этапная стратегия (временная фиксация АВФ → реконструкция или артродез).
Несращение: оценка причины (инфекция, нестабильность фиксации, нарушение кровоснабжения, курение, метаболические факторы). Атрофическое несращение — ревизионный остеосинтез с костной пластикой. Гипертрофическое несращение — увеличение стабильности фиксации (замена пластины, добавление компрессии). Инфицированное несращение (42% всех несращений при открытых переломах) — двухэтапная стратегия: ликвидация инфекции → реконструкция.
Неправильное сращение: корригирующая остеотомия при клинически значимой деформации (вальгус/варус >5°, укорочение, нарушение конгруэнтности суставной поверхности). При сочетании неправильного сращения с выраженным посттравматическим артрозом — артродез предпочтительнее остеотомии.
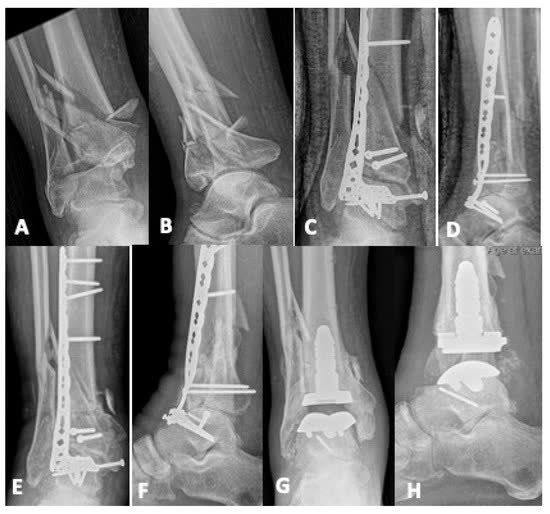
Посттравматический артроз: начальные стадии — консервативное лечение (модификация активности, ортопедическая обувь, НПВС, внутрисуставные инъекции). При неэффективности консервативного лечения — артродез голеностопного сустава (золотой стандарт) или тотальное эндопротезирование (у отобранных пациентов с сохранной осью конечности и достаточным объёмом кости). Повреждение синдесмоза является предиктором необходимости артродеза/эндопротезирования (27% vs 10%) [Christensen et al., 2022].
Первичный артродез голеностопного сустава
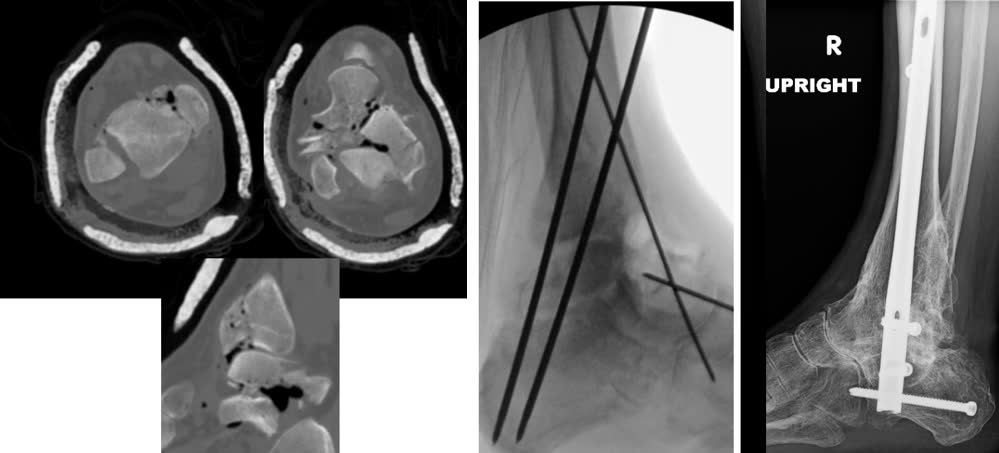
Показания
- Тяжёлые оскольчатые переломы C3, при которых реконструкция суставной поверхности невозможна
- Пожилые пациенты с низкими функциональными запросами
- Пациенты с психиатрическими заболеваниями или несоблюдением режима лечения [Chiu et al., J Am Podiatr Med Assoc, 2024]
Результаты
Систематический обзор Nicholas et al. (Foot, 2021, N=109): частота сращения 100% в 5 из 7 исследований, частота инфекции 0 в 6 из 7 исследований. Результаты обнадёживают, но доказательной базы для окончательной рекомендации недостаточно.
Сравнение с остеосинтезом при C3 (Chaudhry et al., Patient Saf Surg, 2021): этапный остеосинтез (N=308) - раневые осложнения 14.6%, неправильное сращение/несращение 9.9%; первичный артродез (N=69) - раневые осложнения 2.9%, неправильное сращение/несращение 2.9%. Однако размеры когорт малы для окончательных выводов.
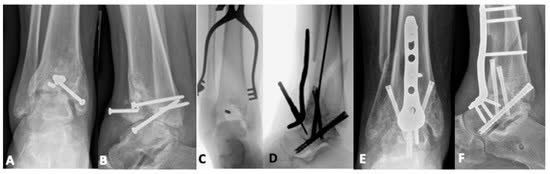
Методы: ретроградный стержень (TTC), артродезы с использованием передней/задней пластин [Samargandi et al., OTSR, 2025; Kim et al., J Orthop Trauma, 2026].
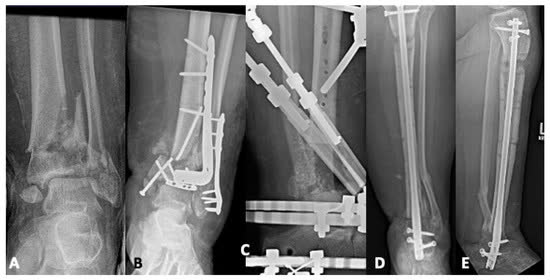
Переломы пилона у пациентов с сахарным диабетом
Диабет ассоциирован с повышением риска осложнений в 3.64 раза, несмотря на менее сложные паттерны перелома. Риск артродеза увеличен в 5.5 раза, глубокой инфекции - в 2.7 раза [Oladeji et al., 2021]. Диабетическая нейропатия повышает частоту несращения и посттравматического артроза [Chowdary et al., 2023].
При лечении пациентов с диабетом необходима особая настороженность в отношении раневых осложнений: строгий контроль гликемии периоперационно, возможное удлинение интервала между этапами, низкий порог для применения методов пластического закрытия раны.
Ключевые рекомендации
КТ с 3D-реконструкцией обязательна при всех переломах пилона для классификации и планирования хирургического доступа. [Level II]
Этапное лечение (временный АВФ → окончательный остеосинтез) остаётся золотым стандартом. Острая фиксация допустима у отобранных пациентов. [Level II — Flanagan et al., 2023]
Выбор доступа определяется КТ-картиной: колонный подход (каждая повреждённая колонна фиксируется через оптимальный доступ). [Level III — Bastias & Lagos, 2020]
Стабилизация медиальной колонны - ключевой элемент остеосинтеза. [Level III]
Рутинная фиксация малоберцовой кости не показана при всех переломах пилона. Показания: инструмент репозиции, повреждение синдесмоза, латеральная нестабильность. [Level I — Gallimore et al., 2024]
MIPO не превосходит стандартный ORIF через 12 месяцев (первое РКИ). [Level I — Erivan et al., 2025]
Задняя колонна повреждается в 88% случаев - не игнорировать задний фрагмент. [Level III — Lou et al., 2023]
Ступенька суставной поверхности ≥2 мм достоверно ухудшает исходы. Цель - анатомичная репозиция. [Level III]
Частота ИОХВ - 17%. Факторы риска: диабет, открытый перелом, AO/OTA ≥C, длительная операция. [Level I — Li et al., 2026]
Первичный артродез - вариант при нереконструируемых переломах C3. Результаты обнадёживают, но доказательной базы недостаточно. [Level III — Nicholas et al., 2021]
Источники
- Li PZ et al. Risk factors for surgical site infection after pilon fracture surgery: a meta-analysis. J Foot Ankle Surg. 2026. PMID: 40834913
- Greco T et al. Risk of total ankle arthroplasty or ankle fusion after distal tibial fractures: systematic review and meta-analysis. J Funct Morphol Kinesiol. 2026. PMID: 41718207
- Joshi R et al. Subtalar arthritis after pilon fractures. J Bone Joint Surg Am. 2026. PMID: 41428802
- Erivan R et al. MIPO versus open reduction internal fixation for pilon fractures: a randomized controlled trial. Orthop Traumatol Surg Res. 2025. PMID: 40543647
- Alnasser AA et al. Patient-reported outcome measures after pilon fractures: systematic review. Foot Ankle Surg. 2025. PMID: 41419353
- Jing C et al. Infection risk factors after pilon fractures. Foot Ankle Int. 2025. PMID: 40580067
- Boesel J et al. Posterior pilon fractures: systematic review. J Orthop. 2025. PMID: 39995545
- Gallimore AT et al. Does fibula fixation improve outcomes in pilon fractures? Meta-analysis. J Foot Ankle Surg. 2024. PMID: 38151112
- Burkhart RJ et al. Immediate fixation of open pilon fractures: 20-year experience. Arch Orthop Trauma Surg. 2024. PMID: 38273124
- Miksch A et al. Arthroscopically assisted fixation of ankle fractures: systematic review. Arch Orthop Trauma Surg. 2025. PMID: 40965707
- Sourougeon Y et al. MIPO for pilon fractures: systematic review. Foot Ankle Surg. 2023. PMID: 37532663
- Flores M et al. Pilon fractures: areas of consensus and controversy. OTA Int. 2023. PMID: 37533444
- Flanagan CD et al. Acute versus staged fixation of pilon fractures. J Orthop Trauma. 2023. PMID: 36728242
- Lou Z et al. Four-column theory in pilon fractures: outcomes of 142 patients. Injury. 2023. PMID: 35999065
- Bakan OM et al. Is fixation of all columns necessary in AO/OTA 43-C pilon fractures? Injury. 2023. PMID: 37944452
- Gao Y et al. Early posterior column reduction in C3 pilon fractures. J Pers Med. 2023. PMID: 36983732
- Sousa M et al. Tendon injuries in pilon fractures: CT analysis. Arch Orthop Trauma Surg. 2023. PMID: 35041080
- Chowdary RP et al. Diabetes and pilon fracture complications: large database study. J Orthop Trauma. 2023. PMID: 37797331
- Hreha J et al. Early limited surgical intervention for pilon fractures. Foot Ankle Int. 2022. PMID: 35642680
- Campbell ST et al. Combined posterior approaches for pilon fractures. J Orthop Trauma. 2022. PMID: 34924545
- Christensen GV et al. Syndesmotic injury in plafond fractures: impact on outcomes. J Orthop Trauma. 2022. PMID: 35149618
- Wheelwright JC et al. High performance after pilon fractures: predictors. Foot Ankle Int. 2022. PMID: 35869643
- Purcell RS et al. Segmental fibula fracture as marker of syndesmotic injury. J Orthop Trauma. 2022. PMID: 34456310
- Rammelt S et al. The anterolateral distal tibial fracture. J Bone Joint Surg Am. 2022. PMID: 35122687
- Wang Y et al. One-third tubular plate for medial column fixation. Ann Transl Med. 2022. PMID: 35928750
- Daniels NF et al. Open pilon fractures: systematic review and meta-analysis. Arch Bone Jt Surg. 2021. PMID: 34239954
- Chaudhry YP et al. Fusion vs fixation for C3 pilon fractures. Patient Saf Surg. 2021. PMID: 34663412
- Nicholas PRM et al. Primary arthrodesis for pilon fractures: systematic review. Foot. 2021. PMID: 33962114
- Olson JJ et al. Open OTA/AO 43C pilon fractures: complications and outcomes. J Orthop Trauma. 2021. PMID: 33675626
- Oladeji LO et al. Pilon fractures in diabetic patients. J Orthop Trauma. 2021. PMID: 32675712
- Malik-Tabassum K et al. ORIF versus circular external fixation for pilon fractures: systematic review and meta-analysis. Injury. 2020. PMID: 32430194
- Bastias C, Lagos L. New concepts and principles in pilon fracture management. Foot Ankle Clin. 2020. PMID: 33543714
- Qiu XS et al. Reliability of pilon fracture classifications. J Foot Ankle Surg. 2020. PMID: 31882147
- Keiler A et al. 3D CT improves classification reliability of pilon fractures. Arch Orthop Trauma Surg. 2020. PMID: 31529150